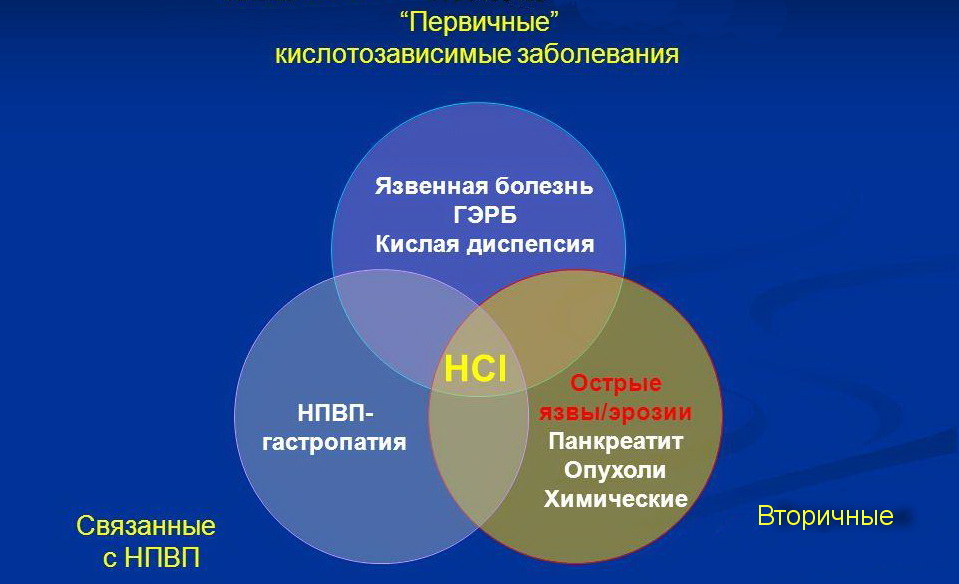
Кислотозависимые заболевания желудочно кишечного тракта
Кислотозависимые заболевания (КЗЗ) относят к наиболее распространенным заболеваниям органов пищеварения.
К таковым относятся:
- ГЭРБ – гастроэзофагеальная рефлюксная болезнь;
- ЯБ – язвенная болезнь желудка;
- Язвенная болезнь двенадцатиперстной кишки;
- Функциональная диспепсия;
- Эндокринное язвенное поражение гастродуоденальной области.
Немного о главном провокаторе и патогенезе
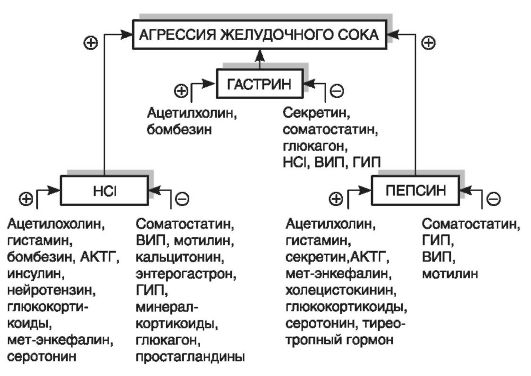
В тот момент, когда агрессия соляной кислоты начинает преобладать над защитными функциями слизистой желудка и ДПК, появляется место для постановки одного из наиболее частых и малоприятных диагнозов: «Язва желудка».
 Так, как количество выработки соляной кислоты увеличивается, она без труда охватывает большие участки слизистой, особо агрессивно воздействуя на «слабые места». Именно та образуется изъязвление. Если задуматься, увеличение продукции соляной кислоты во время, скажем, приема пищи, является вполне физиологичным, пока это не является следствием нарушения нейроэндокринной регуляции. В результате такой «дезорганизации», происходит активация клеток, продуцирующих гастрин и гистамин (усиливается вагусное влияние).
Так, как количество выработки соляной кислоты увеличивается, она без труда охватывает большие участки слизистой, особо агрессивно воздействуя на «слабые места». Именно та образуется изъязвление. Если задуматься, увеличение продукции соляной кислоты во время, скажем, приема пищи, является вполне физиологичным, пока это не является следствием нарушения нейроэндокринной регуляции. В результате такой «дезорганизации», происходит активация клеток, продуцирующих гастрин и гистамин (усиливается вагусное влияние).
Также, не стоит забывать и о главном усугубляющем и, кстати говоря, этиологическом факторе: Helicobacter pylori. В ходе своей жизнедеятельности, этот микроорганизм сильно ощелачивает антральный отдел желудка, тем самым провоцируя компенсаторную гиперпродукцию гастрина, стимуляцию обкладочных клеток. Дополнительный вред приносит и выработка цитотоксинов, которые не менее агрессивно повреждают слизистую оболочку желудка. Так возникает гастрит, процесс метаплазии клеток, затем язва желудка, а при отягощенной наследственности или другой предрасположенности, даже малигнизация этого участка.
 Об эндокринных симптоматических язвах желудка и ДПК
Об эндокринных симптоматических язвах желудка и ДПК
Можем сказать, что симптоматические язвы образуются при условии воздействия различных патогенных агрессоров, нарушающих баланс между защитными и повреждающими факторами слизистой желудка. Синдром Золлингера-Эллисона и гиперпаратиреоз – яркий пример этой патологии, характеризующийся избыточной гиперпродукцией соляной кислоты.
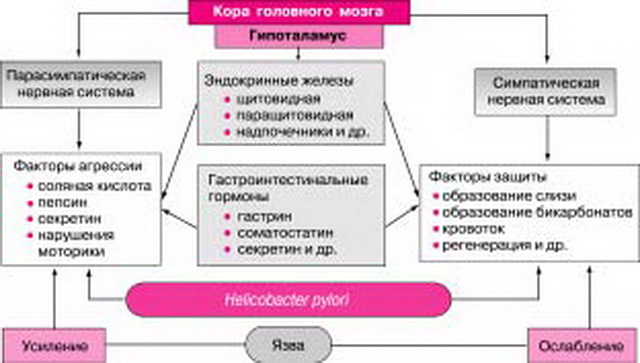 Основные патогенетические звенья язвообразования
Основные патогенетические звенья язвообразования
Клиническая картина: наличие дуоденальных язв, трудно поддающихся «классическому лечению». Попадая в тонкий кишечник, высококислотное содержимое желудка усиливает моторику кишечника, которая провоцирует повторную диарею. Не редко, это единственная жалоба больных.
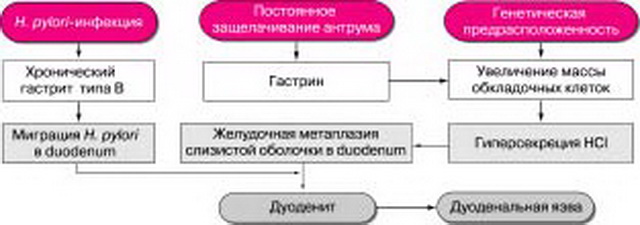 Предположительная роль H. pylori в развитии дуоденальной язвы
Предположительная роль H. pylori в развитии дуоденальной язвы
Патогенез развития язв при гиперпаратиреозе, похож с описанным выше, но ключевым агрессивным фактором в этом случае, является избыток кальция, и сам паратгормон. Чаще всего, язвы локализуются в луковице ДПК.
ГЭРБ. Одно из наиболее распространенных кислотозависимых заболеваний. Это одна из наиболее коварных патологий данного участка ЖКТ, так как начинается она как все, из повышения кислотности в желудке, а спустя время, провоцирует появление язв, формирование стритур пищевода, «пищевода Баррета».
В данном случае, нарушается моторика гастродуоденального отдела, снижается функция антирефлюксного барьера, защитные функции слизистой оболочки. Заброс кислого содержимого в пищевод и нарушение эвакуакии рефлюктата – основа этой патологии.
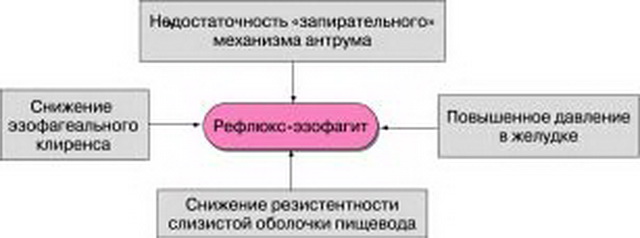 Патогенез гастроэзофагеальной рефлюксной болезни
Патогенез гастроэзофагеальной рефлюксной болезни
Функциональная диспепсия – некое завуалированное кислотозависимое заболевание. Клинически оно проявляется в ощущении дискомфорта в области желудка, а лабораторно и инструментально определить ничего не предоставляется возможным.
К тому же, здесь стоит задуматься о гиперчувствительности самой слизистой оболочки (в случае язвенной формы), так как уровень кислотности, даже при наличии язв, у таких больных не повышен.
Медикаментозное воздействие на нарушение секреторных функций при КЗЗ
Зная, что основным этиологическим фактором в развитии кислотозависимых заболеваний является соляная кислота, основой лечения является цель снизить кислотность.
Применяются группы препаратов:
· Антациды (растворимые и нерастворимые). Нейтрализуют соляную кислоту, адсорбируют пепсин, купируют пилороспазм. К ним относятся: гидрокарбонат натрия, карбонат кальция, окись магния, гидроокись алюминия, фосфат алюминия). Назначаются три-четыре раза в день, через час после еды;
· Антисекреторные средства. М-холинолитики (атропина сульфат, метацин, платифиллин, гстроцепин), блокаторы Н2-рецепторов (ранитидин, фамотидин), ингибиторы протонной помпы (ланзопразол, омепразол, рабепразол).
При подтверждении наличия Helicobacter pylori, показана антихеликобактерная терапия параллельно приему указанных выше препаратов.
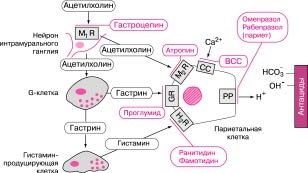 Регуляция секреции соляной кислоты и место приложения действия блокаторов секреции и антацидов
Регуляция секреции соляной кислоты и место приложения действия блокаторов секреции и антацидов
Лечение ГЭРБ зависит от того, какая стадия заболевания у больного.
 Актуально использование ступенчатой терапии, для более скрупулезной коррекции лечения, при изменении выраженности симптомов в ту или иную сторону.
Актуально использование ступенчатой терапии, для более скрупулезной коррекции лечения, при изменении выраженности симптомов в ту или иную сторону.

Очевидным является тот факт, что ингибиторы протонной помпы – одно из основных действующих звеньев в лечении ГЭРБ. Тем более, что на современном фармацевтическом рынке есть ИПП с менее и более длительным периодом полувыведения (омепразол, рабепразол). Они хорошо сочетаются с Н2 блокаторами, потому появляется еще один вариант потенцирования эффекта.
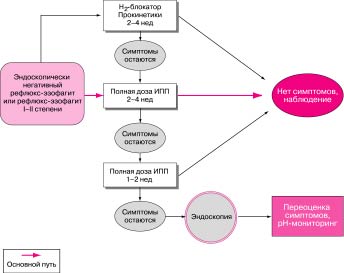 Пути начального лечения больных с эндоскопически негативными или с легкими (I-II) степенями рефлюкс-эзофагита
Пути начального лечения больных с эндоскопически негативными или с легкими (I-II) степенями рефлюкс-эзофагита
Подводя итоги, можно сказать, что кислотозависимие заболевания являются актуальной проблемой сегодняшнего дня. Учитывая образ жизни, погрешности в питании, частые стрессы и физические нагрузки, бороться с этой патологией становится еще сложнее. Бесконтрольный прием других агрессивных препаратов (глюкокортикоиды, нестероидные противовоспалительные средства, антибиотики), также неблагоприятно сказываются на функциях желудочно-кишечного тракта. Фармакологическое комплексное лечение, с правильным расчетом дозировок и комбинации препаратов, способно существенно улучшить самочувствие пациента, соответственно, повысить трудоспособность, улучшить прогнозы для здоровья и для жизни на будущее.
Важным вложением в эффективную схему лечения, будет подробная грамотная беседа с пациентом, который должен осознать тот факт, что ни один ингибитор протонной помпы не вылечит его, без реального содействия лечению с его стороны!
Источник
Специалистам / Практика / Практика (статья)
Статья |
29-06-2014, 22:10
|
 Язва желудкаОбывательское выражение «повышенная кислотность» вызывает скептическую улыбку у специалистов, потому что «врачи-то знают…» они знают, что сама по себе повышенная секреторная функция желудка – это не плохо, а, возможно, даже хорошо. Специалисты знают, что у людей, чей желудок вырабатывает больше соляной кислоты, меньше шансов заполучить инфекционное заболевание желудочно-кишечного тракта, и риск онкологии желудка также намного ниже.
Язва желудкаОбывательское выражение «повышенная кислотность» вызывает скептическую улыбку у специалистов, потому что «врачи-то знают…» они знают, что сама по себе повышенная секреторная функция желудка – это не плохо, а, возможно, даже хорошо. Специалисты знают, что у людей, чей желудок вырабатывает больше соляной кислоты, меньше шансов заполучить инфекционное заболевание желудочно-кишечного тракта, и риск онкологии желудка также намного ниже.
Но при этом специалисты также знают, что есть заболевания, которые называют «кислотозависимыми». И что если человек абсолютно здоров, то повышенное содержание кислоты – не страшно. А если нет?
К группе кислотозависимых заболеваний относятся те заболевания, для которых повышенная продукция кислоты является ведущим звеном патогенеза. К ним относятся гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвенная болезнь желудка и двенадцатиперстной кишки, синдром Золлингера—Эллисона.
Гастроэзофагальная рефлюксная болезнь
Симптомами ГЭРБ являются дисфагия или боль в эпигастральной области после еды, усиливающаяся при наклонах; возможна отрыжка. Но основной симптом ГЭРБ — изжога. Что это такое? Ощущение жжения в пищеводе, возникающие в результате заброса соляной кислоты из желудка. Периодические рефлюксы могут возникать и у здорового человека до нескольких раз в сутки, не вызывая при этом развития ГЭРБ. Причиной развития заболевания становится снижение давления в нижнем пищеводном сфинктере и снижение клиренса пищевода, что приводит к длительным рефлюксам. Постоянный заброс в пищевод кислого содержимого желудка приводит к повреждению слизистой пищевода, что при разной степени поражения эндоскопически проявляется от легкой гиперемии (катаральный эзофагит) до сливных эрозий и язв (эрозивный эзофагит). Длительное течение ГЭРБ может приводить к осложнениям: кровотечению из язв и развитию стриктур пищевода. Наиболее значимым осложнением у 15—20% больных с эзофагитом является развитие пищевода Баррета (появление неспецифичного для слизистой пищевода эпителия тонкокишечного или желудочного типа).
Язвенная болезнь желудка и двенадцатиперстной кишки
В настоящее время большая роль в патогенезе язвенной болезни отводится Helicobacter pylori. Но, согласно статистике, в некоторых странах, которые явно не относятся к разряду «развитых», уровень инфицирования Helicobacter pylori достигает 80%. При этом язвенная болезнь развивается только у небольшой части населения. Почему? Потому что основной причиной развития язвенной болезни все же является нарушение баланса между факторами агрессии (соляная кислота) и факторами защиты (слизь). И вот, когда слизистая из-за чрезмерного влияния агрессивных факторов становится уязвима, наступает настоящий праздник для коварных микробов.
Основной симптом язвенной болезни — боль в верхней части живота. Если болевой синдром появляется через короткое время после приема пищи, то можно предположить, что у пациента язвенная болезнь желудка. Если же боль возникает спустя несколько часов после еды или натощак (так называемая «голодная язва»), то можно с уверенностью говорить о язве двенадцатиперстной кишки.
Язвенная болезнь опасна тяжелыми осложнениями, к которым можно отнести кровотечение, перфорацию с развитием перитонита, пенетрацию в соседние органы, нарушение проходимости выходного отдела желудка в результате рубцовой деформации. Иногда язвенная болезнь течет бессимптомно и манифестирует уже симптомами осложнений.
Синдром Золлингера-Эллисона
Опухоль островкового аппарата поджелудочной железы получила свое название по имени двух врачей (Н.Zollinger и Е.Ellison), которые в 1955 г. впервые доложили о странной симптоматике, которую невозможно было объяснить ни одним из известных заболеваний. Клиническими проявлениями заболевания являются боли в верхней части живота, схожие с симптомами язвы желудка или двенадцатиперстной кишки, но, в отличие от них, очень упорные, интенсивные и не поддающиеся противоязвенной терапии.
Основным клиническим проявлением являются длительно незаживающие, часто рецидивирующие язвы, которые могут локализоваться не только в двенадцатиперстной, но и в тонкой кишке.
Синдром характеризуется возникновением пептических язв двенадцатиперстной кишки и желудка, не поддающихся лечению. Устойчивость к лечению связана с повышенной секрецией соляной кислоты и ферментов. Для заболевания характерны упорная изжога и постоянные поносы, вызванные попаданием соляной кислоты в тонкий кишечник, что стимулирует моторику и замедляет всасывание.
Захворала – не беда! Съешь лягушку из пруда!
Важным фактором в лечении кислотозависимых заболеваний является разумно подобранная диета. Современные тенденции в диетологии направлены на сокращение ограничений и расширение перечня «дозволенных» продуктов. Некоторые специалисты дошли до утверждений, что запрещенных продуктов и вовсе не существует. Главное — чтобы рацион был сбалансирован с точки зрения калорийности и содержания в нем необходимых для питания организма составляющих: углеводов, белков и жиров.
Многие специалисты обеими руками «за» сбалансированный рацион. Но здравый смысл им подсказывает, что если какой-то фактор служит причиной болезни, то не нужно его усиливать. В нашем случае причиной болезни становится превалирование агрессивных факторов в желудке над защитными. А, значит, наша задача — постараться уменьшить поступление с пищей всего, что может вызвать дополнительное раздражение или повреждение слизистых желудка и пищевода.
Разумно порекомендовать пациенту щадящую диету, исключающую употребление острых, жареных, копченых, чрезмерно соленых или кислых блюд. Желательно, чтобы пища была нежесткой, хорошо измельченной во избежание повреждения пищевода при ГЭРБ. Рекомендуется отказаться от пищи с высоким содержанием животных жиров. Опытные специалисты, будучи достаточно консервативными, рекомендуют также отказаться от технологически обработанных продуктов, содержащих всевозможные загустители, усилители вкуса, подсластители и ароматизаторы «идентичные натуральным». Лучше не пить газированных напитков, т.к. они способствуют снижению pH и стимулируют рефлюксы. Следует избегать влияния дополнительных негативных раздражающих факторов – алкоголя и курения.
Относясь с огромным уважением к отечественной школе курортологии, в недрах которой была разработана система коррекции секреторной функции с помощью минеральных вод, необходимо обратить внимание, что далеко не все минеральные воды полезны при кислотозависимых заболеваниях, однако, некоторые из них — напротив, очень даже хороши.
Также необходимо обратить внимание на привычки пациента и дать ему несколько несложных рекомендаций:
– после еды не рекомендуется лежать, т.к. горизонтальное положение тела может провоцировать возникновение рефлюкса;
– есть рекомендуется не ранее, чем за два часа до сна;
– после еды противопоказаны физические нагрузки, особенно — наклоны;
– рекомендуется ограничить нагрузки на мышцы брюшного пресса.
Одна из главных рекомендаций — следить за весом. И если лишний вес есть — от него необходимо избавляться.
Успешное лечение всех кислотозависимых заболеваний связано, прежде всего, с устранением воздействия агрессивного фактора.
Первый путь — нейтрализация уже выработавшейся соляной кислоты.
Для этих целей применяют препараты, называемые антацидами, которые в силу своей щелочной природы вступают в простую химическую реакцию нейтрализации с соляной кислотой. Впервые антациды начали использовать еще наши давние предки. Для этих целей употреблялись растворимые всасывающиеся соли (например, сода).
Современные антациды представляют собой невсасывающиеся соединения: гидроксид алюминия и фосфат алюминия, гидроксид магния, трисиликат.
Антациды бывают незаменимы при несистематических рефлюксах, когда речь не идет о серьезной фармакотерапии, а необходимо быстро устранить неприятные ощущения изжоги. Но они не рекомендуются для системного лечения кислотозависимых заболеваний в силу кратковременности воздействия. А некоторые из них способны вызывать эффект «рикошета» — повышение секреции соляной кислоты по окончании действия препарата. В редких случаях может появиться изменение вкусовых ощущений, тошнота, рвота, аллергические реакции. При длительном применении возможны нарушения обмена фосфора, кальция и магния.
Второй путь фармакотерапии — подавление секреции соляной кислоты.
Фармакологические точки приложения антисекреторной терапии тесно связаны с функционированием париетальной (обкладочной) клетки слизистой желудка, отвечающей за продукцию соляной кислоты.
Антихолинергические, или холинолитические средства. Их действие направлено на блокирование М-холинорецепторов в различных системах органов (не воздействуют непосредственно на М3-рецепторы обкладочных клеток), что связано с большим числом побочных эффектов, таких как уменьшение секреции слюнных и бронхиальных желез, тахикардия, расширение зрачков и др.
Блокаторы Н2-рецепторов гистамина. Механизм действия этого класса лекарственных препаратов основан на устранении активирующего эффекта гистамина. Они эффективно подавляют базальную и стимулированную кислотную продукцию (при стимуляции не только гистамином, но и ацетилхолином, инсулином, кофеином и пищей). Препараты этой группы достаточно безопасны в плане побочных эффектов. Канцерогенный, а также антиандрогенный эффект, проявляющийся обратимой гинекомастией и импотенцией, доказан только для циметидина при применении его длительно в высоких дозах.
Ингибиторы протонной помпы. Непосредственно блокируют Н+,К+ —АТФ-азу — протонную помпу париетальной клетки. Воздействуют непосредственно на М3-рецепторы обкладочных клеток, поэтому обладают выраженным анти- секреторным эффектом и редко вызывают побочные эффекты.
Класс ИПП по праву считается самым безопасным среди всех секретоподавляющих средств. Кроме быстрого и устойчивого подавления продукции соляной кислоты, ИПП обладают хорошей переносимостью и минимальным количеством побочных эффектов. Благодаря применению ИПП стало возможным рубцевание язвенных дефектов слизистой оболочки желудка и ДПК и стойкая, многолетняя ремиссия заболевания. Отсутствие симптомов КЗЗ у больного приводит к заметному улучшению качества жизни пациента и делает эту группу препаратов одной их самых назначаемых в мире.
Наибольшее количество исследований в мире, самое большое количество пациентов, и самое длительное исследование — 11 лет,— были посвящены омепразолу. И не случайно. Препараты омепразола остаются самыми назначаемыми ИПП в мире — более 950 млн проданных упаковок, в то время как второй в этом списке ИПП еще не преодолел отметку в 200 млн упаковок. Именно для омепразола доказано отсутствие влияния на развитие атрофического гастрита. Ученые утверждают, что при длительном применении омепразола синдром мальабсорбции не развивается, а риск бактериального обсеменения ЖКТ не увеличивается. Длительный прием омепразола не приводит к уменьшению минеральной плотности костей и не повышает риск переломов.
Источник
Экстракт белладонны, содержащий атропин и гиосцин, длительное время был единственным лекарственным средством, снижавшим секрецию HCl на продолжительное время. Однако такие побочные эффекты, как нарушение аккомодации, сухость во рту, затруднение при мочеиспускании, препятствовали длительному применению препарата. Антациды, используемые с античных времен, быстро купирующие симптомы и дающие хороший терапевтический эффект при легких формах заболеваний, также не позволяли радикально изменить ситуацию. С конца XIX века и практически до конца XX надежное лечение язвенной болезни осуществлялось главным образом хирургами. Хирургические методы были направлены на уменьшение объема продуцируемой желудком соляной кислоты посредством частичной или тотальной гастрэктомии или с помощью различных вариантов ваготомии. Однако лишь в последние 20–30 лет, когда были синтезированы и получили клиническое применение блокаторы Н2–рецепторов гистамина и ингибиторы протонной помпы (ИПП), врачи получили возможность с помощью фармакологических средств адекватно регулировать секрецию соляной кислоты и эффективно лечить кислотозависимые заболевания.
Язвенная болезнь желудка и двенадцатиперстной кишки – заболевания, известные не одно столетие, однако решающие шаги для понимания их этиологии и патогенеза, разработки действенного лечения были сделаны относительно недавно – в последнюю четверть XX века. Уточнение молекулярных механизмов кислотной продукции и ее регуляции, разработка новых классов антисекреторных лекарственных препаратов, возможность визуализации эрозивно–язвенных поражений гастродуоденальной слизистой оболочки с помощью фибро– и видеоэндоскопов, открытие Helicobacter pylory (в 2005 году австралийским ученым Робину Уоррену и Барри Маршаллу1 за открытие и обоснование роли этого микроорганизма в патогенезе развития хронического гастрита и язвенной болезни была присуждена Нобелевская премия в области медицины и физиологии) послужили фундаментом для коренного изменения врачебной тактики, а главное, улучшили прогноз и качество жизни больных язвенной болезнью [2].
Контроль кислотной продукции и эрадикация инфекции геликобактер пилори являются в настоящее время самыми действенными лечебными мероприятиями при язвенной болезни.
Благодаря клиническим исследованиям было установлено, что между заживлением язвы и способностью лекарственных препаратов подавлять кислотную продукцию существует прямая зависимость. Заживление язвы детерминировано не только продолжительностью назначения антисекреторных агентов, но и их способностью «удерживать» рН в желудке выше 3 в течение заданного времени. Установлено, что язва двенадцатиперстной кишки заживает за 4 недели в 100% случаев, если поддерживается интрагастральный рН выше 3 на протяжении 18–20 часов в течение суток. Несмотря на то, что у больных язвенной болезнью желудка, как правило, отмечаются умеренные показатели желудочной секреции, антисекреторная терапия обязательна и для них. Язва желудка характеризуется более медленным заживлением, чем дуоденальная, поэтому применение антисекреторных препаратов должно быть более продолжительным (6–8 недель). Добиться такого контроля кислотной секреции удалось благодаря появлению принципиально нового класса блокаторов желудочной секреции – ингибиторов протонной помпы (ИПП). Эти препараты оказывают существенное влияние на течение язвенной болезни, увеличивают частоту заживления язв, уменьшают число осложнений. Омепразол – первый и наиболее широко используемый противоязвенный препарат – стал «золотым» стандартом терапии язвенной болезни.
Следует, однако, заметить, что среди омепразолов представленных в России, лишь препарат «Ультоп», производимый словенской фармацевтической компанией КРКА, обладает доказанной в сертификационных лабораториях Германии биоэквивалентностью с оригинальным омепразолом.
Имеющиеся научные данные однозначно указывают на необходимость уничтожения геликобактер пилори и при язвенной болезни желудка, и при язвенной болезни двенадцатиперстной кишки, причем как в период обострения заболевания, так и ремиссии. Возможность предупредить рецидивы язвенной болезни выдвигает эрадикацию инфекции на первое место в лечении этого страдания. В лечебные схемы, применяемые во всем мире, в соответствии с последними международными рекомендациями (Маастрихт–3) включены препараты, блокирующие выделение соляной кислоты (обязательно ИПП), и антибактериальные средства (амоксициллин, кларитромицин, метронидазол), назначаемые в течение 10–14 дней [4,8].
Учитывая финансовые возможности населения, оправдан вопрос о доступности соответствующего требованиям времени лечения, поскольку схемы антигеликобактерной терапии являются дорогостоящими. Однако математическое моделирование показывает, что более высокие начальные затраты впоследствии окупаются, если иметь в виду затраты на лечение, предупреждение последующих рецидивов, снижение дней нетрудоспособности. Выполненные в Санкт–Петербурге расчеты показали, что применяемая эрадикационная схема на основе омепразола (Ультопа 20 мг х 2 раза в сутки, амоксициллина 1000 мг х 2 раза в сутки и кларитромицина 500 мг х 2 раза в сутки) дает экономический эффект в 7,5 рубля на каждый вложенный в эрадикацию рубль.
Таким образом, антигеликобактерная терапия при поддержке антисекреторных препаратов (в первую очередь ИПП, например, Ультопа) дает возможность успешного лечения обострения язвенной болезни и предотвращает рецидивы заболевания.
Алгоритм ведения больных, страдающих язвенной болезнью желудка и двенадцатиперстной кишки, представлен на схеме 1.
Другой актуальной проблемой внутренней медицины является лечение и профилактика патологии желудочно–кишечного тракта, связанной с приемом нестероидных противовоспалительных препаратов (НПВП) и ацетилсалициловой кислоты, и обозначаемой термином НПВП–гастропатия (рис. 1). Начало серьезного повсеместного изучения НПВП–ассоциированной патологии приходится на конец 1970–х годов, когда было статистически обосновано отрицательное влияние данных лекарственных средств на состояние желудка и двенадцатиперстной кишки. Оказалось, что больные ревматическими заболеваниями, получающие НПВП, гибнут от желудочно–кишечных кровотечений и перфорации язв в чаще, чем люди, не принимающие этих препаратов. Стало очевидным, что половина тяжелых осложнений гастропатии спровоцирована именно приемом НПВП, а прием антацидов и Н2–блокаторов гистаминовых рецепторов в стандартных дозах не приводит к желаемому снижению частоты тяжелых побочных эффектов. Поэтому при отсутствии реальной возможности медикаментозной профилактики гастродуоденальных осложнений эта патология в течение длительного времени рассматривалась как неизбежное зло.
Но и сегодня в мире ситуация остается крайне тревожной. Так, современная статистика свидетельствует: риск желудочно–кишечных кровотечений при приеме НПВП возрастает в 3–5 раз, прободений – в 6, риск смерти от осложнений, связанных с поражением желудочно–кишечного тракта – в 8 раз. У 40–50% пациентов, госпитализируемых с диагнозом острого желудочно–кишечного кровотечения, оно обусловлено приемом данного класса лекарственных средств. В Великобритании от подобных осложнений ежегодно умирают до 2000 пациентов, в США прием НПВП является причиной 100000 госпитализаций и 16000 случаев смерти в год [7].
В Москве 34,6% случаев госпитализаций с диагнозом «острое желудочно–кишечное кровотечение» непосредственно связаны с приемом НПВП [5]. Кровотечение и перфорация язвы являются причиной смерти пациентов, страдающих ревматическими заболеваниями и принимающих НПВП, и составляют 13,8% среди непосредственных причин гибели больных ревматоидным артритом, анкилозирующим спондилитом и системной красной волчанкой [6].
По данным анкетирования 3037 больных, страдавших ревматическими заболеваниями, частота желудочно–кишечных кровотечений и перфораций составила 1,5%, язва желудка или двенадцатиперстной кишки была диагностирована у 23,6% опрошенных с язвенной болезнью в анамнезе и 15,7% лиц, не имевших «язвенного» анамнеза [3].
Патогенез происходящих в слизистой оболочке изменений хорошо изучен. В 1971 г. Vane установил, что НПВП ингибируют активность фермента циклооксигеназы (ЦОГ), имеющего два изомера – ЦОГ–1 и ЦОГ–2. Угнетение активности ЦОГ–1 вызывает нарушение синтеза простагландинов в слизистой оболочке желудка, в то время как подавление активности изомера ЦОГ–2 определяет противовоспалительное действие. Ингибирование ЦОГ–1 – тромбоцитов ведет к расстройству их функции, что служит одним из факторов, способствующих высокой частоте ЖКК. Большинство НПВП являются слабыми кислотами, способными оказывать прямое раздражающее влияние на слизистую оболочку желудка и кишечника. Прием НПВП приводит к снижению кровотока в слизистой оболочке желудка, уменьшению выработки желудочной слизи и бикарбонатов, стимуляции секреции HCl и продукции пепсиногена, усилению апоптоза и десквамации эпителиальных клеток, изменению гастродуоденальной моторики, повышению образования свободных радикалов, фактора некроза опухоли, увеличению хемотаксиса нейтрофилов (рис. 2).
Перспективы антисекреторной терапии оказались обнадеживающими лишь с появлением новой группы мощных блокаторов желудочной секреции – ИПП. Омепразол (Ультоп), как, впрочем, и другие представители этой группы лекарственных препаратов, оказался весьма эффективными для лечения и профилактики НПВП–гастропатий, язв и эрозий, локализованных как в желудке, так и в двенадцатиперстной кишке.
В многоцентровых международных сравнительных исследованиях было доказано, что ИПП по своему лечебному действию при НПВП–гастропатиях превосходят Н2–блокаторы или их эффективность сопоставима с таковой у синтетического аналога простагландина Е1 мизопростола, однако омепразол лучше купирует диспепсические явления и значительно реже вызывает побочные явления. Было доказано, что ИПП являются препаратами выбора для лечения НПВП–индуцированных язв и эрозий, профилактики желудочно–кишечных кровотечений.
Для лечения НПВП–гастропатий омепразол (Ультоп) назначают в дозе 40 мг в сутки (разделенной на два приема или однократно) на 4–6 недель, при необходимости курс терапии может быть продлен. Ультоп (20 мг или одна капсула в сутки) также является превосходным средством для постоянной медикаментозной профилактики рецидивов язв и эрозий, действенным средством первичной профилактики эрозивно–язвенных поражений желудочно–кишечного тракта, включая кровотечения, у пациентов, принимающих НПВП. Кроме того, согласно рекомендациям III Маастрихтского соглашения (2005), для профилактики НПВП–гастропатий при выявлении у больных инфекции геликобактер пилори показана ее эрадикация (10–дневный курс обязательно должен включать прием два раза в сутки ИПП, например, Ультопа, и двух антибиотиков – амоксициллина и кларитромицина).
Особое значение в последние годы приобрела гастроэзофагеальная рефлюксная болезнь, частота и тяжесть которой увеличиваются во многих странах мира, включая Россию. Как правило, лечение любого больного ГЭРБ начинают с рекомендаций по изменению стиля жизни, соблюдению диеты, а также назначения различных лекарственных средств (антацидов, прокинетиков, блокаторов Н2–рецепторов гистамина, ингибиторов протонной помпы). Главной проблемой лечения ГЭРБ признана необходимость приема больными больших доз антисекреторных препаратов, проведения длительной основной (до 12 недель) и поддерживающей терапии. На сегодня общепринятой является тактика назначения ИПП в качестве инициального средства лечения, поскольку многочисленные клинические исследования показали, что, например, применение первого из данного класса препарата – омепразола – позволяет существенно повысить эффективность лечения ГЭРБ по сравнению с предшествовавшим периодом применения блокаторов Н2–рецепторов гистамина, прокинетиков и антацидов. Именно назначение ИПП дает возможность достичь заживления эрозий пищевода в контрольные сроки у 90–96% больных, избавить пациента от изжоги (основного симптома болезни) в течение первых 24–48 часов [1].
В нашей стране наибольшее распространение для лечения ГЭРБ, как и язвенной болезни, нашел омепразол, не утративший своих лидирующих позиций, несмотря на появление других препаратов этого класса. Что касается Ультопа, то в пользу его использования для терапии больных ГЭРБ свидетельствуют исследования, проводившиеся не только за рубежом, но и в нашей стране. В 2004 году было закончено одно из них, в котором участвовали ведущие медицинские центры Москвы и Санкт–Петербурга, по оценке эффективности и безопасности применения Ультопа у 120 больных с различными формами ГЭРБ (препарат назначался в зависимости от стадии заболевания по 20 или 40 мг в сутки в течение 8 недель). Работа доказала высокую эффективность Ультопа в заживлении всех форм эрозивного эзофагита, купировании симптомов болезни (прежде всего изжоги), что привело к значительному улучшению качества жизни пациентов. При этом побочных эффектов в процессе терапии не наблюдалось.
После завершения активной фазы лечения больному ГЭРБ показано проведение поддерживающей терапии, как правило, в режиме «по требованию». В этом случае достаточен прием омепразола в дозе 10 мг в день появления изжоги и на следующий, свободный от симптома день (Ультоп имеет указанную дозировку, что выгодно отличает его от прочих омепразолов). Алгоритм ведения больных ГЭРБ представлен на схеме 2.
Заключая сказанное, необходимо подчеркнуть, что при выборе оптимального препарата для терапии кислотозависимых заболеваний (язвенной и гастроэзофагеальной рефлюксной болезни) необходимо прежде всего учитывать его клиническую эффективность, основанную на быстроте купирования симптомов, скорости заживления эрозивно–язвенных дефектов, длительности противорецидивного эффекта. Именно благодаря своей высокой терапевтической активности, доступности и безопасности на сегодня препаратом выбора, ключом к решению задачи лечения кислотозависимых заболеваний является ингибитор протонной помпы омепразол.
*1 В 1983 году ученые обнаружили, что у больных хроническим антральным гастритом чрезвычайно часто выявляется бактерия, ус-
ловно названная ими «кампилобактер» (подобный микроорганизм), в последующем получившая название Helicobacter pylory.
Предположение о чисто инфекционной природе хронического антрального гастрита потребовало для его доказательства сугубо
научных подходов, используемых в изучении классических инфекций. Они были описаны еще в XIX веке, на заре эры микробио-
логии и открытия многих возбудителей инфекционных болезней и известны в виде постулатов Коха.
Изучая открытый микроорганизм, Б. Маршалл в духе выдающихся ученых прошлого поставил эксперимент на себе, приняв внутрь
суспензию чистой культуры геликобактер пилори, которая была получена из биоптата слизистой оболочки желудка больного,
страдавшего хроническим активным гастритом. На 10–й день с момента заражения в слизистой оболочке желудка Маршалла бы-
ли обнаружены все признаки, характерные для гастрита, хотя до заражения этих изменений не наблюдалось.
Утверждение геликобактер пилори в качестве этиологического фактора хронического гастрита позволило по–новому взглянуть
не только на различные формы гастрита, но и на язвенную болезнь, в корне изменило терапевтические подходы к лечению дан-
ных заболеваний.
Источник
