Диагностика и лечение кишечного иерсиниоза
Иерсиниоз – острая антропозоонозная кишечная инфекция, сопровождающаяся токсико-аллергической реакцией, отличающаяся мультиочаговостью. Для иерсиниоза характерен фекально-оральный путь передачи. Резервуаром инфекции выступают домашний скот, грызуны и собаки. Инкубационный период иерсиниоза длится не более недели. Клиника складывается из общетоксического синдрома, пятнисто-папулезных высыпаний, диспепсических расстройств; возможны гепатоспленомегалия, артропатический синдром, развитие острого аппендицита, генерализованная форма иерсиниоза. Диагноз устанавливается на основании выделения иерсиний в различных биологических средах больного.
Общие сведения
Иерсиниоз – острая антропозоонозная кишечная инфекция, сопровождающаяся токсико-аллергической реакцией, отличающаяся мультиочаговостью.
Характеристика возбудителя
Иерсиниоз вызывается бактерией Yersinia enterocolitica – подвижной грамотрицательной факультативно-анаэробной палочкой. Иерсинии отлично переносят пониженные температуры, в холодильнике при 4-6 °С способны не только сохраняться, но и размножаться на продуктах. (Нередко иерсиниоз называют «болезнью холодильников»). Бактерии легко переносят замораживание и последующее оттаивание, продолжительно сохраняются в воде, почве, но при этом чувствительны к солнечному свету, высушиванию, кипячению и химическим дезинфектантам. Иерсинии выделяют энтеротоксин, цитотоксины и эндотоксин.
Резервуаром и источником иерсиниоза являются преимущественно животные: различные грызуны, домашний скот (в основном свиньи), собаки. Люди могут распространять инфекцию, но заражение от человека происходит довольно редко. В городах инфекцию в основном разносят грызуны, именно их скопления формируют эпидемические очаги инфекции в периоды вспышек. Иерсиниоз передается по фекально-оральному механизму пищевым и водным путем. Продукты питания животного происхождения, недостаточно обработанные термически, водные источники, загрязненные испражнениями больных животных, способствуют реализации путей заражения. В редких случаях реализуется контактно-бытовой путь передачи (как правило, связан с низкой гигиенической культурой).
Естественная восприимчивость человека к иерсиниозу – низкая. Здоровые люди практически не заболевают клиническими формами инфекции. Тяжелое и манифестное течение характерно для детей, лиц, страдающих иммунодефицитными состояниями, хроническими заболеваниями, способствующими выраженному ослаблению защитных свойств организма. Эпидемические вспышки иерсиниоза довольно редки и чаще всего происходят при массовом употреблении овощей, загрязненных микробами.
Классификация иерсиниоза
Иерсиниоз подразделяется на гастроинтестинальную, генерализованную и вторично-очаговую форму. К гастроинтестинальной форме относятся гастроэнтерит, термальный илеит и острый иерсиниозный аппендицит. Генерализованная форма может протекать в виде сепсиса, гепатита, менингита, пиелонефрита, пневмонии, а также в смешанной форме.
Вторично-очаговая форма подразделяется на иерсиниозный артрит, миокардит, энтероколит, узловую эритему и синдром Рейтера. Иерсиниоз может протекать в легкой, среднетяжелой и тяжелой форме, приобретать острое циклическое, хроническое и рецидивирующее течение.
Симптомы иерсиниоза
Инкубационный период кишечного иерсиниоза составляет 1-6 дней, клиническая картина обычно представлена несколькими синдромами. Чаще всего отмечается общетоксический синдром, проявляющийся в виде лихорадки, достигающей 38-40 °С, озноба, головных болей, общей слабости, ломоты в мышцах и суставах. Аппетит снижен, при тяжелом течении могут отмечаться расстройства центральной нервной деятельности. Лихорадочный период обычно длиться 7-10 дней (значительно удлиняясь в случае генерализованного иерсиниоза). При гастроинтестинальной форме общей интоксикации обычно сопутствует диспепсия (тошнота, рвота, диарея, боль в животе).
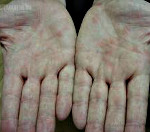
В редких случаях при иерсиниозе появляется экзантема. Высыпания пятнисто-папулезные, мелкоточечные либо крупнопятнистые (иногда кольцевидные), появляются на различных участках кожи, чаще всего в нижней части конечностей (симптом «носков» и «перчаток»). Сыпь может сопровождаться жжением в ладонях, после себя оставляет участки шелушения. При некоторых формах иерсиниоза отмечается артропатический синдром (артралгии). Суставы конечностей (кистей, стоп, локтевые и коленные) болезненны, отечны, движения в пораженных суставах ограничены. При генерализованном иерсиниозе может отмечаться гепатолиенальный синдром (увеличение печени и селезенки).
В клинической практике чаще всего встречается гастроинтестинальная форма иерсиниоза. Заболевание протекает наподобие других инфекционно-токсических поражений кишечника, характеризуется преимущественно проявлениями интоксикации и (в половине случаев) диспепсическими расстройствами. Интоксикация обычно предшествует, но может развиться и одновременно с диспепсией. Иногда эта форма инфекции сопровождается высыпаниями, катаральным или артропатическим синдромом. Выраженная интоксикация может способствовать развитию гепатоспленомегалии, а также иногда отмечается умеренная полилимфоаденопатия (лимфоузлы увеличены, но безболезненны и не утрачивают подвижность).
В зависимости от тяжести течения, продолжительность заболевания колеблется от 2-3 дней до двух и более недель. Длительно протекающий кишечный иерсиниоз приобретает волнообразный характер, появляются признаки дегидратации. Острый аппендицит или терминальный илеит при поражении иерсиниями не отличаются по течению от таковых патологиях, вызванных неспецифической флорой. Эти состояния могут как развиться самостоятельно, так и иметь вторичный характер, являясь результатом прогрессирования гастроинтестинальной или иной формы инфекции.
При генерализованной форме отмечается разнообразие симптоматики. Общетоксический синдром интенсивный, лихорадка достигает критических цифр. В подавляющем большинстве случаев (80%) выражен артралгический синдром, отмечаются катаральные явления (боль в горле, ринит, кашель), на 2-3 день может отмечаться сыпь на ладонях и подошвах (реже в другой локализации). Диспепсические явления могут возникать на начальном этапе и редко сохраняются в разгар заболевания. Половина больных отмечает боль в животе (преимущественно внизу с права), четверть – тошноту, рвоту и диарею.
С прогрессированием инфекции увеличиваются печень и селезенка, течение может становиться волнообразным и рецидивирующим. Подобная симптоматика может сопровождать смешанную форму иерсиниоза. В случае продолжительной бактериемии и обсеменения микроорганизмами различных органов и систем могут появляться признаки вторичного гепатита, пневмонии, пиелонефрита, серозного менингита и (крайне редко) сепсиса. При этом первоначальная симптоматика может стихать, либо сохраняться и прогрессировать.
Вторично-очаговая форма может стать следствием любой из вышеописанных форм инфекции, обычно она развивается через 2-3 недели после начала заболевания либо в более поздние сроки. Эта форма связана с формированием патологической реактивности и аутоиммунным поражением органов и тканей. В редких случаев протекает без выраженной клиники. Чаще всего встречается иерсиниозный реактивный полиартрит. Поражаются обычно суставы конечностей (стоп, кистей), чаще несимметрично. Моноартриты редки (не более четверти случаев). Суставы отечны, гиперемия кожи над ними отсутствует. Течение полиартрита может стать затяжным или хроническим, в среднем продолжительность его 2-3 месяца.
В 10-20% случаев иерсиниоз протекает в виде узловатой эритемы. Подкожные узелки формируются на голенях, бедрах и ягодицах, болезненные, крупные. Количество может варьироваться от нескольких штук до двух и более десятков. Спустя 2-3 недели узелки рассасываются. Синдром Рейтера – это сочетанные конъюнктивит, уретрит и артрит. Иерсиниозный миокардит нередко длиться по нескольку месяцев, но обычно в нетяжелой доброкачественной форме, сердечно-сосудистая недостаточность не развивается.
Вторично-очаговая форма может протекать в виде энтероколита (обычно развивается у лиц с кишечными инфекциями в анамнезе). Поражение локализуется преимущественно в верхних отделах кишечника, нередко сочетается с другими вариантами инфекции (артриты, экзантема, катаральный синдром), может сопровождаться астенической симптоматикой (астенией) и повышением температуры тела до субфебрильных цифр. К редким симптомам при иерсиниозе можно отнести разнообразные лимфоаденопатии, пиодермии, остеомиелит. Общей чертой реактивных полиорганных патологий при иерсиниозе является волнообразное течение и склонность к вегетососудистым расстройствам.
Осложнения иерсиниоза
Осложнения иерсиниоза ввиду полиморфности проявлений и склонности к формированию аутоиммунных реакций довольно многообразны. Это могут быть воспалительные заболевания органов (миокардит, гепатит, холецистит, панкреатит), хирургические патологии (спаечная болезнь, кишечная непроходимость, аппендицит, перфорация стенки кишечника и перитонит), заболевания нервной системы (менингоэнцефалит), мочевыделительного (гломерулонефрит) и опорно-двигательного (артриты, остеомиелиты) аппарата.
Диагностика иерсиниоза
Выделение возбудителя возможно из фекалий, крови, желчи, мочи, ликвора больных, кроме того, может быть осуществлен бакпосев смывов со слизистой зева, мокроты. Возбудитель выявляется в смывах с объектов окружающей среды, предметов, из пищевых продуктов. Однако бактериологическая диагностика требует значительного времени (нередко до 30 дней). В качестве экспресс-анализа применяют реакции для определения антигенов возбудителя в биологических жидкостях (с помощью РКА, РЛА, РНИФ, ИФА).
Чувствительность РКА повышается при тяжелом течении и хронизации процесса. С 6-7 дня заболевания становятся положительными РА и РИГА, спустя 5-7 дней производят повторный замер титра антител. Пациенту с иерсиниозом может потребоваться консультация гастроэнтеролога, кардиолога, нефролога или невролога. При развитии осложнении показано проведение ЭКГ, Эхо-КГ, УЗИ органов брюшной полости и др.
Лечение иерсиниоза
В современной клинической практике иерсиниоз лечат стационарно, назначая пролонгированные этиотропные средства даже при легких формах заболевания. Такая тактика обуславливается частотой хронизации инфекции и развитию рецидивирующего характера течения. Этиотропная терапия включает курс антибиотиков и фторхинолонов, продолжительностью на весь лихорадочный период и 10-12 дней после. Позднее назначение препаратов (после 3 дней клинической симптоматики) не гарантирует предупреждения осложнений и хронизации инфекции. Генерализованную форму лечат комплексно (назначают препараты различных групп антибактериальных средств парентерально), для профилактики рецидивов производят смену антибиотиков на протяжении курса.
Комплекс неспецифических терапевтических мер выбирается в зависимости от состояния больного и течения заболевания. По показаниям назначают дезинтоксикационные растворы (декстран, коллоидные и кристаллоидные смеси), антигистаминные препараты, противовоспалительные группы нестероидных средств, а при необходимости – преднизолон (нередко используют гормональные противовоспалительные средства для местного применения). Больным может быть показана витаминотерапия, пищеварительные ферменты, пробиотики для коррекции кишечного биоценоза, а также средства для повышения иммунной защиты (иммуномодуляторы, человеческий иммуноглобулин).
Прогноз и профилактика иерсиниоза
Несмотря на разнообразие осложнений и форм заболевания, течение иерсиниозов обычно доброкачественное, летальные исходы крайне редки. Неблагоприятным прогнозом отличается иерсиниозный сепсис, заканчивающийся смертью в половине случаев.
Профилактика иерсиниоза подразумевает соблюдение личной гигиены, в том числе и гигиены питания, а также санитарно-эпидемический контроль лечебно-профилактических учреждений и предприятий общественного питания и пищевой промышленности. Значимой мерой является контроль над состоянием водных источников. Одной из профилактических мер является дератизация населенных пунктов и сельскохозяйственных угодий.
Источник
Симптомы кишечного иерсиниоза
- Высокая температура тела до 39º С.
- Катаральные явления (насморк, слезоточивость, першение в горле).
- Боли в животе (постоянные или схваткообразные, преимущественно в районе пупка или правее).
- Расстройства стула (иногда с примесью крови и слизи).
- Мышечные боли.
- Кожа сухая; на 2-6 сутки на кистях, ладонях стопах наблюдают отечные участки кожи, появляется мелкопятнистая и точечная сыпь, возможен зуд. В дальнейшем на местах высыпаний развивается шелушение кожного покрова.
- Покраснение или бледность кожи лица.
- На 5-6 день язык приобретает малиновую окраску.
- При ощупывании живота наблюдается болезненность (справа).
- Боль в правом подреберье.
- Селезенка (реже печень) увеличена.
Инкубационный период
От 15 часов до 6 суток (в основном 2-3 дня).
Формы
Гастроинтестинальная форма встречается чаще других:
- начинается остро, с повышения температуры тела до 38-39° С, озноба;
- головная боль, недомогание;
- боль в животе сопровождается поносом, иногда рвотой;
- стул жидкий, иногда с примесью слизи, крови. Частота стула от 2 до 15 раз в сутки.
Абдоминальная форма развивается при проникновении возбудителя из желудочно-кишечного тракта в мезентериальные (брыжеечные) лимфатические узлы. Данная форма часто сопровождается развитием острого аппендицита (воспаление червеобразного отростка слепой кишки, которое опасно развитием гнойного воспаления брюшной полости и требует оперативного лечения):
- типичными являются боли в животе (преимущественно в области пупка);
- высокая температура тела;
- при пальпации (прощупывании) определяются увеличенные лимфатические узлы справа от пупка;
- шелушения кожи стоп и кистей;
- увеличение печени, селезенки;
- поражение печени иногда проявляется желтушным окрашиванием кожи, белков глаз, потемнением мочи;
- данная форма характеризуется затяжным течением (в сложных случаях до нескольких месяцев).
Генерализованная форма протекает:
- с обильной рвотой;
- характерны высыпания (мелкопятнистая и точечная сыпь с последующим шелушением), сопровождающиеся зудом;
- больной жалуется на интенсивные суставные боли в крупных (коленном, плечевом) и мелких (фаланговых) суставах;
- поражается печень, что выражается желтушностью кожных покровов, белков глаз, потемнением мочи;
- поражение сердечно-сосудистой системы сопровождается колющей болью в области сердца, учащенным сердцебиением, колебаниями пульса и артериального (кровяного) давления;
- симптомы поражения центральной нервной системы: вялость, головокружения, депрессивное состояние;
- рези при мочеиспускании.
При стертой форме заболевание протекает легко, с повышением температуры тела до 37º С, слабость и недомогание выражены слабо, стул 2-3 раза в сутки.
По длительности выделяют:
- острое течение (до 3 месяцев);
- затяжное (от 3 до 6 месяцев);
- хроническое (более 6 месяцев).
Причины
- Возбудитель иерсиниоза в природе обитает в почве. С водой и кормом попадает в организм животных. Ключевая роль в распространении иерсинии отводится грызунам, сельскохозяйственным животным (свиньи, рогатый скот, кролики) и домашним животным (кошки, собаки).
- Основной путь передачи возбудителя к человеку: при употреблении зараженных воды и продуктов животного происхождения (овощей, непастеризованного молока, молочных продуктов).
- К группам риска относятся люди, работающие на пищеблоках, в птицеводческих и животноводческих комплексах.
- Болеют в основном жители городов, где население чаще пользуется предприятиями общественного питания (например: столовые, кафе и прочее).
- Возможны случаи иерсиниоза после переливания зараженной крови.
- Пик заболеваемости приходится на период с октября по ноябрь.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ эпидемиологического анамнеза (установление факта употребления в пищу немытых овощей, выявление случаев заболевания среди окружения (членов семьи, в детском садике и др.)).
- Характерная клиническая картина (боли в животе, понос, прощупывание увеличенных лимфатических брыжеечных узлов и др.).
- Бактериологический метод (посев крови, рвотных и каловых масс, забранных не позднее 7-ого дня с появления первых симптомов) на специальные питательные среды. Если на этих средах вырастают характерные колонии бактерий, это подтверждает диагноз заболевания. Дополнительно определяется чувствительность микроорганизма к антибиотикам (антибиотикограмма). Определение чувствительности к антибиотикам крайне важно с целью назначения адекватной терапии.
- Серологическая диагностика — определение антител к возбудителю в крови больного. Антитела — это специфические белки иммунной системы, основной функцией которых является распознавание возбудителя (вируса или бактерии) и дальнейшая его ликвидация.
- Возможна также консультация инфекциониста.
Лечение кишечного иерсиниоза
- Лечение иерсиниоза должно осуществляться в стационаре под наблюдением врача.
- Антибиотикотерапия с учетом выявленной ранее чувствительности возбудителя к основным группам антибиотиков.
- Введение солевых растворов или раствора глюкозы с целью восполнения потерянной жидкости.
- Введение препаратов, содержащих готовые донорские антитела (полиглобулин, иммуноглобулин, плазму) с целью повышения сопротивляемости организма.
- При развитии иерсиниозного аппендицита (при абдоминальной форме) показано хирургическое лечение.
Осложнения и последствия
В течение 5-ти лет у части переболевших иерсиниозом формируются:
- хроническое воспаление щитовидной железы;
- болезнь Крона (хроническое воспаление всех отделов кишечного тракта с образованием язв и рубцов на стенках кишки);
- синдром Рейтера (состояние, сопровождающееся триадой симптомов: уретрит (воспаление мочеиспускательного канала), конъюнктивит (воспаление слизистой, покрывающей глаз и внутреннюю поверхность век), артрит (воспалительные изменения в суставах).
Абдоминальная форма опасна развитием:
- стеноза (сужения) терминального отдела подвздошной кишки, и, как следствие, непроходимостью кишечника;
- спаечной болезнью брюшной области (дефект, при котором между органами брюшной полости (петли кишечника, органы малого таза, печень и т.д.) образуются сращения (спайки);
- в случае перфорации кишечника (нарушение целостности, разрыв стенки кишечника или аппендикса) развивается перитонит (гнойное воспаление брюшной полости).
На фоне генерализованной формы могут развиться:
- миокардит (воспаление среднего мышечного слоя сердца);
- гепатит (воспалительные изменения печени);
- пиелонефрит (воспалительный процесс с поражением почечной лоханки (пиелит), чашечек и паренхимы почки);
- миненгит (воспаление оболочек головного и спинного мозга);
- сепсис (развивается редко, наблюдается у лиц с подавленной иммунной системой). Сепсисом называют системный воспалительный процесс, развивающийся в результате попадании в кровь инфекционных агентов (бактерий, одноклеточных, вирусов или их токсинов), который сопровождается образованием вторичных инфекционных очагов во внутренних органах, и как следствие, нарушением их нормальной работы.
Профилактика кишечного иерсиниоза
- Профилактика иерсиниоза на животноводческих комплексах (своевременное выявление и изоляция зараженных особей).
- Регулярный контроль воды на канализационных и водопроводных системах.
- Уничтожение грызунов на полях, складах, фермах, магазинах и столовых минимум 2 раза в год.
- Соблюдение личной гигиены при работе с животными (частое мытье рук с мылом).
- Тщательная обработка овощей, пастеризация молока.
- Своевременное выявление больных и носителей иерсиниоза, особенно работников сферы пищевой промышленности.
Источник
