Дисбактериоз у грудничков и активированный уголь
Активированный уголь – это дешёвый, доступный и безопасный энтеросорбент. Препарат применяют для лечения интоксикаций алкоголем, медикаментами, продуктами питания и т. д. Лекарственное средство проникает в пищеварительный тракт, впитывает токсические вещества и выводится в первозданном виде. Безопасный препарат разрешено использовать для лечения пациентов разной возрастной группы, включая грудничков. Главное соблюдать правила применения энтеросорбента.

Активированный уголь для новорождённых
Активированный уголь – это адсорбент для перорального применения, который поглощает токсины, поступившие в организм или выделившиеся во время пищеварения. Как утверждают врачи, препарат не вызывает побочные реакции, поэтому его часто применяют для младенцев. Медикамент используют для лечения и профилактики различных отравлений. Он устраняет вредные вещества из организма, укрепляет иммунитет.
Существуют 4 лекарственные формы препарата – таблетки, гранулы, порошок, паста. Врач поможет выбрать наиболее подходящую форму препарата для пациента, учитывая его возраст. Грудничку активированный уголь назначают в форме порошка, из которого готовят суспензию. Если под рукой только таблетки, то их растирают в порошок, смешивают с водой и дают малышу до 2 лет.
Энтеросорбент лечит диарею, вызванную инфекционными заболеваниями кишечника, а также отравления. Уголь имеет пористую оболочку, которая абсорбирует вредные вещества, не даёт им впитаться в кровоток. Однако препарат не поможет при интоксикации концентрированными кислотами и щелочами.
Активированный уголь поможет устранить боль в животе, вздутие, уменьшит колики у грудничка. Но при дисбактериозе адсорбент не применяют, так как он впитывает не только вредные, но и полезные микроорганизмы из кишечника. По этой причине детям назначают пробиотики, например, Бифидумбактерин.
Существуют современные препараты, которые имеют похожий механизм действия: Полисорб, Смекта, Энтеросгель. Они не нарушают естественную бактериальную флору кишечника, очищают организм от вредных веществ и выводятся из организма в первоначальном виде. Эти медикаменты обволакивают слизистую пищеварительного тракта, нормализуют пищеварение, укрепляют иммунитет.
Активированный уголь рекомендуется принимать натощак, так как препарат впитывает питательные вещества из ЖКТ, ребёнок получает меньше витаминов (гиповитаминоз), а организм ослабевает. Кроме того, адсорбент не стоит принимать в комплексе с другими медикаментами, так как он снижает их эффективность.
Показания к применению
Активированный уголь для новорожденных назначают в следующих случаях:
- При незначительных отравлениях с жаром, рвотой, болью в животе.
- От длительной желтухи.
- При коликах.
- При расстройствах стула, избыточном скоплении газов в кишечнике.
- От атопического дерматита.
Кроме того, препарат применяют при расстройствах кишечника у малыша вследствие неправильного питания матери. Перед применением медикамента необходимо проконсультироваться с педиатром.
Правила применения и дозировка
Чтобы активированный уголь принёс только пользу, нужно применять подходящую лекарственную форму и дозировку.
При определении суточной дозы лекарства стоит учитывать вес грудничка:
- около 3 кг – ¼ таблетки;
- от 3 до 5 кг – 1/3 таблетки;
- от 5 до 7 кг – ½ таблетки;
- от 7 до 10 кг – 1 таблетка.
Кратность применения препарата – трижды за сутки.
Если у ребёнка колики, то лечение длится 4 дня, при желтухе и дерматите – не дольше 1 недели. Дают медикамент младенцу за 2 часа до приёма пищи или через 2 часа после неё. Это необходимо, чтобы организм новорожденного усвоил полезные вещества из продуктов и лекарственных средств.
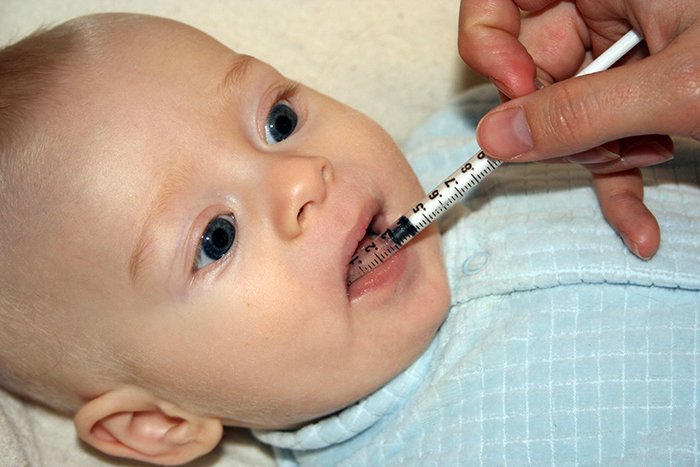
Так как ребёнок ещё не может проглотить таблетку, то перед применением её необходимо измельчить:
- Нужную дозу препарата растирают до образования однородного мелкого порошка. Если в массе встречаются крупные гранулы, то следует их повторно растолочь, так как младенец может подавиться.
- Порошок разбавляют очищенной кипячёной водой до консистенции крема.
- Грудному ребёнку лечебную смесь дают с ложечки или шприца без иглы.
- Лекарство нужно запить 30 мл очищенной воды, так оно быстрее проникнет в желудок.
- Препарат принимают дважды или трижды за 24 часа.
- Длительность лечения определяет врач, но в среднем оно длится от 2 до 4 суток.
Более длительное лечение опасно для здоровья ребёнка.
Активированный уголь при аллергии
Препарат применяют при астме, атопическом дерматите, аллергическом насморке, воспалении конъюнктивальной оболочки глаза. Медикамент очищает организм от токсинов после аллергических реакций. Энтеросорбент применяют после лечения аллергии во время нормализации всех процессов в организме.
Наиболее эффективный препарат при аллергии на продукты питания, которая возникает вследствие нарушения пищеварения. Кишечник не может нормально выводить продукты распада из организма, они скапливаются в коже и проявляются сыпью.

Однократная доза лекарственного средства для новорождённых – 0.05 г/1 кг, а за сутки нужно принять не больше 0.2 г/1 кг.
Меры предосторожности
Младенцам запрещено давать активированный уголь в следующих случаях:
- Язва желудка и 12-перстной кишки.
- Кровотечения пищеварительного тракта.
- Атоническая форма колита.
- Язвенно-деструктивные изменения слизистой толстой кишки.
- Эрозии на внутренней оболочке желудка или 12-перстной кишки.
- Индивидуальная непереносимость компонентов препарата.
Под контролем врача пациенты принимают лекарство при гиповитаминозе и снижении концентрации кальция в крови.
Приём белого угля поможет избежать противопоказаний у новорожденных.
Возможные побочные явления при наличии противопоказаний, увеличении дозировки или длительном применении:
- расстройства стула (запор, понос);
- тошнота, приступы рвоты;
- кал окрашивается в чёрный цвет;
- эмболия;
- патологические кровоизлияния;
- снижение концентрации глюкозы или кальция в крови;
- снижение температуры тела ниже 35°;
- гипотония.
Вследствие длительного приёма нарушается усвоение полезных веществ (жиры, белки, кальций, витамины, гормоны и т. д.). При возникновении побочных явлений следует прекратить давать препарат грудничку и проконсультироваться с педиатром.
Таким образом, Активированный уголь – это эффективный и относительно безопасный препарат, который иногда назначают новорожденным старше 1 года для лечения отравлений. Перед применением медикамента нужно посоветоваться с педиатром. Кроме того, следует помнить, что существуют более современные и безопасные энтеросорбенты.
Источник
Практически все родители сталкиваются с проблемами пищеварения у своего чада. Можно ли давать активированный уголь детям до года при отравлениях и других патологиях ЖКТ? Это один из самых безопасных препаратов, который, однако, имеет нюансы при лечении новорожденных и будет эффективен только при правильном применении.

Можно ли давать активированный уголь грудничку?
Активированный уголь является адсорбентом, впитывающим токсины, поступившие в организм. Основное его достоинство – это минимальный набор побочных реакций и, как следствие, безопасность использования у всех возрастных групп. Главные плюсы препарата:
- Множественные формы: порошок, таблетки, гранулы или паста. Для маленьких детей удобнее использовать порошок, который быстро растворяется в воде, образуя суспензию.
- Универсальность: препарат применяют при желтушке, отравлениях с болями в животе и высокой температуре, нарушениях стула и повышенном газообразовании, коликах и аллергии.
- Имеет невысокую цену, всегда доступен в продаже, не требует рецепта.
Средство можно давать грудничкам только по рекомендации педиатра после осмотра и при соблюдении назначенной дозировки. К сожалению, активированный уголь не является избирательным только к токсинам или вредоносным микробам — в этом заключается главный недостаток средства при лечении грудничков.
Во время нахождения в утробе матери, кишечник ребенка является стерильным, и только после появления малыша на свет он начинает заполняться полезными бактериями. Сразу после рождения рекомендуется как можно раньше прикладывать малыша к материнской груди: молозиво (первое молоко) активирует размножение полезной микрофлоры в ЖКТ.
Кишечник новорожденного – самое уязвимое место в начале жизненного пути. Поэтому колики, повышенное газообразование, вздутие живота, дисбактериоз – частые спутники первых месяцев. Еще одна причина расстройства – попадание в организм различных кишечных инфекций и патогенных микробов. Малыш с самого начала познает мир, постоянно тянет в рот руки и игрушки, увеличивая риск занести опасные бактерии.
Активированный уголь для новорожденных будет способствовать поглощению вредных веществ и выводу их наружу. Однако вместе с токсинами уголь свяжет и выведет полезную микрофлору. Взрослый человек в отличие от младенца не ощутит негативного влияния энтеросорбента, восстановив микрофлору естественным путем из пищи. Именно поэтому особенно в первые месяцы жизни уголь назначают нечасто, а если и используют то обязательно с про- и пребиотиками, чтобы свести к минимуму негативный эффект.
Если для кормления ребенка используется искусственная смесь или родители уже перешли на прикорм, то это стимулирует выработку ферментов желудочно-кишечного тракта. В таком случае стрессовое воздействие активированного угля для микрофлоры малыша будет не таким значительным.
При каких недугах помогает активированный уголь?
Помимо упомянутых выше проблем (легкие отравления, желтушка) активированный уголь для новорожденных дается при различных аллергических реакциях. К примеру, атопический дерматит может возникнуть на фоне смены молочной смеси, или изменения рациона матери, или из-за особенностей организма (например, вследствие аллергии на белок коровьего молока). В таком случае сорбент поможет связать и избавиться от токсинов.
Практически у каждого младенца после рождения появляется физиологическая желтушка, которая в большинстве случаев проходит самостоятельно. Но если уровень билирубина намного превышает норму, то назначается сорбент как дополнение к основной терапии. Если вовремя не вылечить недуг, высокое содержание билирубина может отрицательно сказаться на клетках головного мозга.
Имеются случаи, когда активированный уголь полностью бесполезен – это разного рода химические отравления.
Как давать грудничку активированный уголь?
Дозировка и особенности применения:
- универсальная формула «1 таблетка (0,25 гр) на 10 килограмм веса» актуальна и для детей, и для взрослых;
- употребление за 2 часа до или через 2 часа после еды, чтобы организм новорожденного успел усвоить полезные вещества из грудного молока или прикорма;
- применение 3 раза в сутки.
Грудничкам рекомендовано давать активированный уголь в виде взвеси (таблетка разминается и растворяется в воде до консистенции крема). Смесь должна быть однородной, без включения крупных кристалликов. Можно вводить состав малышу через шприц без иголки или давать из ложечки. После проглатывания дается 20-30 мл чистой воды.

Период лечения коликов – 4 суток, дерматита и желтушки – около недели. Более длительное воздействие сорбента скорее навредит организму малыша.
Не занимайтесь самолечением. Любая терапия у ребенка применяется по назначению врача. Симптомы, связанные с дискомфортом в пищеварительной системе, могут быть следствием серьезных патологий, поэтому диагностику заболевания должен провести педиатр. Он же даст рекомендации по использованию угля для лечения ребенка с учетом возраста, дополнив терапию пробиотическими препаратами в случае необходимости.
Источник
На сегодняшний день, как новорожденного малыша, так и детей других возрастных групп воздействует большое количество неблагоприятных факторов: от неправильного питания будущей мамы при беременности до часто необоснованного применения антибиотиков, в том числе и по назначению врачей.
Мой практический опыт в педиатрии – 20 лет и за это время можно было своими глазами наблюдать, как разительно изменилось состояние здоровья наших детей и не в положительную сторону.
Просто мы часто не задумываемся, что здоровье нашего самого любимого крошечного создания закладывается еще внутриутробно и есть факторы, которые мы можем и должны исключить еще на этом этапе развития малыша:
- употребление в пищу «вредной» еды – жирной, аллергенной пищи, продуктов длительного хранения, имеющих в своем составе большое количество консервантов;
- малоподвижный образ жизни – это также важно: будущей маме необходимо гулять на свежем воздухе, выполнять регулярные упражнения как физические, так и дыхательную гимнастику;
- не принимать без серьезного повода никаких лекарств (любое из них в определенный момент может неблагоприятно воздействовать на плод);
- стараться избегать респираторных заболеваний и простуд – болезни в период беременности могут вызвать нарушения закладки и созревания определенных органов и систем крохи;
- избегать нервных и физических нагрузок.
Устранение этих факторов значительно влияет на рост и созревание органов пищеварительного тракта, в том числе и кишечника.
Чем большая степень зрелости кишечника малыша – тем больше вероятность, что диагноз «дисбактериоз» никогда не прозвучит из уст лечащего врача.
Подробнее, что такое дисбактериоз кишечника, и какие причины его возникновения + правильная диагностика заболевания описаны в этой статье.
Главные принципы лечения дисбактериоза кишечника
Диагностируется дисбактериоз в любом возрасте – от грудничков до подростков, но принципы лечения этого патологического состояния кишечника одинаковы для всех.
Прежде всего, необходимо знать, что лечение дисбактериоза не имеет определенных схем – это индивидуальный комплексный подход к каждому конкретному случаю.
При этом обязательно учитываются следующие моменты:
- возраст;
- степень зрелости органов и систем ребенка (для грудничков);
- наличие сопутствующих заболеваний, особенно патология нервной, эндокринной и выделительной систем;
- фоновые патологии и функциональные сбои – диатезы, рахит, анемия, лактазная недостаточность, аллергические реакции;
- вялотекущие кишечные инфекции, кандидозы и стоматиты.
Все эти факторы в той или иной мере могут влиять на степень эффективности препаратов и длительность курса лечения.
При развитии дисбактериоза у школьников и подростков большое значение имеет гормональная перестройка организма и психоэмоциональный фон.
Кроме этого как у малышей, так и у детей старшего возраста особое внимание уделяется наличию сопутствующих функциональных дисбалансов и органических заболеваний органов пищеварительного тракта:
- синдром раздраженного кишечника, в том числе и спастический запор;
- дискинезии желчевыводящих путей;
- ферментопатии;
- гастриты, дуодениты, колиты, панкреатиты и язвенная болезнь желудка или двенадцатиперстной кишки.
Особое значение при лечении дисбактериоза приобретает состояние иммунной системы ребенка – частые эпизоды респираторных инфекций и простуд (часто болеющий ребенок) значительно снижают реактивность кишечника.
Поэтому необходимо знать главные принципы лечения дисбактериоза:
- лечение назначается только после комплексного обследования ребенка и уточнения, как причин развития патологии, так и сопутствующих и фоновых заболеваний;
- терапия дисбактериоза длительная – не ждите быстрых результатов, даже минимальное улучшение на фоне лечения – маленькая победа;
- выбор препаратов, доза, длительность курсов назначается только специалистом – желательно одним;
- иногда требуется назначения определенного комплекса препаратов: ферментов, антацидов, спазмолитиков, желчегонных средств, иммуностимуляторов и даже антибиотиков – нужно скрупулезно выполнять все рекомендации специалиста и не изменять лекарство на более дешевые аналоги или длительность курсов терапии;
- терапия под контролем повторных анализов кала на дисбактериоз.
Как правильно лечить дисбактериоз кишечника
Диагноз дисбактериоз ставиться на основании:
- сбора жалоб;
- уточнение анамнеза: течение беременности, протекание родов и дальнейшее развитие малыша);
- назначение лабораторных и инструментальных методов обследования (анализ крови развернутый, кровь на сахар, анализ мочи, копрограмма, анализ кала на дисбактериоз, УЗИ органов брюшной полости и другие обследования и консультации узких специалистов).
Для уточнения диагноза и определения степени дисбактериоза сдается анализ кала на дисбактериоз.
При этом нужно соблюдать правила сбора:
- нельзя вводить в рацион ребенка новые продукты за 3 – 4 дня до проведения анализа;
- полностью прекратить прием любых лекарственных средств лекарств, особенно антибиотиков и сорбенты, витаминов и железосодержащих препаратов;
- ребенок должен покакать самостоятельно – собирать кал после клизмы не имеет смысла;
- перед актом дефекации нужно подмыть малыша теплой водой;
- для сбора материала нужно использовать специальный стерильный контейнер с ложечкой (эту посуду можно попросить в бактериологической лаборатории, где будет проводиться анализ) или приобрести в аптеке;
- кал должен собираться утром, быть доставлен в лабораторию в течение часа, желательно в теплом виде лучше в термосе (в него ставиться стерильный контейнер с каловыми массами);
- кал лучше собирать из заранее приготовленного чистого, сухого и продезинфицированного горшка, или из специально подстеленной на подгузник пеленки (крайне не желательно собирать кал из подгузника – гелевая основа активно адсорбирует жидкий стул, и результаты будут неверными).
На основании проведенного анализа лечащий врач и может поставить диагноз дисбактериоз
При первой и второй степени дисбактериоза лечение проводиться только приемом пре- и пробиотиков, возможно назначение симбиотиков (препараты, полученные в результате рациональной комбинации пробиотиков и пребиотиков).
Пробиотики – это живые микроорганизмы и вещества микробного происхождения, которые оказывают позитивные эффекты при естественном способе введения через стабилизацию и оптимизацию функции его нормальной микрофлоры.
Эти препараты назначаются в зависимости от степени изменения качественного и количественного состава микрофлоры кишечника.
При снижении бифидобактерий применяют бифидо-содержащие препараты:
- Бифидумбактерин в порошке (B. bifidum);
- Бифидумбактерин сухой (B.bifidum);
- Бификол сухой (содержит B. bifidum и E. coli M-17);
- Линекс (содержит B.infantis, L.acidophilus, E. faecium);
- Бифиформ (В. longum и Enterococcus faecium);
- Бифилиз сухой (B.bifidum и лизоцим);
- Бифидумбактерин форте, пробифор (B. bifidum, адсорбированные на активированном угле в дозах 5,0 x107и 5,0×108м.к. соответственно).
При снижении лактобактерий используют лактосодержащие лекарственные средства:
- Лактобактерин сухой (L.plantarum8RA-3);
- Биобактон сухой (L.acidophilus 12);
- Гастрофарм (L.bulgaricusLB-51);
- Ацилакт сухой (содержит 3 разных штамма L.acidophilus);
- Кипацид (ацилакт + лизоцим);
- Аципол (L.acidophilus и полисахарид кефирных грибков).
Кроме этого существуют:
- коли – содержащие средства (Колибактерин сухой, Бификол сухой, Биофлор);
- пробиотики из других видов бактерий (Споробактерин, Бактиспорин, Бактисубтил).
Важно помнить, что курсы этих препаратов достаточно длительные и зависят от коррекции дисбиоза под контролем повторных анализов.
При более серьезных степенях дисбактериоза широко используется “метод вытеснения”.
Он основан на постепенно заселении положительной микрофлорой кишечника ребенка с постепенным вытеснением отрицательных микроорганизмов. Но при этом часто применяют курсы антибиотиков (при обязательном определении чувствительности патогенной микрофлоры к определенным антибактериальным препаратам) или противогрибковых средств.
Неправильное применение антибиотиков часто только усугубляет клинику дисбактериоза – при самолечении пациенты или их родители часто используют антибиотики широкого спектра действия, которые не только не убивают патогенные бактерии, а и способствуют формированию их устойчивых форм + убивают и положительную микрофлору (бифидо – и лактобактерии).
Это же касается и часто нерационального применения антибиотиков в быту при любом насморке и покашливании – этот вид лечения должен назначать только врач.
При этом очень часто от применения антибиотиков родители ждут «чудодейственных» эффектов и не проводят даже банальных местных процедур (полосканий, орошений, рассасываний, приема муколитиков при необходимости). В данном случае результат будет один – ухудшение вирусной инфекции + дисбактериоз.
Дополнительные лекарства и мероприятия, которые необходимы для успешного лечения дисбактериоза
Кроме пребиотиков и при необходимости антибиотиков и противогрибковых средств при дисбактериозе назначается:
- удаление токсинов, образующихся в результате жизнедеятельности условно-патогенной микрофлоры (энтеросорбенты, в том числе пищевые волокна, пектин);
- спазмолитики при спастических запорах и болях;
- ферменты для уменьшения нагрузки на пищеварительную систему;
- желчегонные средства при застое желчи (при ДЖВП и других патологиях печени и желчного пузыря);
- средства для отхождения газов (Дисфлатил, Боботик, Эспумизан);
- иммуностимулирующие препараты, чаще это растительные адаптогены (подробнее о том, как повысить иммунитет малыша можно прочитать в этой статье).
Источник
