Как не заразить кишечной инфекцией ребенка
Грязные руки, немытые продукты, не прокипячёная вода — всё это пути заражения ротавирусной инфекцией взрослых и детей. Каждый человек сталкивался с неприятными симптомами кишечного расстройства, но давайте немного разберёмся.
Что такое ротавирус, и он в самом деле находится повсюду вокруг нас? Ротавирусная инфекция выделяется из кишечника заражённого человека с фекалиями. Как передаётся возбудитель? После посещения туалета вирусные частицы часто остаются на руках и переходят на предметы, к которым прикасается заражённый человек.
Опасность представляют и поручни в автобусе, и дверные ручки в общественных местах, и деньги, к которым прикасаются руки большого количества людей. Далее через немытые руки возбудитель попадает в желудочно-кишечный тракт здорового человека и вызывает ротавирусное заболевание с симптомами рвоты и диареи.
Другие названия ротавирусной инфекции — кишечный грипп, ротавирусный гастроэнтерит. С момента, как в организм попал ротавирус, инкубационный период составляет от нескольких часов до 5 дней. В среднем — 16 часов.

Источник болезни — заражённый или больной человек. Встречаются случаи бессимптомного течения болезни. Пример — работники медицинской сферы, которые регулярно сталкиваются с возбудителем и выработали к нему некоторый иммунитет, но тем не менее вирус локализуется у них в кишечнике и выделяется с калом во внешнюю среду.
Как передается ротавирусная инфекция?
- Через предметы, к которым прикасался больной. Этот путь передачи самый распространённый, так как ротавирусная инфекция очень заразна.
- Через пищу и воду. Даже хлорированная водопроводная вода может содержать вирусные частицы. В некоторых пищевых продуктах, особенно содержащих молоко, возбудитель сохраняется долгое время, и распознать его наличие там крайне сложно, так как продукт не портится, и выглядит доброкачественным.
- Через бассейн. Вирус надолго сохраняется в воде.
- Возможна передача вируса от человека к человеку также воздушно-капельным путём. Обычно таким способом инфекцию окружающим передаёт ребёнок или взрослый, у которого вирус локализован в области верхних дыхательных путей и проявляется болями в горле и ринитом.
В отличие от гриппа, ротавирусная инфекция не имеет выраженных скачков заболеваемости по сезонам. Некоторый всплеск происходит в зимние месяцы. Медики объясняют это ослабленностью организма из-за с недостатка витаминов и инсоляции, от чего падает сопротивляемость инфекциям.
к содержанию ↑
Характеристика возбудителя
Название возбудителя происходит от латинского слова «rota», что означает «колесо». При рассматривании в электронный микроскоп ротавирусы имеют вид колеса, отсюда такое название.

Устойчивость инфекции во внешней среде весьма высока. Вирус сохраняет жизнеспособность и патогенные свойства как при жаркой и сухой погоде, так и в условиях сильного мороза. При попадании в продукты он находит там благоприятную среду, и сохраняется до 30 дней, а в водоёмах ещё дольше — до нескольких месяцев.
В помещениях, где регулярно делают уборку и даже дезинфекцию, вирус тем не менее, способен существовать довольно продолжительное время. Чтобы справиться с ним, нужно знать, при какой температуре погибает возбудитель инфекции. К сожалению, гарантированно убить его может только кипячение.
к содержанию ↑
Насколько опасна ротавирусная инфекция
Главной опасностью для организма, которую таит в себе ротавирусная кишечная инфекция, является обезвоживание. Если сам по себе ротавирус не вызывает необратимых изменений в клетках и тканях, то обезвоживание может наделать гораздо больше беды. В условиях нехватки жидкости нарушается трофика тканей и выработка иммунных тел, способных победить инфекцию.
Ещё одна опасность таится в возможном повреждении кишечника. У некоторых больных воспаление кишечной стенки достигает такой степени, что в кале появляется примесь крови, а температура держится на отметке 39 и выше, не сбиваясь жаропонижающими средствами.
Такая картина означает развитие осложнений, и требует немедленной госпитализации больного. Безудержная рвота также является показанием для лечения в стационаре. Рвота — признак интоксикации и сигнал о том, что организм отравлен продуктами жизнедеятельности возбудителя.
Осложнения после перенесённой ротавирусной инфекции могут коснуться пищеварительной, дыхательной и сердечно-сосудистой систем. Уровень смертности от ротавируса доходит до трёх процентов.
к содержанию ↑
Признаки болезни
Первым признаком заболевания обычно является резкое повышение температуры тела, озноб, ломота как при гриппе. Далее появляются спастические боли в животе, сильный метеоризм, сопровождающийся жидким стулом и тошнотой. При этом выражено бульканье в кишечнике.
Развитие симптомов происходит очень быстро. Общее состояние больного вялое, активность и работоспособность снижаются, аппетит отсутствует. Рвота и диарея приводят к обезвоживанию, кожа становится бледной, слизистые оболочки недостаточно увлажнены, губы трескаются, язык обложен белым налётом. Но не во всех случаях проявляется столь явная классическая симптоматика.
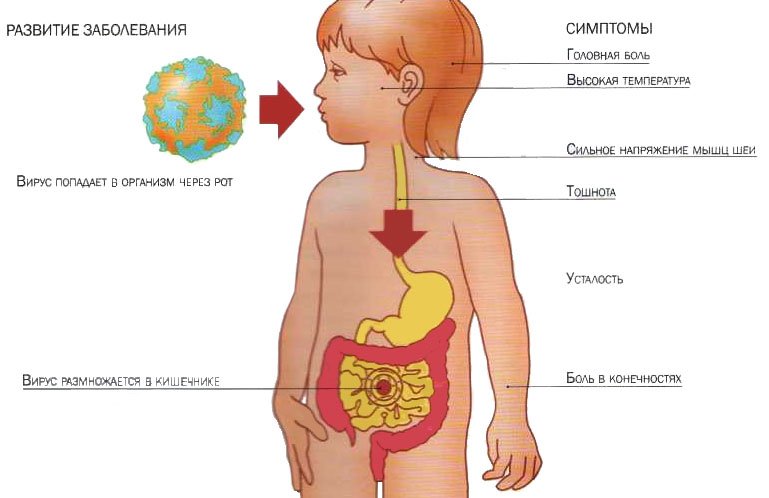
Иногда наблюдаются боли в горле, особенно у детей, поэтому кишечный грипп часто путают с ангиной. В этих случаях больного беспокоит не сильно выраженный сухой кашель, ринит с отёком слизистой оболочки носа, гланды и лимфатические узлы воспаляются и увеличиваются в размерах, воспаление конъюнктивы приводит к покраснению глаз и слезотечению.
Возможно также бессимптомное протекание заболевания. В этом случае у человека нет никаких клинических признаков болезни, но присутствует носительство возбудителя и выделение его с калом во внешнюю среду.
Загрузка …
к содержанию ↑
Ротавирус у детей
У детей заболевание имеет свою специфику. У маленьких пациентов, как и у взрослых, могут быть выражены все кишечные симптомы, но часто к ним прибавляется поражение ЛОР-органов. Боль в горле — частый симптом, сопровождающий ротавирусную инфекцию у малышей. Также появляется насморк, не редки случаи развития отита.
Особую опасность заболевание представляет для грудных детей. Быстрое обезвоживание приводит к нарушению метаболизма, и бездействие в этом случае может закончиться летальным исходом. Поэтому при отказе от груди, необходимо поить ребёнка, в тяжёлых случаях врач назначает внутривенные инфузии растворов, восстанавливающих обмен жидкости в организме малыша.

Дети часто заражаются ротавирусной инфекцией, так как они ещё слабо себя контролируют, берут в рот грязные руки, обследуют незнакомые предметы. Дети любознательны, непосредственны и не вполне приучены к гигиене, поэтому их контакт с инфекцией более вероятен. Кроме того, иммунная система детей несформирована, поэтому ротавирусом заразится с большей вероятностью ребёнок, чем взрослый.
к содержанию ↑
Можно ли заразиться ротавирусом повторно?
Врачам часто задают вопрос, можно ли ротавирусом повторно заразиться после переболевания, и сколько времени можно быть спокойным, что заражения не случится?
К сожалению, иммунитет при ротавирусной инфекции не является устойчивым и пожизненным, так что повторное заражение вполне возможно. Разумеется, организм переболевшего человека вырабатывает антитела, которые сохраняются в крови некоторое время, не давая ему снова заболеть кишечным гриппом. Срок действия антител варьирует.
Когда иммунная система человека находится в хорошем рабочем состоянии, то защита длится год или полтора. Если же общий иммунитет ослаблен, то и специфический не будет столь длительным и напряжённым, человек может довольно часто болеть ротавирусной инфекцией. Однако повторное заболевание всё же переносится легче.
Есть наблюдение, что даже инкубационный период болезни зависит не от заразности возбудителя, а от степени напряжённости иммунитета. Чем сильнее иммунная система, тем позднее проявится заболевание.
Таким образом, клинически здоровый молодой человек, в организме которого уже происходит развитие инфекции, может заразить ребёнка или старика, сам ещё не будучи явно больным. При этом у ребёнка или пожилого человека симптомы могут начаться уже через несколько часов, а у того, кто их заразил, гораздо позднее, в течение нескольких дней.
Хороший способ защиты от ротавируса — это материнское грудное молоко. Известно, что оно богато иммуноглобулинами, которые помогают не заразиться, без нагрузки на собственный иммунитет ребёнка.
к содержанию ↑
Видео
к содержанию ↑
Как не заразиться ротавирусом?
Организовать надёжную профилактику ротавирусной инфекции довольно сложно, так как возбудитель крайне устойчив во внешней среде, а его распространение происходит с невероятной скоростью. Поэтому можно сказать, что профилактики, стопроцентно предотвращающей заражение, не существует. Но можно значительно снизить риск заболевания если соблюдать следующие правила:
- Если в доме появился заболевший ротавирусной инфекцией, необходимо изолировать его от здоровых членов семьи примерно на две недели. К сожалению, так долго заразен он для окружающих. Если есть возможность, следует проводить ежедневное кварцевание помещений.
- Вещи больного по возможности термически обрабатывать.
- Ни в каких ситуациях не пренебрегать мытьём рук после посещения туалета. Когда заразный человек пользуется туалетом, вирусы сохраняются там ещё несколько месяцев. Взрослые должны приучить детей к гигиене, и сами неукоснительно её соблюдать.
- Фрукты и овощи после мытья ошпаривать кипятком.
- Пить только кипячёную воду.
- Если началась эпидемия, следует отказаться от принятия пищи в учреждениях общепита, а после посещения туалета вымытые с мылом руки обрабатывать дезинфицирующим средством.

Разработаны вакцины против ротавирусной инфекции. В России используется только одна пятивалентная вакцина, содержащая комбинированный вакцинный штамм и способствующая выработке иммунитета даже с учётом возможных мутаций вируса. Вакцина актуальна в первую очередь для детей, так как при отсутствии возможности специфического лечения ротавирусной инфекции дети попадают в группу повышенного риска осложнений.
Хотя эта вакцина и не входит в национальный календарь прививок, родителям есть смысл подумать о том, чтобы сделать эту прививку ребёнку, так как подхватить вирус он может откуда угодно, а заразность его крайне высока.
В детских учреждениях, в транспорте, и просто на улице малыш рискует заболеть кишечным гриппом. Вакцинация с большой степенью вероятности позволит избежать столь неприятного заболевания.
к содержанию ↑
Лечение ротавирусной инфекции
Вирусы в организме больного поселяются внутри клеток, поэтому воздействовать напрямую на такого возбудителя невозможно, а значит, не существует специфических препаратов, которые могли бы убить ротавирус.
Способы направленного на возбудителя лечения не разработаны, и в ближайшее время, скорее всего, не появятся такие препараты, механизм действия которых позволял бы проникнуть внутрь клетки и уничтожить вирус.
Не принципиально, какими вирусами заражён организм, в любом случае назначаются иммуномодуляторы. До тех пор, пока открытие специфического лекарства учёными не сделано, вся надежда на иммунную систему организма. Для того, чтобы организм больного смог справиться с инфекцией, ему нужны благоприятные условия.
Врач может назначить средства для поднятия иммунитета, а также препараты для симптоматической терапии, но залогом успешного лечения является покой больного и достаточное поступление жидкости в организм для предотвращения обезвоживания.
Больной должен находиться в хорошо проветриваемом помещении, где проводится ежедневная влажная уборка с применением дезинфицирующих средств. В лёгких случаях провести лечение можно дома, в тяжёлых требуется госпитализация.
Загрузка…
Источник
Здравствуйте уважаемые врачи! Старшая дочка (9 лет) позавчера приехала из детского лагеря, где была вспышка кишечной инфекции (понос рвота, температура). Сегодня она пожаловалась на боли в животе, потом её вырвало. В общем она заразилась.((( У меня второй дочке завтра будет 6 месяцев – она полностью на ГВ (только начали прикорм – овощи). Воду, и никакую другую жидкость малышка не пьёт.
Вопросы следующие: 1 -существует ли хоть какая-нибудь профилактика для нас с мужем (обычно подобными инфекциями болеем всей семьёй)?
2 – главный вопрос: ЕСЛИ Я ВСЁ ТАКИ САМА ЗАБОЛЕВАЮ МОЖНО ЛИ В ОСТРОМ СОСТОЯНИИ КОРМИТЬ МАЛЫШКУ ГРУДЬЮ ИЛИ ЛУЧШЕ ДАВАТЬ СЦЕЖЕННОЕ ЗАМОРОЖЕННОЕ МОЛОКО?
3 – с какого момента человек заразен – с момента появления симптомов или ещё во время инкубационного периода? Вирус передаётся воздушно капельным путём? То есть есть ли смысл её изолировать или мы уже и так все заразились?
4 – если малышка заболеет – я так понимаю что грудного молока будет недостаточно чтобы предотвратить обезвоживание и надо будет любым способом вливать в неё жидкость? каким?
Заранее очень очень благодарна за ответы!!!
1) да, строгая гигиена
частое мытье рук, личная посуда, частая влажная уборка, обработка антисептиком дверных ручек и тд
2) можно и нужно. читайте топик о ГВ в разделе Педиатрия. Болезни мамы – не противопоказание к ГВ
3) вирус передается контактным путем, обычно высокозаразен
изолировать в пределах квартиры можно, насколько это возможно. без фанатизма.
4) в легких случаях – частого прикладывания к груди – достаточно, в среднетяжелых надо выпаивать детскими регидратационными растворами дробно, их купите заранее, пусть лежат (это Гидровит или Хумана Электролит), в тяжелых случаях – без капельницы не обойтись. Читайте ЧАВО про ОРВИ, там все расписано.
Большое спасибо! Ещё один вопрос – мы дней пять как ввели прикорм – цветную капусту – довели до 50-70 грамм примерно. Ребёнок переносит его хорошо. Есть ли смысл сейчас временно прекратить его давать или отменять “по факту” возникновения проблем.
Никакого смысла в “профилактической” отмене прикорма – нет.
Большое спасибо за ответы! Небольшая проблема – не получается быстро найти детский регидратационный раствор. Во всех ближайших аптеках предлагают только сам регидрон, а ездить по всему городу не могу – не с кем оставить детей. Хуману электролит могут доставить не раньше понедельника. Если малышка вдруг заболеет раньше, возможно давать обычный регидрон? Может в более слабой концентрации?
Можно и обычный регидрон использовать.Пакет разводить на 2 литра воды.
нет, регидрон шестимесячному НЕЛЬЗЯ!
Можно и обычный регидрон использовать.Пакет разводить на 2 литра воды.
Уважаемая коллега teodora, прошу Вас ознакомиться с этим топиком: [Ссылки могут видеть только зарегистрированные и активированные пользователи]
а также со статьей в приложенном файле, и таблицей №1 из этой статьи: [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Не сбалансированные ПРС будут у детей не просто бесполезны – они могут усиливать диарею и/или электролитные нарушения у ребенка.
Разбавление регидрона вдвое – иногда может быть рекомендовано, когда других вариантов нет, но никак не ранее 3-5 лет. Лучше уж грудным молоком отпаивать даже среднетяжелую диарею, чем рекомендовать регидрон младенцу.
также интересна эта таблица
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Сначала хочу поблагодарить за консультации по прошлой проблеме – благодаря советам по соблюдению тщательной гигиены мы с малышкой не заболели – заразился только муж.
Сейчас очень хотелось бы получить консультацию по следующему вопросу: моей младшей дочери сейчас почти 7 месяцев. Вес 9900. Рост 68 см. Родилась 3030 кг 50 см. С рождения на грудном вскармливании. Сейчас ГВ плюс прикорм – 100 грамм овощей в день (кабачок, цв капуста, брокколи) Овощи без соли и других добавок – варю сама. 50 грамм фруктового пюре в день (яблоко, чернослив) – так же без добавок. Молока у меня более, чем достаточно. На последнем приёме у нашего участкового педиатра получили “втык” что почти ничего не ввели из продуктов – сказала срочно вводить фрукты (на момент посещения врача ввела только овощи)и каши, а затем творог и кефир. Срочность мотивировала тем, что ребёнок крупный, одного грудного молока мало и может упасть гемоглобин. (анализ крови в 3.5 мес был в норме – пока больше не сдавали, но собираемся).
Другой педиатр, который осматривает нас перед прививкой в центре вакцинации, напротив говорит ни в коем случае не вводить каши, так как ребёнок и так очень много весит, и вообще, с прикормом не торопиться.
После посещения участкового педиатра ( 2 недели назад) ввела таки фрукты – 50 грамм в день и несколько дней назад ввела кашу гречневую – безмолочную и без сахара. Развожу грудным молоком пополам с водой. В итоге дочка за последнюю неделю прибавила целых 200 грамм! Я в растерянности – не давать совсем кашу (правда я даю ей пока только 20 грамм) или убрать фрукты. Или ограничить грудное молоко и сократить количество кормлений – их сейчас 5 в сутки с ночным перерывом 9-10 часов (малышка спит и есть не просит). Ещё добавлю, что после прикорма она всегда сосёт грудь и по-моему высасывает достаточно много. Другую жидкость, к сожалению, категорически не пьёт. Прикорм ест с удовольствием.
С одной стороны хочется приучать ребёнка есть что-то, кроме грудного молока, а с другой стороны меня немного пугает её вес, особенно 200 грамм за последнюю неделю.
Здравствуйте уважаемые врачи! Моей дочке сейчас 10.5 месяцев. Вес 11 кг.Так получилось, что с этого возраста ребёнок перестал получать грудное молоко. (до этого была грудь 2 раза в день – утром и перед ночным сном). Ввела весь прикорм по возрасту (овощи, мясо, творог, каши) – ест с удовольствием, аллергических реакций не было. Проблема в том, что она категорически отказывается пить адаптированную смесь (перепробовали несколько разных вариантов, в том числе и кисломолочную смесь). Отказывается наотрез – отпихивает, плачет. С удовольствием пьёт кисломолочную агушу с молочной кухни и йогурт агуша с фруктовыми добавками – то есть нравится сладенькое и кисломолочное.
Педиатр говорит, что больше 200 мл кисломолочных продуктов в сутки давать нельзя. Таким образом получается, что ребёнок остаётся почти без жидкой молочной пищи и непонятно что давать под утро, когда она просыпается (раньше было грудное молоко).
Вопросы: 1 – насколько необходима ребёнку такого возраста именно адаптированная смесь?
2 – можно ли пробовать давать обычное молоко и какой жирности можно? (летом планируем ехать на месяц в Болгарию – там нет ни детских йогуртов ни кефира, ни агуши – просто не знаю что и делать)?
3 – насколько оправдано ограничение жидкой кисломолочки именно
200-ми мл?
Очень надеюсь на ответ! Заранее большое спасибо!
Я очень извиняюсь за назойливость. Долго искала в поиске, но ничего не нашла по этой теме. Всё таки хотелось бы понять – есть ли необходимость в смеси в 10.5 месяцев. Дома стоят 3 разные вскрытые коробки – ребёнок категорически отказывается от неё. Педиатр настаивает о необходимости именно в смеси. Буду очень благодарна за ответ!
1) ничего сакрального в смеси нет. да, ее состав лучше сбалансирован и адаптирован. но уже с года ребенок должен питаться с общего стола, это ведь в любом случае постепенно происходит. …категорический отказ – это повод перестать настаивать и закреплять негатив
2) до года нежелательно бы, но не критично, если и цельное молоко. жирность поменьше
3) это ограничение оттуда же, откуда ограничение на 50 гр творога в сутки ” атопочкизабьются” – из национальных рекомендаций РФ по вскармливанию детей 1 го года жизни. а вот откуда они там – не спрашивайте, не знаю.
таких ограничений в современной иностранной литературе – не встречал. пить только кисломолочку – нежелательно, бедноват ассортимент. но 500-800 мл кефиров моя дочь в год выпивала за день и попробуй не дай!
😉
Здравствуйте! Очень хотелось бы получить совет по следующему поводу:
Моей дочери ровно год. Вес 11 килограмм. В выходные впервые выехали на дачу к друзьям на выходные. В понедельник резко изменился характер стула. Если раньше она какала раз в день кашецеобразной массой или через день чуть более твёрдым (сформированным) стулом, то теперь это происходит до 3-х раз в день совсем жидко и даже просто водой. Стул по консистенции, цвету и запаху стал похож на младенческий. Никаких новых продуктов она на даче не пробовала (всё везла с собой). Но был один момент – там я ей впервые дала не кипячённую воду, как дома, а детскую из бутылки “фрутоняня”. А один раз, не подумав, развела кашку на кипячённой! воде из дачного колодца.
Ещё она, естественно, ползала там по полу, возможно не очень чистому, и могла облизать что-нибудь.
Главное: общее состояние ребёнка не нарушено, температуры нет, аппетит в норме, жидкость пьёт. Единственно что беспокоит: из за частого стула появились опрелости (не заметила на улице и гуляли в грязном памперсе некоторое время)
Я бы не беспокоилась, но через 10 дней у нас запланирована поездка на море, а там нас поджидает новая вода, новый дом и новые микробы.
Вопрос такой: может ли являться данное состояние вариантом нормы после знакомства с новой водой (микрофлорой) или это похоже на лёгкое течение кишечной инфекции? Стоит ли сейчас пытаться как то корректировать данное состояние (с учётом запланированной поездки) и обращаться к врачу (пол поликлиники педиатров сейчас в отпусках) или ждать когда пройдёт само?
Заранее спасибо за ответ!
Источник
