Кишечная инфекция от чего бывает и как
Кишечная инфекция – это опасное заболевание, которое поражает рано или поздно каждого человека. Представленный недуг включает в себя большое количество патологических процессов, которые отрицательно влияют на ЖКТ. Возникает недуг часто по причине наличия вирусов, токсинов и бактерий в организме. Признаки болезни значительно отличаются с учётом степени её тяжести.
Онлайн консультация по заболеванию «Кишечная инфекция».
Задайте бесплатно вопрос специалистам: Инфекционист.
Если организм поражается вирусами и бактериями, то это чревато формированием таких болезней как:
- эшерихиоз;
- клебсиеллез;
- дизентерия;
- сальмонеллез;
- диарея;
- стафилококковая инфекция.
Все представленные патологические процессы и вызывают кишечные инфекции. Кроме этого, на развитие этого недуга влияет несоблюдение правил личной гигиены, употребление грязных фруктов и овощей, пополнение организма водой, в составе которой присутствуют вредоносные микроорганизмы. Они движутся из пищевода через желудок и попадают в кишечник.
Бывают случаи, когда кишечная инфекция у взрослых на протяжении определённого времени не даёт о себе знать, поэтому пациент даже и не подозреваете об этом коварном недуге. К самым распространённым симптомам кишечной инфекции можно отнести следующие:
- Болезненные ощущения в животе. Причина такой боли — это наличие бактерий. Носит она спазматический характер, а её продолжительность составляет 3–4 минуты.
- Понос. Причина такого состояния заключается в наличие патогенных микроорганизмов в ЖКТ. Диарея может способствовать обезвоживанию организма, поэтому стоит серьёзнее относиться к такому симптому.
- Плохой аппетит.
- Запор. Если кишечные инфекции спровоцировали паразиты, а особенно глистная инвазия, то процесс дефекации станет очень затруднительным.
- Синдром раздражённого кишечника.
- Плохой сон. Многим непонятно, как нарушение сна может быть взаимосвязано с кишечной инфекций. Все очень просто: инфекция способствует раздражению и человеку сложно уснуть. Во время сна организм пытается удалить токсины из печени, но они делают эту задачу трудновыполнимой.
- Нарушение иммунной системы у взрослых. Имеющиеся в организме бактерии поглощают все питательные элементы, что и приводит к ослаблению иммунитета. В дальнейшем такой процесс может стать причиной развития анемии.
- Скрежет зубами, особенно усиливающийся по ночам.
- Депрессия и боли в голове – это признаки дрожжевой инфекции у взрослых. Для тех, кто страдает головными болями, не стоит терять время, а нужно сразу отправляться к врачу.
- Высыпания на коже, зуд, жжение.
- Чувство тошноты и рвота – частые симптомы кишечной инфекции. Механизм тошноты сложный и неоднородный.
Кишечные инфекции у детей возникают по той же причине, что и у взрослых (поражение болезнетворными организмами). Они наносят поражение преимущественно пищеварительному тракту и сопровождаются токсической реакцией организма.
Кишечная инфекция у детей, как и все остальные заболевания инфекционного характера, возникает внезапно. Ещё на первых стадиях недуга детей посещает слабость, плохой аппетит, головная боль, повышение температуры. На первый взгляд, все представленные признаки указывают на ОРЗ. Но спустя некоторое время у ребёнка возникает тошнота и рвота, боли в животе схваткообразного характера, диарея, озноб.
Кишечная инфекция
Острые кишечные инфекции – это разновидность инфекционных острых патологий, которые возникают в результате влияния различных болезнетворных агентов. Проявляется острая кишечная инфекция лихорадкой и способствует развитию дальнейшего обезвоживания. Особенно тяжело острая инфекция протекает у детей и людей пенсионного возраста. Инкубационный период патологии длится от 5 часов до двух суток.
Очень часто сальмонеллез начинается остро после непродолжительного ощущения дискомфорта в животе. В этом период пациент отмечает у себя следующие симптомы острой кишечной инфекции:
- слабость;
- чувство тошноты;
- рвота;
- повышение температуры (38–39 С);
- острые кишечные инфекции сопровождаются болезненными ощущениями в области живота, которые носят диффузный характер;
- диарея, для которой свойственны обильные, водянистые опорожнения зеленоватого цвета.
В случае обнаружения у пациента представленных симптомов острой кишечной инфекции необходимо сразу его госпитализировать. Очень часто диагностируется такая форма кишечной инфекции у грудничков. Поэтому, если вы обнаружили у малыша зелёный понос, подъём температуры, то нужно немедленно показать его специалисту.
Кишечные инфекции такой формы возникают по причине наличия в организме ротавирусов. Процесс раздражения происходит через еду, воду и руки. Ротавирусная инфекция начинает формироваться после того, как бактерии внедрились в клетки слизистой оболочки тонкого кишечника. В результате повышается его двигательная активность, что способствует возникновению чувства тошноты, рвоты и поноса.
Заболевание начинает себя проявлять ещё до того, как вирусы размножатся в необходимом количестве, чтобы вызвать раздражение кишечника. Это инкубационный период, его продолжительность составляет около 5 дней.
Лечение кишечной инфекции должно предполагать комплексный подход. Кроме купирования вредоносных микробов, пациенту требуется провести нейтрализацию токсинов и восстановление водного баланса.
Такие симптомы, как рвота и понос, вводят из организма вредные вещества, поэтому не нужно сдерживать себя. Наоборот, в этот период её даже вызывают. Лечение кишечной инфекции не может обойтись без промывания кишечника. Эта процедура выполняется при помощи клизмы. Ещё лечить заболевание необходимо при помощи сорбентов, которые нейтрализуют отрицательное влияние токсинов. Самыми эффективными являются:
- Смекта;
- Полифепан;
- Аттапульгит.
В период кишечной инфекции пациентам полезно голодание. Причина в том, что еда может вызвать развитие бактерий. Полезны рисовая и овсяная каши без добавления соли. Они обладают успокаивающим действием на кишечник.
Лечить кишечные инфекции показано при помощи раствора регидрона или бегидрона. Эти средства в период заболевания помогают восстановить электролитный баланс. Их приём ведётся по паре глотков каждые 10 минут. Пациенту в период кишечной инфекции необходимо больше употреблять жидкости. Лучшим вариантом станет компот из сухофруктов и различные травяные чаи.
Что касается антибиотиков при кишечной инфекции, то не рекомендуется их употреблять сразу же после наступления первых симптомов. Они оказывают негативное влияние на микрофлору кишечника и нормальную работоспособность ЖКТ. Лечение кишечной инфекции при помощи антибиотиков может назначить только лечащий врач. Разрешается лечить заболевание такими современными препаратами, как Линекс и Лактобактерин.
Осуществлять лечение кишечной инфекции самостоятельно также не рекомендуется в период, когда у пациента сильная и изнуряющая рвота, в результате которой он не может пить, высокая температура, а в фекалиях присутствуют примеси крови.

Лечение кишечной инфекции у детей
Если кишечная инфекция у ребёнка сопровождается сильным поносом и рвотой, то требуется незамедлительно принять меры и лечить возникший недуг. Самая распространённая ошибка родителей во время лечения кишечной инфекции – это прекратить нежелательные симптомы недуга. В первые часы делать этого не рекомендуется, так как рвота и понос – это защитная реакция организма, в результате которой организм пытается самостоятельно устранить токсины.
Если в период лечения кишечной инфекции у детей остановить эти проявления, то это приведёт к ещё большей интоксикации. Кроме этого, если родители точно знают, что съел их малыш и подъём температуры, боли в животе вызваны именно этим, то для эффективного лечения кишечной инфекции следует спровоцировать рвоту или дефекацию.
При таких мероприятиях очень важно постоянно восполнять потерю жидкости и минеральных солей. Поэтому во время лечения кишечной инфекции у детей родители должны позаботиться о том, чтобы он принимал много жидкости. Для этого нужно давать ему специальные растворы, порошки, которые продают в аптеке. Запрещается давать ребёнку соки и молочные продукты.
Если заболевание протекает в лёгкой форме, то для лечения кишечной инфекции диета предполагает только уменьшение объёма питания. Если болезнь находится в среднетяжелой форме, то питание уменьшают на 30–50%, а количество приёмов еды должно быть 5– 8 раз в день.
Диета при кишечной инфекции у детей младше 4 месяцев должна исключать употребление кисломолочных смесей. При заболевании в острой форме лечение кишечной инфекции при помощи диеты у грудничков предполагает употребление смесей, обогащённых защитными факторами: бифидобактериями, лактобактериями, биологически активными добавками.
Во время лечения кишечной инфекции при помощи диеты взрослым запрещается употреблять такие продукты:
- цельное молоко;
- чёрный хлеб;
- йогурты;
- ряженку;
- сливки;
- свёклу;
- бобовые;
- цитрусовые;
- мясные и рыбные бульоны.
Если развитие кишечной инфекции у ребёнка раннего возраста сопровождается возникновением дефицита белка, то его корригируют с 3-го дня заболевания смесями, в составе которых присутствует этот элемент. Когда нарушена внешнесекреторная функция поджелудочной железы и развит синдром мальабсорбции, то эффективным лечением кишечной инфекции у маленьких пациентов являются лечебные смеси.

Профилактика кишечных инфекций
Профилактика кишечных инфекций – это мероприятия, благодаря которым удаётся защитить свой организм от этого недуга. Для этого нужно соблюдать следующие простые правила:
- мыть руки перед приёмом еды;
- не употреблять сладости с кремом во время жаркой погоды;
- хранить мясо и рыбу в холодильнике;
- тщательно мыть фрукты, ягоды и овощи;
- употреблять только свежее мясо и молоко;
- пить кипячённую или минеральную воду.
Кишечная инфекция – это патологический процесс, который может поражать не только взрослых, но и детей. Устранить этот недуг можно, если строго придерживаться составленной врачом схемы лечения.
1 – Инструкция по медицинскому применению лекарственного препарата Макмирор®
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Источник
При поражении кишечника или желудка одним из трех десятков инфекционных заболеваний больному ставят диагноз «кишечная инфекция». Все они вызваны патогенными бактериями, вирусами, простейшими.
Содержание:
- Что такое кишечная инфекция?
- Заболевания, относящиеся к кишечным инфекциям
- Классификация
- Симптомы кишечной инфекции
- Причины кишечной инфекции
- Осложнения и последствия
- Какие анализы сдают на кишечную инфекцию?
- Лечение кишечной инфекции
- Основные лекарственные средства от кишечной инфекции
- Нужны ли антибиотики и когда?
Что такое кишечная инфекция?
Кишечная инфекция – это поражение пищеварительного тракта микроорганизмами, вызывающими интоксикацию, диарею, рвоту, боль в животе, слабость и гипертермию. Одно из самых характерных проявлений кишечной патологии – воспаление слизистой оболочки желудка и кишечника.
Не существует возрастной категории, застрахованной от возникновения кишечной инфекции, но в силу особенностей иммунитета чаще всего от нее страдают дети, пожилые люди, и те, кто недавно перенес тяжелое заболевание. В развитых странах кишечная инфекция занимает второе место после ОРВИ по количеству обращений к врачу.
Заражение происходит из-за попадания в организм здорового человека возбудителей инфекции фекально-оральным или алиментарным путем: через воду, предметы быта, продукты питания. Эти микробы выделяются с калом, рвотными массами, слюной, мочой больными людьми или теми, кто перенес недавно кишечную инфекцию.
Заболевания, относящиеся к кишечным инфекциям
Примерно три десятка инфекционных заболеваний вызывают заражение пищеварительной системы патогенными микроорганизмами.
Инфекции, вызванные бактериями:
Дизентерия;
Холера;
Сальмонеллез;
Шигеллез;
Ботулизм;
Брюшной тиф;
Иерсиниоз;
Кампилобактериоз;
Стафилококковое пищевое отравление;
Эшерихиоз (кишечная палочка);
Инфекция, вызванная протеем;
Инфекция, вызванная клостридиями;
Инфекция, вызванная клебсиеллой;
Инфекция, вызванная синегнойной палочкой;
Паратиф a и b.
Кишечная инфекция, вызванная вирусами:
Ротавирус;
Аденовирус;
Коронавирус;
Реовирус;
Вирус группы норфолк;
Энтеровирус.
Кишечная инфекция, вызванная протозойными организмами:
Лямблиоз;
Шистосоматоз;
Амебиаз;
Криптоспоридиоз.
Классификация
Для разделения кишечных инфекций по видам существует два основания: клиническая патогенетическая, используемая на практике, и этиологическая классификация, применяемая в научных исследованиях.
Основания для классификации:
Для патогенетической – особенности течения заболевания;
Для этиологической – вид патогенной флоры, спровоцировавшей инфекцию.
Этиологическая классификация – виды кишечных инфекций:
Бактериальные – передаются фекально-оральным и алиментарно-бытовым путем (нарушение гигиены, некачественные продукты), вызываются патогенными и условно-патогенными микроорганизмами. Патогенные микробы попадают извне, условно-патогенные в норме находятся в организме человека в небольшом количестве, сдерживаемые полезной микрофлорой.
Вирусные – чаще представлены ротавирусной и энтеровирусной кишечной инфекцией, путь передачи не отличается от пути передачи бактериальной инфекции плюс воздушно-капельное заражение. Больной даже через 0,5-1 месяц остается источником заражения для окружающих.
Протозойные – диагностируются редко, поражает человека при попадании в организм воды из водоемов, имеют длительный период течения.
Патогенетическая классификация:
Инфекция вызвана неустановленным возбудителем – до 70% случаев;
Возбудитель инфекции установлен – до 20% случаев;
Бактериальная дизентерия – до 10% случаев.
Симптомы кишечной инфекции
Поскольку возбудители патологии нечувствительны к воздействию желудочного сока, они проникают в кишечник и внедряются в эпителиальные клетки (шигелла, сальмонелла) или вытесняют представителей полезной микрофлоры (кишечная палочка, холерный вибрион). Часть возбудителей (золотистый стафилококк) выделяют свои токсины вне человеческого организма, находясь еще на продуктах питания, откуда они попадают в кишечник.
Все эти микроорганизмы вызывают воспаление энтероцитов – клеток слизистой оболочки кишечника, нарушение пищеварения. Основной симптом заболевания – это диарея, или понос, проявляющийся неоднократно. Остальные проявления различаются в клинической картине разных заболеваний.
Другие симптомы:
Тошнота и рвота;
Гипертермия в течение нескольких часов или дней;
Жажда;
Боль в животе;
Нарушения аппетита;
Урчание в животе, вздутие;
Потеря веса;
Слабость;
Примесь крови в фекалиях;
Водянистая консистенция стула.
Во всех случаях проявляется кишечный синдром и синдром общей интоксикации, протекающие с разной степенью интенсивности.
Виды и симптоматика кишечного синдрома:
Гастритический синдром – боль в желудке, тошнота и рвота после еды и питья, однократный, реже 2-4 кратный понос, вызывается вирусами или золотистым стафилококком;
Гастроэнтеритический синдром – боль в проекции желудка и вокруг пупка, рвота, частый кашицеобразный, далее водянистый стул со слизью и остатками пищи, имеет коричневый или зеленоватый цвет, резкий неприятный запах;
Гастроэнтероколитический синдром – рвота, частый жидкий стул с болезненной дефекацией, содержит слизь и кровь, характерен для сальмонеллеза;
Энтероколический синдром – сильные боли, частые позывы с чередующимся выделением слизи или жидкого кала, характерен для сальмонеллеза или дизентерии;
Колитический синдром – боли внизу живота, частые дефекации с выделением жидкого кала с кровью и слизью, ложные позывы (тенезмы), короткое облегчение после дефекации, характерен для дизентерии.
Инфекционно-токсический синдром проявляется различным набором симптомов, он ощущается еще до наступления признаков поражения кишечника.
Чаще всего больной ощущает следующие симптомы:
Слабость;
Головная боль;
Высокая температура тела;
Отсутствие аппетита;
Ломота в теле;
Головокружение.
Все эти признаки вызваны увеличением количества токсинов, возникающих в результате роста колонии возбудителя.
Температура при кишечной инфекции
Диапазон температурных значений при этой патологии зависит от вида возбудителя. Она может повышаться на несколько часов, или держаться в течение нескольких дней. Резкие колебания температуры возникают при присоединении осложнений. Часто такой симптом – это повод для госпитализации в стационар.
Гипертермия – это первый признак инфицирования пищеварительного тракта. Он появляется раньше других симптомов (боль в животе, понос). Диарея в некоторых случаях возникает на фоне нормализации температуры, уже после ее снижения до обычных значений. Рекомендуется для профилактики обезвоживания не допускать повышения температуры, снижая ее жаропонижающими средствами.
Рвота
Этот симптом не всегда проявляется часто, рвота может быть однократной, многократной, отсутствовать совсем. Ее запрещается купировать противорвотными средствами, так как при этом нарушается выведение токсинов из организма.
Улучшению состояния поможет обильное питье для восполнения потерянной жидкости и микроэлементов. При неукротимой рвоте требуется госпитализация, частое питье мелкими глотками, инфузионное введение солевых растворов.
Причины кишечной инфекции
Источник заражения – больной человек или носитель инфекции, выделяющий во внешнюю среду возбудителей с калом, мочой, рвотными массами. Он способен на выделение возбудителей в течение всего заболевания и спустя 2-4 недели после его окончания.
Пути заражения:
Орально-фекальный;
Бытовой;
Воздушно-капельный.
Возбудители попадают в пищеварительную систему через ротовую полость, то есть алиментарным путем.
Причины заражения:
Несоблюдение правил гигиены во время еды и при ее приготовлении;
Нарушение правил соседства при хранении продуктов и их термической обработки;
Контакт с предметами быта, зараженными больным;
Питье некипяченой воды или случайное заглатывание ее во время купания;
Длительное хранение не предназначенных для этого продуктов.
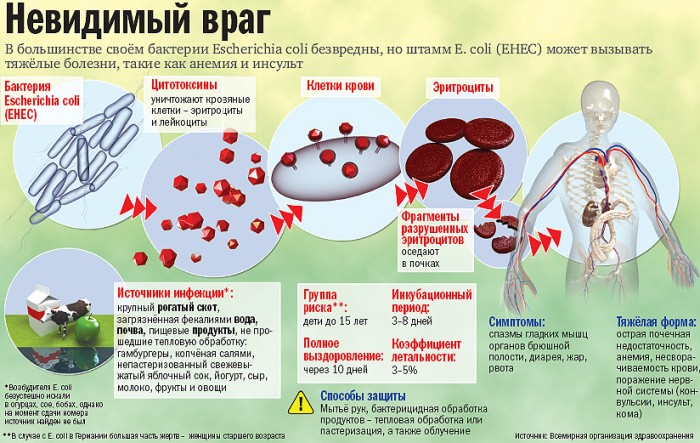
Связь между типом возбудителя кишечной инфекции и употребляемыми продуктами, обсемененными микробами:
Стафилококк – майонез, пудинг, заварной крем;
Холерный вибрион, кишечная палочка – некипяченая вода из зараженных водоемов, питье этой воды и мытье ею продуктов;
Клостридии – внутрибольничная инфекция;
Сальмонеллы – яйца и мясо птицы;
Иерсиния – мясо и молоко;
Парагемолитический вибрион – сырые и вареные морепродукты.
Вирусные инфекции передаются бытовым и воздушно-капельным путем, со слюной, через кожу, в рот и в кишечник. Это происходит при поцелуях, плевках, укусах. Наиболее восприимчивы к заражению дети, пожилые люди, лица, страдающие от алкоголизма, больные с патологиями ЖКТ.
Видео о причинах и симптомах распространенных кишечных инфекций:
Осложнения и последствия

Каждая патология инфицирования пищеварительного тракта протекает в острой форме, переход в хроническую патологию не происходит. Человек или излечивается полностью, или погибает от осложнений инфекционного процесса.
В первые 1-3 месяца после выздоровления у больного отмечаются расстройства пищеварения. Эти остаточные явления вызваны повреждением большого количества клеток слизистой оболочки пищеварительного тракта. Колики, эпизодический жидкий стул, метеоризм могут проявляться до тех пор, пока не восстановится структура кишечника. В течение этого времени требуется скрупулезное соблюдение правил гигиены
Кишечная инфекция опасна своими осложнениями:
Обезвоживание организма . Вследствие частого жидкого стула и рвоты организм теряет много жидкости и минеральных солей, что негативно влияет на обменные процессы. При потере более 10% жидкости наступает кома, с возможным летальным исходом.
Инфекционно -токсический шок. Возникает в начале заболевания из-за попадания в кровеносную систему большого количества токсинов, продуктов жизнедеятельности бактерий. Сопровождается высокой температурой.
Пневмония . Чаще возникает у детей, развивается на фоне частичного восполнения жидкости.
Острая почечная недостаточность .
При любой кишечной инфекции поражается слизистая оболочка пищеварительного тракта. Это состояние провоцирует расстройство пищеварения, рвоту и диарею.
Инфекция протекает в виде острой формы следующих заболеваний:
Гастрит – поражает слизистую желудка;
Энтерит – поражает слизистую тонкого кишечника;
Колит – поражает слизистую толстого кишечника;
Гастродуоденит – поражает слизистую желудка и 12-персной кишки;
Энтероколит – поражает слизистую всех отделов кишечника.
Лечение всех видов кишечной инфекции проходит по единому стандарту, локализация воспаления имеет значение для симптоматической терапии.
Какие анализы сдают на кишечную инфекцию?
Для определения стратегии лечения нужно знать, какие причины вызвали инфекцию пищеварительной системы, уточнить ее вид и возбудителя. Кроме этого, информация о возбудителе инфицирования может быть полезна для оценки эпидемической ситуации, осуществления срочных мер против распространения инфекции.
Для этого проводятся лабораторные исследования:
Экспресс-тест на ротавирусную инфекцию . Проводится путем погружения тест-полосок в каловую массу, оценка результатов выполняется через 10 минут.
Бактериологический посев . Фекалии и рвотные массы наносят на питательную среду, где через несколько дней вырастают колонии микроорганизмов. Их идентифицируют, выявляя возбудителей инфекции.
Серологические исследования: РА (реакция агглютинации), РПГА и РНГА (реакция прямой и непрямой гемагглютинации), ИФА (иммуноферментный анализ). Проводятся на основании анализа крови и выявления в нем антител к определенному возбудителю.
ПЦР, или метод полимеразной цепной реакции . Выявляет возбудителей на основании материала, взятого из кала, рвотных масс, из желудка в течение одних суток.
Присоединение признаков тяжелого поражения толстого кишечника – повод для проведения инструментального исследования пищеварительной системы: колоноскопии, ирригоскопии, ректороманоскопии. После выздоровления начинаются реабилитационные мероприятия.
Лечение кишечной инфекции

Основные направления терапии инфекционного заболевания – соблюдение диеты и профилактика обезвоживания. Для этого совершенно принимать лекарства, потому что организм человека может самостоятельно справиться с патогенной микрофлорой, так же, как он это делает при заражении ОРВИ. Важно выдержать время до момента выработки иммунитетом достаточного количества антител, способных уничтожить возбудителей инфекции.
Чтобы в это время поддержать организм, обеспечить его ресурсами для восстановления, достаточно много пить и составить оптимальный рацион питания. Обильное питье призвано компенсировать потерю жидкости, которая произошла из-за поноса и рвоты. Оптимальная диета способствует скорейшему восстановлению слизистой оболочки кишечника. При соблюдении этих условий иммунной системе человека достаточно 3-8 дней для полного купирования инфекции.
Регидратация – это восстановление потерянных организмом минеральных солей и жидкости, при дефиците которых невозможен обмен веществ.
Для успешной регидратации используют следующие средства:
Регидрон;
Гастролит;
Реосолан;
Гидровит;
Хумана Электролит;
Глюкосолан;
Цитраглюксолан;
Маратоник;
Орасан;
Регидрарь.
Эти препараты выпускаются в форме порошка для разведения чистой кипяченой или фильтрованной водой. При невозможности приобрести регидратационный раствор, его готовят самостоятельно.
Состав физиологического раствора – рекомендации ВОЗ:
Один литр воды;
Чайная ложка соли;
Столовая ложка сахара;
Чайная ложка соды пищевой.
Альтернатива приему регидратационных растворов – обильное питье чая, морса, компота, минеральной воды без газа, то есть употребление большого количества жидкости в течение дня. Каждый эпизод дефекации жидким стулом или рвоты компенсируется питьем 300-500 мл раствора для дегидратации. Их пьют медленно, по 4-6 столовых ложек каждые 5-15 минут. Для лучшего всасывания жидкости в кровь нужно пить теплый раствор, подогретый до температуры тела человека.
Важно своевременно начать мероприятия по компенсации обезвоживания, вызвать скорую медицинскую помощь при следующих симптомах:
Отсутствие мочеиспускания от 5-6 часов и более;
Сухость кожи, слизистых, языка;
Западание глазных яблок;
Понижение артериального давления;
Серый оттенок кожи.
В стационаре обезвоживание компенсируют внутривенной инфузией растворов солей. Особенно опасно появление обезвоживания у детей и пожилых пациентов, так как у них ухудшение жизненных параметров нарастает стремительно, может привести к летальному исходу.
Другие опасные симптомы инфекции кишечника, дающие основание для госпитализации:
Кровь в фекалиях;
Боль в животе;
Усиление рвоты на фоне прекращения поноса;
Скачки температуры;
Слабость;
Неукротимая рвота, не дающая возможности проводить профилактику обезвоживания;
Возраст менее года и старше 65 лет.
Важное терапевтическое средство – соблюдение диеты №4.
Ее основные правила:
В основе диеты лежат слизистые крупяные супы, некрепкий бульон, вареное нежирное мясо и рыба, каши на воде, омлет, сухари, постное печенье;
Запрещено есть копчености, консервы, использовать в блюдах специи и острые приправы, лук, чеснок, редис, пить молоко, алкоголь, газированные напитки, использовать в меню жирные продукты и жареные блюда;
Этой диете следует в течение 3-4 недель после стихания основных симптомов кишечного расстройства.
Полное восстановление функций пищеварительной системы происходит в течение 2,5-3 месяцев.
Основные лекарственные средства от кишечной инфекции
Фармацевтические группы препаратов, применяемые при лечении инфекций пищеварительного тракта:
Жаропонижающие обязательно имеют в своем составе Нимесулид, Ибупрофен, Парацетамол. Используют при необходимости, при температуре свыше 37,5°, так как ее подъем препятствует восстановлению потерянных солей и жидкости. К тому же, при высокой температуре с поверхности тела человека испаряется много жидкости, а это несет дополнительную нагрузку при обезвоживании.
Растворы для регидратации принимают в течение всего периода рвоты и жидкого стула для компенсации потери солей и жидкости.
Энтеросорбенты: активированный уголь, Полипефан, Энтеросгель, Лактофильтрум, Смекта, Полисорб. Препараты не обладают лечебным действием, но снижают интенсивность негативных симптомов, принимаются в течение всего периода проявления жидкого стула и рвоты.
Кишечные антисептики: Фуразолидон, Интерикс, Энтерофурил, Интестопан. Уничтожают патогенные микроорганизмы.
Пробиотики: Линекс, Бактисубтил, Энтерол. Помогают восстановить баланс кишечной микрофлоры.
Ферменты: Креон, Пазинорм, Микразим, Мезим. Способствуют перевариванию и усвоению пищи.
Антибактериальные средства назначают строго по показаниям, поскольку они могут уничтожить собственные колонии полезных лакто- и бифидобактерий (для ознакомления: какие антибиотики назначают при кишечных инфекциях?).
Обезболивающие средства при кишечной инфекции принимать нельзя, так как их действие маскирует появление болей и спазмов, указывающих на развитие серьезных осложнений.
Запрещается использование противорвотных средств (Церукал, Метоклопрамид) и препаратов, закрепляющих стул (Имодиум, Лоперамид), поскольку рвота и диарея – это защитная реакция организма, помогающая избавиться от токсинов. Если они будут скапливаться в организме, положение больного значительно ухудшится, быстрого выздоровления не произойдет.
Нужны ли антибиотики и когда?
Антибактериальные средства используются для терапии кишечной инфекции при следующих состояниях:
Холера;
Продолжительная диарея, сопровождающая лямблиоз;
Примесь крови в кале.
В остальных случаях лечение антибиотиками инфекционного поражения пищеварительной системы не требуется.
Группы антибактериальных препаратов, используемые при показаниях к применению:
Тетрациклины: Доксициклин, Тетрациклин;
Пенициллины: Ампициллин, Амоксициллин;
Цефалоспорины: Цефтриаксон, Цефалесин;
Фторхинолоны: Офлоксацин, Ципрофлоксацин, Ломефлоксацин.
Любые проявления кишечной инфекции требуют тщательной диагностики и консультации врача-инфекциониста.

Автор статьи: Данилова Татьяна Вячеславовна | Инфекционист
Образование:
в 2008 году получен диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)» в Российском исследовательском медицинском университете имени Н. И. Пирогова. Тут же пройдена интернатура и получен диплом терапевта.
Наши авторы
Источник