Кишечная инвагинация у взрослых
Инвагинация кишечника – это внедрение одного участка кишечника в другой с возможным развитием непроходимости ЖКТ. Основным признаком патологии является внезапный интенсивный болевой синдром, который длится около 5 минут и повторяется через каждые 15-20 минут. Диагностика основана на характерной клинической картине, пальпации инвагината в межприступный период, данных УЗИ органов брюшной полости и рентгенологической диагностики. Лечение может проводиться консервативно (расправление инвагината с помощью баллона Ричардсона) или оперативно (лапаротомия с устранением внедрения кишечника).
Общие сведения
Инвагинация кишечника – разновидность кишечной непроходимости, заключающаяся во внедрении одного сегмента кишечника в просвет другого. Чаще всего (в 90% случаев) данное заболевание развивается у детей грудного возраста, обычно в 5-7 месяцев, в период введения прикормов. Распространенность патологии составляет 3-4 случая на 1000 грудных детей, причем чаще болеют мальчики.
Инвагинация кишечника, возникающая у детей старшего возраста, а также у взрослых, всегда имеет механические предпосылки. Факторами риска развития патологии являются грудной возраст, вирусные кишечные инфекции, протекающие с гипертрофией пейеровых бляшек (часто наблюдается при ротавирусной и аденовирусной инфекции), нерациональное введение прикорма, мужской пол, отягощенный семейный анамнез, а также плохие бытовые условия.
Инвагинация кишечника
Причины
В большинстве клинических случаев не удается выяснить конкретную причину развития инвагинации кишечника, поэтому заболевание считается идиопатическим. Все причины данной патологии условно подразделяют на алиментарные и механические. Ведущая роль в формировании заболевания отводится нарушению пищевого режима у детей: несвоевременному введению прикорма, особенно в больших объемах, наличию в рационе слишком густой и грубой пищи. Патология может быть осложнением кишечных инфекций (вирусных и бактериальных), алиментарного гастроэнтерита, колита, инородных тел, туберкулеза кишечника или брюшины, энтероптоза и других заболеваний.
Механическими факторами, приводящими к внедрению одного участка кишечника в другой, являются полипы, дивертикул Меккеля, кисты кишечника; эктопическая поджелудочная железа; опухоли кишечника, в том числе липомы, лимфомы; кишечная форма аллергии; нарушения моторики различного генеза; муковисцидоз; хирургические вмешательства на органах желудочно-кишечного тракта и другие.
Патогенез
Независимо от конкретной причины патологического синдрома, патогенез всегда связан с нарушениями перистальтики кишечника. Большинство гастроэнтерологов и абдоминальных хирургов в настоящее время склоняются к единому мнению, что патофизиологической основой инвагинации кишечника в детском возрасте является преходящее изменение перистальтики с формированием участков спастических сокращений, способствующих образованию инвагинатов.
Употребление грубой пищи провоцирует судорожные сокращения гладкой мускулатуры кишечника с внедрением его участков, а дискоординация моторики усугубляет патологический процесс. Инвагинация приводит к непроходимости кишечника, развивается отек тканей, лимфостаз, венозный стаз. Артериальная ишемия является причиной некротических изменений кишечной стенки и кровотечения из ЖКТ. При отсутствии своевременного адекватного лечения возможна перфорация кишечника и развитие перитонита.
Классификация
В зависимости от причины развития выделяют первичную (видимый этиологический фактор отсутствует) и вторичную (имеется предшествующее поражение кишечника: опухоль, полипы и другое) инвагинацию. По локализации патологического процесса различают тонкокишечную, толстокишечную, тонко-толстокишечную, тонкокишечно-желудочную, а также инвагинацию петель кишечника через свищевые ходы или стомы.
Инвагинация, происходящая по направлению перистальтических волн, определяется как изоперистальтическая, или нисходящая; если происходит внедрение в обратном направлении – развивается антиперистальтическая, или восходящая инвагинация кишечника. Внедрение кишки может быть единичным и множественным (имеется несколько инвагинатов), простой (3-циллиндровый инвагинат) или сложной (5-, 7-циллиндровые инвагинаты).
Выделяют три варианта течения патологического процесса. Острая инвагинация (встречается в 95% случаев) представляет собой декомпенсацию моторики кишечника, возникающую вследствие различных факторов; может завершиться некрозом участка кишки. Рецидивирующая форма часто возникает у детей вследствие морфологической и функциональной незрелости кишечника; может быть ранней (в первые 3 суток после расправления) и поздней (неоднократно повторяется в более поздние сроки). Хронический вариант течения характеризуется длительно существующим заболеванием с неинтенсивными симптомами непроходимости кишечника.
Отдельной формой является абортивная или саморасправляющаяся инвагинация, которая протекает с компенсированным расстройством функций кишечника, типичными симптомами острой инвагинации, преимущественно регистрируется у пациентов, госпитализированных в ранние сроки от начала заболевания.
Симптомы инвагинации кишечника
Основным признаком заболевания является выраженный болевой синдром. Боль в животе в начале заболевания может быть приступообразной с интервалами от десяти до тридцати минут. Во время болевого приступа ребенок беспокойный, поджимает ноги к животу, кричит, плачет, кожные покровы могут быть бледными, покрытыми холодным потом. Малыш может отказываться от груди, соски. Приступ начинается всегда внезапно и так же внезапно прекращается.
Продолжительность боли обычно составляет около пяти минут, через пятнадцать – двадцать минут приступы повторяются (это соответствует волнам перистальтических сокращений кишечника). В межприступный период ребенок ведет себя обычно, спокойно играет, а после выраженной боли может быть заторможенным, уставшим. Характерной особенностью инвагинации кишечника является то, что живот при пальпации мягкий и незначительно болезненный (до наступления некротических изменений).
В некоторых случаях наблюдается диарея, вздутие живота. На начальных стадиях возможна рвота остатками пищи, при формировании непроходимости кишечника – каловыми массами. Через несколько часов от начала инвагинации появляется примесь крови в кале – испражнения приобретают вид «малинового желе».
Инвагинация кишечника у детей практически всегда протекает в острой форме, у взрослых может наблюдаться подострое и хроническое течение. Острая форма обычно развивается при тонкокишечной инвагинации, поскольку в этом случае быстро формируется непроходимость кишечника. Подострая форма более характерна для толстокишечной инвагинации – ввиду большего диаметра кишечника непроходимость может не сформироваться. Толстокишечная инвагинация характеризуется менее выраженной симптоматикой, болевой синдром не столь интенсивный.
Диагностика
При типичном течении диагностика инвагинации кишечника не вызывает сложностей. Консультация абдоминального хирурга позволяет заподозрить заболевание и определить характерные признаки. При пальпации живота в межприступный период определяется мягкоэластичное образование, чаще локализованное в правой подвздошной области, несколько болезненное. В поздние сроки (через 24 часа от начала заболевания) пальпация инвагината затруднительна в связи с развитием атонии кишечника. При илеоцекальной инвагинации определяется симптом Данса – западение правой подвздошной области. При низком расположении инвагината возможна его пальпация при ректальном исследовании и даже выпадение.
Для визуализации инвагината проводится УЗИ брюшной полости: определяется гипоэхогенное образование с участком гиперэхогенности в центральной части. Также может применяться ультразвуковая допплерография с целью оценки кровотока в сосудах брыжейки. Обзорная рентгенография брюшной полости обладает меньшей чувствительностью при обнаружении инвагината, но применяется как скрининговый метод исследования при острой боли в животе с целью исключения перфорации, обструкции.
Рентгенологические признаки могут быть весьма разнообразными: аномальное распределение газов, наличие уровней жидкости, расширение петель кишечника, пустые участки кишечника в области инвагината, а также кольцевидные чередующиеся участки затемнения и просветления. Более информативна рентгенография с контрастированием: определяется препятствие на пути контраста в виде полукруга или распределение бария наслаивающимися кольцами. С целью выяснения механических причин развития патологии может использоваться компьютерная томография.
При тяжелом течении инвагинации с формированием некроза кишечника определяются симптомы кишечного кровотечения, а также гиповолемии (сухость кожи, снижение артериального давления, олигурия). При лабораторных исследованиях специфические признаки не обнаруживаются. В общем анализе крови при перфорации и перитоните возможен лейкоцитоз, при гиповолемии – признаки гемоконцентрации. Биохимический анализ крови остается без изменений. В копрограмме (анализе кала) при ишемии участка кишечника определяется кровь и слизь.
Лечение инвагинации кишечника
Лечение пациентов проводится в стационаре. При идиопатической инвагинации у детей в возрасте 3-36 месяцев, в случае ранней госпитализации и отсутствия осложнений, возможно консервативное лечение. Это допустимо, если от начала заболевания прошло не более десяти часов. В таком случае во время диагностической рентгенографии проводятся и лечебные мероприятия: осуществляется нагнетание воздуха в кишечник при помощи баллона Ричардсона до полного расправления инвагината. Далее для отведения воздуха устанавливается газоотводная трубка.
После процедуры продолжается наблюдение в стационарных условиях отделения абдоминальной хирургии. Обязательно проводится контрольное рентгенконтрастное исследование. При своевременном обращении за медицинской помощью консервативное лечение эффективно в 60% случаев. В рамках медикаментозного лечения инвагинации кишечника проводится антибиотикотерапия, инфузионная терапия.
Если от начала выраженной симптоматики прошло более десяти часов, а также при наличии нейтрофильного лейкоцитоза в общем анализе крови, неэффективности консервативного лечения, признаках выраженного кишечного кровотечения, обезвоживании более 5% проводится хирургическое лечение путем лапаротомии. Производится устранение инвагинации, оценивается жизнеспособность кишечника, при необходимости его часть подлежит резекции.
Прогноз и профилактика
При своевременной госпитализации пациента и проведении адекватного лечения прогноз благоприятный. Возможно развитие таких осложнений, как рецидивирование инвагинации, перфорация кишечника с развитием перитонита, формирование внутренних грыж и спаек после оперативного лечения. Профилактика заключается в своевременном правильном введении прикорма (не ранее 6 месяцев, с постепенным введением новых блюд и плавным увеличением объемов пищи, приготовлении для прикорма гомогенных блюд), лечении новообразований кишечника.
Источник
Дата публикации 2 апреля 2019Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
Инвагинация кишечника — это внедрение одной части кишки в другую, в результате которого развивается кишечная непроходимость.
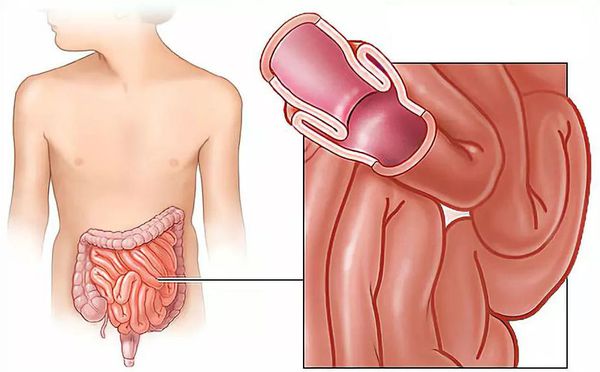
Данное заболевание является комбинированным видом механической непроходимости,так как оно сочетает в себе элементы обтурации (закрытия просвета кишки инвагинатом) и странгуляции (сдавления сосудов, питающих кишку).
Чаще всего к причинам возникновения инвагинации кишечника относят:
- возрастные особенности соединительной ткани у младенцев (крайне подвижный купол слепой кишки и недостаточность илеоцекального клапана, отделяющего тонкую кишку от толстой);
- незрелость нервной системы, которая просто даёт сбой — нарушается баланс между сокращениями продольных и круговых мышц кишки, а также возникает спазм вышележащего и парез (полное расслабление) нижележащего отдела кишки.
Дополнительными факторами риска могут стать:
- вирусные и кишечные инфекции;
- усиленная моторика (например, в ответ на приём слабительных);
- кишечная форма аллергии;
- муковисцидоз;
- туберкулёз брюшины и кишечника.
Также есть предположение, что инвагинацию кишечника может провоцировать именно аденовирусная или ротавирусная инфекция.[2][3] Они поражают сначала Пейеровы бляшки кишечника, а затем мезентериальные лимфоузлы (лимфоузлы брыжейки тонкой кишки), где происходит размножение вируса. Этот тезис правильнее соотнести с большинством вирусных инфекций, например, с семейством пикорновирусов (вирус Коксаки, энтеровирусы).
Инвагинация кишечника встречается у абсолютно здоровых младенцев в возрасте 4-9 месяцев и является основной причиной кишечной непроходимости (в 85-90% случаев).[1]
У детей старшего возраста эта патология проявляется реже и часто имеет органическое происхождение:
- эмбриональные спайки Лейна (мембрана Джексона);
- энтероптоз — расположение петлей кишечника ниже нормы;
- дивертикул Меккеля — врождённая аномалия подвздошной кишки;
- полипы толстой кишки;
- кишечные удвоения;
- болезнь Геноха (геморрагический васкулит);
- гиперплазия (увеличение) лимфоидной ткани;
- новообразования, в том числе злокачественные.
Мальчики страдают данной патологией чаще девочек почти в два раза.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы инвагинации кишечника
Проявления инвагинации зависят от её вида и продолжительности нарушения. К основным симптомам можно отнести:
- боль в животе;
- плач, беспокойство;
- отказ от еды;
- рвоту;
- выделение из заднего прохода розоватой слизи — симптом “малинового желе”.
Заболевание начинается всегда внезапно с выраженного беспокойства, плача и болей в животе: ребёнок поджимает ножки, плачет, отказывается от пищи, игр и предлагаемых предметов. Так же неожиданно боли прекращаются, и ребёнок даже может продолжить играть, принимать пищу, но через некоторое время приступ повторяется.
Такой волнообразный характер болей объясняется движением волны кишечной перистальтики: при сокращении круговых мышц влагалища (ущемляющей части) инвагината в стенке (ущемлённой части) инвагината возникает гипоксия, вследствие чего появляется боль. На данном этапе возможна одно- или двукратная рвота рефлекторного характера (на высоте болевого синдрома). У ребёнка может быть нормальный стул, температура, как правило, не поднимается.
Если в период первых приступов ребёнок останется без квалифицированной медицинской помощи, то процесс инвагинации будет развиваться дальше:
- интервалы между “схватками” будут всё короче;
- боль постепенно станет постоянной;
- ребёнок будет бледным, истощённым, плаксивым, адинамичным, станет отказываться от пищи и игр;
- возникнет рвота, которая принесёт кратковременное облегчение или вовсе не облегчит состояние.
ВАЖНО: через некоторое время после приступов вид и поведение ребёнка не будут соответствовать слабому болевому синдрому — такое состояние следует расценивать как крайне тяжёлое, так как при отмирании стенки кишки боль прекращается, а патологический процесс прогрессирует. На этом этапе важным симптомом будет выделение из заднего прохода слизи, окрашенной в розовый цвет. Этот специфичный признак обнаруживается:
- в 70% случаев в первые 12 часов от начала заболевания (причём в 40% случаев — спустя 4 часа);
- в 30% случаев спустя 12 часов после начала заболевания.
В некоторых случаях симптом “малинового желе” не возникает ни в один из периодов болезни. В основном такое бывает в случае слепо-ободочной формы инвагинации. Это связано с отсутствием ущемления и преобладанием закрытия просвета кишки инвагинатом.
Проявления заболевания при слепо-ободочной и толстокишечной формах инвагинации невыразительны:
- нет выраженного беспокойства;
- приступы боли в животе становятся менее интенсивными и протекают с длительными “светлыми” промежуткам;
- рвота возникает только у 20-25% маленьких пациентов.
Патогенез инвагинации кишечника
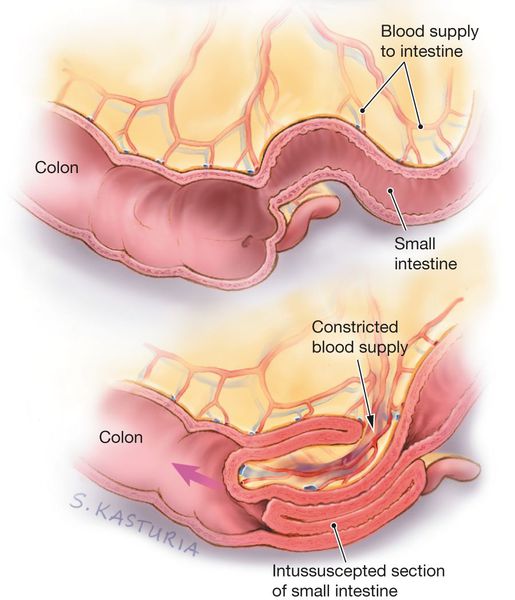
Инвагинация кишечника чаще всего представляет собой внедрение проксимальной (ближней) части кишки в дистальную (дальнюю). По сути, это нарушение одновременно является и ущемлением части кишки, и закупоркой кишечной трубки, которые в дальнейшем становятся причиной патологических изменений в стенке кишки.
Механизм внедрения одной кишки в другую
В стенке кишки есть Мейсснерово и Ауэрбахово нервные сплетения[5][6], которые отвечают за то, чтобы мышцы кишки сокращались и расслаблялись. При введении в пищу незнакомого продукта — прикорма (например, фруктового сока или нового пюре) — происходит раздражение стенок кишки и вышеописанных нервных сплетений. В результате этого возникает спазм вышележащего отдела и парез (расслабление, невозможность сократиться) нижележащего отдела, которые в совокупности дают старт формированию инвагината: под воздействием спастических сокращений стенка кишки постепенно начинает втягиваться в её просвет.
Поскольку вместе с кишечной стенкой внедряется и её питающая часть — брыжейка — возникает замедление и полная остановка кровотока в венозном русле кишки, т. е. венозный стаз. В итоге данные процессы приводят к отёку, артериальной ишемии стенки и отмиранию поражённой кишки. Поэтому крайне важно вовремя распознать нарушения и обратиться к врачу.
Классификация и стадии развития инвагинации кишечника
Инвагинация может образоваться на любом отрезке кишечника. По классификации J. Waldschmidt (1990), обычно выделяют три анатомических вида инвагинации кишечника:
- илеоцекальная — внедрение тонкой кишки в ободочную (встречается в 94% случаев);
- тонко-тонкокишечная — внедрение тонкой кишки в тонкую (встречается в 5% случаев);
- толсто-толстокишечная — внедрение толстой кишки в толстую (встречается в 1% случаев).
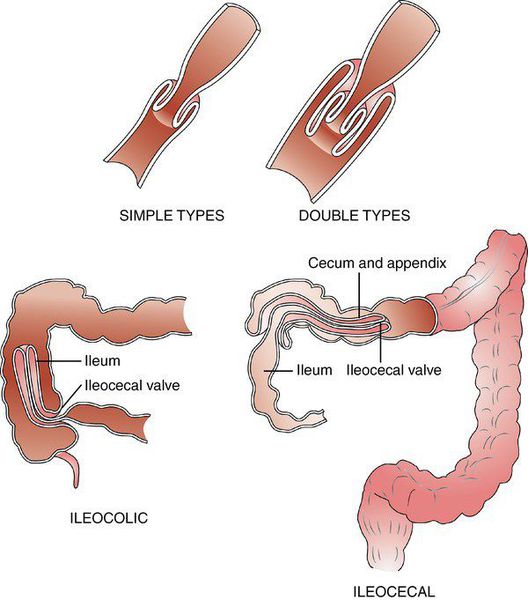
Илеоцекальная инвагинация, в свою очередь, можно разделить на два подвида:
- слепо-ободочная инвагинация — внедрение слепой кишки в восходящую ободочную (“головка” инвагината — слепая кишка);
- подвздошно-ободочная инвагинация — внедрение подвздошной кишки в восходящую ободочную через Баугиневу заслонку (“головка” инвагината — подвздошная кишка).
По направлению внедрения инвагината выделяют два типа инвагинации:
- нисходящая инвагинация — вышележащий участок входит в нижележащий (встречается редко);
- восходящая инвагинация — нижележащая часть кишки входит в вышележащую.
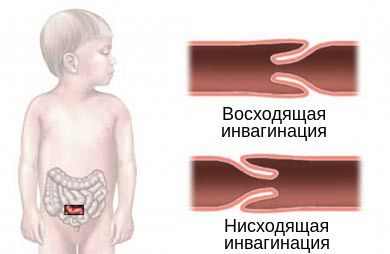
Инвагинация может протекать по трём клиническим типам:
- острое течение (в 98,8% случаев) — внедрение кишок, возникающее впервые, с характерным острым началом, сопровождающееся явными проявлениями кишечной непроходимости;
- рецидивирующее течение (в 0,7% случаев) — повторное внедрение кишок с острым началом;
- хроническое течение (в 0,5% случаев) — длительное внедрение кишок, при котором признаки клинической непроходимости выражены слабо.
Осложнения инвагинации кишечника
При длительном закрытии просвета кишки и закупорки сосудов возникнет кишечная непроходимость, а затем некроз (отмирание) стенки ущемлённой кишки. Некроз стенки ущемленной кишки может наступить через:
- 6-12 часов при подвздошно-ободочной инвагинации;
- 12-24 часа при тонкокишечной инвагинации;
- 36-48 часов при толстокишечной инвагинации.
Этот процесс в дальнейшем способен привести к перфорации — образованию отверстия в кишечнике.
Некроз и перфорация кишечника могут стать причиной развития перитонита. На это осложнение будут указывать такие симптомы, как:
- выраженный болевой синдром;
- сначала беспокойство, а потом полное безразличие ребёнка;
- вздутие живота;
- отсутствие отхождения газов и стула;
- выраженное ухудшение общего состояния.
Однако наличие отверстия в кишке редко приводит к развитию перитонита, так как ущемленная и уже некротизированная кишка находится внутри другой здоровой кишки.
Диагностика инвагинации кишечника
Диагностика инвагинации кишечника не вызывает трудностей и включает в себя осмотр, который производится детским хирургом, и инструментальное обследование.
Золотым стандартом считается проведение ультразвукового исследования (сонографии) органов брюшной полости, так как оно является неинвазивным, быстрым, безопасным, безболезненным и высоко информативным методом.[9][10] При помощи сонографии можно диагностировать инвагинат не только на типичных, но и на атипичных участках кишечника, что повышает точность установления и верификации диагноза.
В момент УЗ-исследования врач может определить один из симптомов:
- симптом мишени (за счёт внедрения одной кишки в другую инвагинат на срезе выглядит как мишень);
- симптом “почки с завоздушенным центром”.
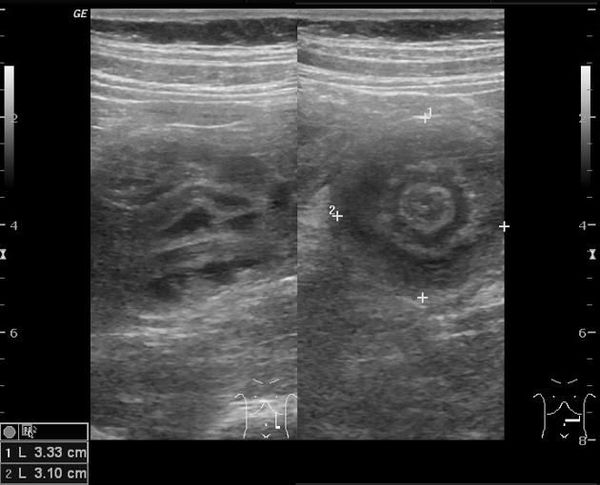
При осмотре хирург прощупывает живот пациента. Таким образом он может обнаружить характерный симптом слепо-ободочной инвагинации (симптом Данса) — “исчезновение” купола слепой кишки и выявление как бы пустой области правой подвздошной ямки. Дополнительным признаком может быть пальпаторное определение инвагината в брюшной полости в качестве дополнительного образования.
Очень важно произвести ректальное пальцевое исследование. Оно может быть очень информативным, так как с его помощью выявляются такие признаки инвагинации, как:
- расслабленные сфинктеры ануса — симптом Гиршпрунга;
- пальпируемая головка инвагината (при его расположении в сигмовидной кишке);
- эвагинация — выпадение головки инварианта через атоничные сфинкстеры ануса (возникает в тяжёлых случаях при толстокишечной инвагинации).
Также необходимо произвести осмотр содержимого прямой кишки и вышележащих отделов: при инвагинации можно обнаружить слизь малиновой окраски и кровь.
Дополнительными методами могут служить рентгенография органов брюшной полости, компьютерная томография и ирригография.
Лечение инвагинации кишечника
Лечение инвагинации кишечника подразумевает дезинвагинацию — высвобождение ущемленной кишки. Согласно Приказу Министерства здравоохранения РФ № 203 “Об утверждении критериев оценки качества медицинской помощи”, лечение инвагинации кишечника должно производится не позже, чем через час после установления диагноза.[7] Дело в том, что патологический процесс в стенке ущемлённой кишки очень опасен. Поэтому важно как можно раньше и максимально быстро произвести дезинвагинацию.
Выделяют два основных принципа лечения инвагинации: хирургический (оперативный) и консервативный.
В случае тяжёлого общего состояния ребёнка необходимо произвести предоперационную подготовку:
- восстановить водно-электролитный баланс;
- снизить гипертермию;
- улучшить микроциркуляцию;
- как можно раньше ввести антибактериальные препараты.
Консервативная терапия
Лечение инвагинации кишечника длительное время было исключительно хирургическим, так как уровень диагностики был низким. На данный момент при отсутствии убедительных данных за перитонит и некроз ущемлённой кишки проводится консервативное лечение с помощью специальной манипуляции — дезинвагинации воздухом.[8] Эта процедура выполняется под общей анестезией и не причиняет ребёнку боль. Суть её заключается в ведении специальной трубки — ректального зонда с подключенной к нему системой нагнетания воздуха и манометром (ректоскопом с подсоединённым баллоном Ричардсона). Под определённым давлением воздух нагнетается в кишечник, и при помощи давления газа инвариант расправляется.
Данный метод считается золотым стандартом консервативного лечения инвагинации кишечника. Его эффективность подтверждена множеством мультицентровых исследований.[11][12][13][14][15]
Также существует метод гидродезинвагинации, основанный на воздействии гидростатического давления на инвагинат. Он подразумевает применение клизмы с нагнетанием тёплого физраствора или бариевой взвеси под контролем рентген-установки, которая ведёт непрерывную съёмку.
Стоит отметить, что метод с бариевой взвесью, по мнению авторов, имеет один плюс: барий является достаточно плотным и тяжёлым веществом, что может дать больше шансов для консервативной дезинвагинации. Однако в настоящее время данная взвесь не применяется, так как может привести к грозному осложнению: если во время дезинвагинации произойдет прорыв стенки кишки, то бариевая взвесь попадёт в брюшную полость, откуда удалить её будет крайне сложно, что даст толчок к развитию тяжёлого перитонита.
Сама по себе гидродезинвагинация в Федеральных клинических рекомендациях указана как дополнительный метод лечения, но она менее предпочтительна.[8]
Оперативное лечение
Хирургическое лечение инвагинации кишечника проводится значительно реже. Для его проведения существуют чётко сформулированные показания:
- наличие перитонита и верифицированного диагноза “Инвагинация кишечника”;
- более 24-48 часов с момента начала заболевания;
- отсутствие эффективности от трёх попыток консервативной дезинвагинации (пневмодезинвагинации).
При наличии соответствующего оборудования и достаточной квалификации хирурга инвагинация устраняется через лапароскопический доступ. Если нет возможности произвести лапароскопическую дезинвагинацию, прибегают к открытой методике, которая уступает лишь в части послеоперационной реабилитации.
Сроки реабилитации крайне индивидуальны и зависят от многих факторов. Принято считать, что после лапароскопического высвобождения ущемлённой кишки реабилитация протекает проще и быстрее за счёт уменьшенного болевого синдрома.
Прогноз. Профилактика
В случае своевременного обращения за медицинской помощью и вовремя проведённого лечения прогноз благоприятный. Скорее всего, о данной проблеме через 1-2 года родители (а уж ребёнок и подавно) не вспомнят, так как последствий никаких нет.
Обычно после пневмодезинвагинации требуется, чтобы ребёнок находился в стационаре в течение 24 часов. Однако если инвагинация кишечника произошла на фоне, например, кишечной инфекции, то необходимо пройти курс стационарного лечения по поводу заболевания, которое привело к инвагинации, так как не устранив проблему можно спровоцировать рецидив инвагинации.
В тяжёлых случаях с некрозом кишки выполняется удаление отмершего участка и производится наложение кишечной стомы (выведение кишки на переднюю брюшную стенку и формирование противоестественного ануса). В этой ситуации прогноз будет зависеть от тяжести исходного и послеоперационного состояния и тяжести септического процесса.
Специфической профилактики инвагинации кишечника не существует, так как её причины обусловлены детским возрастом. Однако снизить риск возникновения данной патологии может правильное введение прикорма.[8]
Источник
