Кишечная непроходимость у детей лекция
Врожденная непроходимость кишечника может быть обусловлена: пороками развития кишечника (атрезиями, стенозами, остатками желточного протока, удвоением кишечной трубки, аганглиозом); нарушением вращения тонкой кишки со сдавлением двенадцатиперстной кишки, высокорасположенной слепой кишкой в сочетании с заворотом тонкой кишки (синдром Ледда); ущемлением петель в дефектах брыжейки и т.п.; аномалиями соседних органов (кольцевидной поджелудочной железой, мекониальным илеусом при муковисцидозе и др.).
Выделяют острую, хроническую и рецидивирующую врожденную Н.к. Острую Н.к. подразделяют на высокую и низкую. При высокой Н.к. препятствие локализуется в двенадцатиперстной и начале тощей кишки. При этом наблюдаются рвота с примесью желчи, вздутие живота в подложечной области. При атрезиях двенадцатиперстной или тощей кишки, кроме того, отмечается выделение из прямой кишки комков светлой слизи, в которых отсутствуют клетки эпидермиса плода, заглатываемые им из околоплодных вод и выделяемые с меконием при сохраненной проходимости желудочно-кишечного тракта. Подтверждением атрезии служит проба Фарбера — отсутствие темно-синих клеток эпидермиса в мазке испражнений, окрашенном генцианвиолетом. На рентгенограмме видны два уровня жидкости с газом, соответствующие желудку и расширенной двенадцатиперстной кишке.
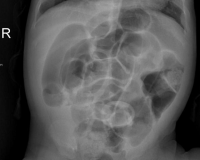
Низкую непроходимость вызывает препятствие на уровне подвздошной и толстой кишок. Она проявляется рвотой с каловым запахом, задержкой стула и газов, вздутием живота, видимой перистальтикой кишечника. На рентгенограмме при низкой непроходимости видны множественные чаши Клойбера в тонкой кишке. Диагноз уточняют с помощью ирригоскопии.
Одной из форм острой Н.к., вызванной повышенной вязкостью мекония, является мекониальный илеус. Он чаще наблюдается при муковисцидозе. Отмечаются рвота, иногда с примесью желчи, вздутие верхней половины живота, отсутствие стула; в ряде случаев пальпируется веретенообразно расширенный терминальный отдел подвздошной кишки.
Хроническая Н.к. обусловлена нерезко выраженным стенозом (сдавлением) кишки и характеризуется нарастающим истощением, периодической рвотой с примесью желчи, вздутием живота в подложечной области после еды. Стул скудный, самостоятельный или с помощью клизмы. При рентгеноконтрастном исследовании отмечается задержка бария в супрастенотическом участке кишки на более или менее длительное время.
Рецидивирующая Н.к. возникает вследствие частичных заворотов тонкой кишки, ущемления внутренних грыж и т.п., что клинически проявляется приступами схваткообразных болей, рвотой, задержкой стула и газов. Приступы могут самостоятельно стихать.
Дифференциальный диагноз врожденной Н.к. проводят с пилороспазмом, пилоростенозом, псевдоокклюзионным синдромом недоношенных, а также различными видами приобретенной непроходимости. При псевдоокклюзионном синдроме недоношенных, в основе которого лежат функциональные нарушения желудочно-кишечного тракта, наблюдается рвота вследствие замедленной эвакуации содержимого желудка.
Лечение врожденной Н.к. оперативное. При атрезиях двенадцатиперстной кишки прибегают к дуоденоеюностомии. При синдроме Ладда вначале расправляют заворот, а затем мобилизуют слепую кишку, отводя ее влево и вниз. Участки стеноза и атрезии подвздошной и толстой кишок резецируют с наложением анастомоза. При мекониальном илеусе проводят операцию Микулича, которая заключается в резекции терминального отдела подвздошной кишки, заполненного меконием, и выведении на переднюю брюшную стенку приводящего и отводящего ее отделов с последующим образованием кишечных свищей, закрытие которых производят после улучшения состояния ребенка. Лечение псевдоокклюзионного синдрома недоношенных консервативное: введение прозерина, промывание желудка, сифонные клизмы.
Приобретенная непроходимость кишечника у детей в 89% случаев бывает механической и в 11% —динамической. Среди различных видов механической Н.к., по данным Г.А. Баирова (1977), 65—70% составляет инвагинация, около 20% — спаечная непроходимость, 5—6% — обтурационная и 4—5% — заворот.
Инвагинация кишечника встречается в основном у грудных детей. Внедрение кишки в кишку чаще всего обусловлено дискоординацией перистальтики, спровоцированной, например, нарушениями режима питания, заболеваниями кишечника, у 5—6% детей причиной инвагинации является дивертикул Меккеля, полипы, опухоль. Внедрение тонкой кишки в толстую наблюдается в 90—93% случаев, гораздо реже встречается толсто-толстокишечная и тонко-тонкокишечная инвагинация. Проявляется инвагинация периодически возникающими схваткообразными болями в животе, рвотой, примесью крови в кале. Часто в брюшной полости пальпируется колбасовидная опухоль (инвагинат), которую легче обнаружить при ректальном исследовании с одновременной пальпацией живота. При рентгенологическом исследовании при введении через прямую кишку воздуха с помощью баллона Ричардсона под давлением 40—50 мм рт. ст. контрастируется инвагинат.
Дифференциальный диагноз проводят с дизентерией, капилляротоксикозом (см. Васкулит геморрагический), кровоточащим дивертикулом. Решающее значение при этом имеет пальпация инвагината и контрастирование его воздухом.
Лечение инвагинации в первые 12—24 ч может быть консервативным (расправление воздухом, вводимым в прямую кишку под давлением 70—80 мм рт. ст.). В более поздние сроки показана лапаротомия и дезинвагинация. В случае некроза инвагината его резецируют.
Спаечную Н.к. вызывают сращения, возникающие в брюшной полости вследствие воспалительных процессов и травм, чаще всего после лапаротомий. У детей различают раннюю (первичную и отсроченную), развивающуюся в течение первого месяца после операции, и позднюю Н.к. Ранняя первичная Н.к. возникает на фоне пареза кишечника, имеет обтурационный механизм. Проявляется рвотой, вздутием живота, задержкой стула. При этом нарастает объем рвотных масс, а при стимуляции перистальтики кишечника возникает болевой приступ. При рентгенологическом исследовании определяются чаши Клойбера разного размера. Ранняя отсроченная Н.к. развивается после восстановления перистальтики кишечника; начинается схваткообразными болями, рвотой, задержкой стула и газов. Живот асимметричен, видна перистальтика кишечника, при обзорной рентгенографии брюшной полости отчетливо определяются чаши Клойбера. Для поздней Н.к., возникающей более чем через 1 мес. после операции, характерны те же симптомы, что и для ранней отсроченной Н.к., но они более выражены.
Дифференциальный диагноз проводят с пищевым отравлением, для которого не характерны задержка стула и горизонтальные уровни, выявляемые при рентгенологическом исследовании.
Лечение спаечной Н.к. в 40—50% случаев возможно с помощью консервативных мероприятий (сифонные клизмы, паранефральные новокаиновые блокады и пр.). Неэффективность консервативного лечения в ближайшие часы служит показанием к лапароскопии или операции.
Обтурационная Н.к. вызывается копростазом, аскаридозом и опухолями. Клинически характеризуется умеренным болевым синдромом, рвотой, задержкой стула. При копростазе в сигмовидной ободочной кишке пальпируется скопление каловых масс. Опухоль чаще располагается в илеоцекальном углу. Конгломерат, образованный скоплением аскарид, меняет форму и локализацию; при этом отмечается эозинофилия. Уточнению диагноза способствуют сифонные клизмы, пальпация, проводимая под общей анестезией, и рентгеноконтрастное исследование кишечника. Лечение копростаза и глистной обтурации консервативное (клизмы, противоглистные средства). При подозрении на опухоль показана операция.
Заворот кишечника у детей является следствием нарушения ритма перистальтики и повышения внутрибрюшного давления, развивается на фоне погрешности в питании. Проявляется очень резкими схваткообразными болями, многократной рвотой, коллапсом. Основным отличием заворота от пищевого отравления является задержка стула и газов, т.к. в первые часы заворота на рентгенограмме чаши Клойбера могут отсутствовать. Лечение оперативное.
Динамическая (паралитическая) непроходимость кишечника у детей наблюдается при перитоните, дегидратации и гипоксемии. Характерно вздутие живота, отсутствие кишечных шумов, на рентгенограмме выявляются пневматоз кишечника и множественные горизонтальные уровни. Лечение включает комплекс мероприятий, направленных на восстановление гомеостаза, борьбу с инфекцией, а также непосредственно улучшающих микроциркуляцию кишки (продленная перидуральная анестезия, УВЧ на чревное сплетение и др.). При невозможности исключить механическую Н к. или при наличии перитонита показана операция.
Источник

Кишечная непроходимость у детей — это нарушение продвижения каловых масс по ЖКТ, вызванное механическими препятствиями, расстройствами иннервации или комбинацией этих факторов. Заболевание проявляется сильным болевым синдромом, неукротимой рвотой, задержкой дефекации и газов. Диагностический поиск включает физикальное обследование ребенка, применение инструментальных методов — обзорной рентгенографии брюшной полости, сонографии, лапароскопии. Лечение состоит из декомпрессии кишечника и назначения медикаментов, при неэффективности которых проводится хирургическое вмешательство.
Общие сведения
Частота встречаемости кишечной непроходимости составляет около 5 случаев на 100 тыс. населения, она примерно одинакова для детского и взрослого возраста. Пик выявления заболевания приходится на первые недели жизни младенцев в случае с врожденными формами, а приобретенные варианты болезни в основном регистрируются у детей после 3 лет. Мальчики болеют чаще, чем девочки. Проблема кишечной непроходимости до сих пор остается острой в детской хирургии. Несмотря на разнообразие методов лечения, патология часто дает осложнения. При несвоевременной помощи 5-7% случаев заканчиваются смертью.
Кишечная непроходимость у детей
Причины
Врожденная кишечная непроходимость возникает под влиянием пороков развития ЖКТ, которые нарушают пассаж каловых масс. К этой группе причин принадлежат стенозы и атрезии, сдавление кишечника извне аномальными сосудами, кольцевидной поджелудочной железой или эмбриональными тяжами брюшины. Изредка патология встречается у детей на фоне мекониального илеуса. Приобретенные формы болезни имеют множество этиологических факторов:
- Образование спаек. Спаечные процессы после перенесенных травм и операций на брюшной полости являются самой распространенной причиной нарушения пассажа кала у детей. Заболевание чаще наблюдается в раннем периоде после хирургического вмешательства (в первые 4-5 недель), но может проявляться спустя несколько месяцев.
- Глистная инвазия. Закупорка просвета кишки сплетенным клубком гельминтов характерна для аскаридоза. Глисты поселяются в кишечнике и достигают большого размера, из-за чего сначала возникают затруднения в продвижении кала и хронические запоры, которые впоследствии заканчиваются непроходимостью.
- Новообразования. Менее распространенная причина заболевания у детей, но ее нельзя исключать. Патологию вызывают доброкачественные полипы и злокачественные образования, опухоли соседних органов, которые сдавливают кишку извне. Возможно развитие кишечной непроходимости у больных с дивертикулом Меккеля.
- Неврологические нарушения. Спинальные и церебральные болезни сопровождаются изменением иннервации кишечной стенки, вследствие чего угнетается ее моторика, останавливается продвижение кала. Реже поражение периферических нервов обусловлено метаболическими расстройствами (гипокалиемией), экзогенной интоксикацией.
К предрасполагающим факторам относят нарушения питания: употребление большого объема пищи за один раз, переход с грудного на искусственное вскармливание. Они способствуют изменению кишечной моторики. Вероятность развития непроходимости повышается у детей, страдающих болезнью Гиршпрунга, врожденными особенностями строения ЖКТ — длинной брыжейкой, долихосигмой.
Патогенез
При непроходимости нарушаются функции тонкой и толстой кишки (моторная, секреторная, всасывательная), что приводит к эндогенной интоксикации и расстройствам гомеостаза. Ишемия кишечной стенки сочетается с повышением ее проницаемости для бактерий и токсинов, которые поступают в систему воротной вены и лимфатические сосуды. Кишечник становится основным источником интоксикации, усугубляя возникшие функциональные нарушения и формируя «замкнутый круг».
Классификация
В зависимости от времени появления патологию подразделяют на врожденную, обусловленную пороками развития, и приобретенную, которая проявилась у детей с другими заболеваниями органов ЖКТ. По локализации поражения бывает тонкокишечная (до 80% случаев) и толстокишечная непроходимость. По течению выделяют острую и хроническую форму. Однако более значима классификация по механизму развития, согласно которой существует 3 варианта кишечной непроходимости:
- Механическая. Формируется при закупорке кишечного просвета изнутри копролитами, клубком глистов и т.д. (обтурационная форма) либо при сдавлении кишки извне (странгуляционная).
- Динамическая. Развивается вследствие нарушения иннервации и моторики ЖКТ, при этом механические препятствия продвижению кала отсутствуют. Делится на паралитическую и спастическую формы.
- Смешанная. Самая частая разновидность кишечной непроходимости у детей — по разным данным, составляет от 30% до 83% в структуре заболеваемости. Возникает по причине кишечных инвагинаций, спаек в брюшной полости.
Симптомы
В течении кишечной непроходимости выделяют 3 главных симптома: задержка газов и стула, боли в животе, многократная рвота. Болевой синдром при механической и спастической форме заболевания отличается постоянством, неуклонно нарастает, периодически усиливается, что связано с прохождением перистальтической волны. Для паралитической непроходимости типичны постоянные тупые абдоминальные боли.
При низкой толстокишечной непроходимости у детей не отходят стул и газы, а при тонкокишечной возможна дефекация за счет опорожнения отделов ЖКТ, расположенных ниже препятствия. Если патология вызвана инвагинацией, в кале находят примеси крови, что иногда ошибочно воспринимается как дизентерия или колит другой этиологии и затрудняет диагностику.
Рвота является важный критерием: чем раньше от начала заболевания она развивается, тем выше локализация патологического процесса в кишечнике. Сначала симптом связан с перерастяжением кишечника, раздражением его нервных окончаний. Рвотные массы содержат частицы переваренной пищи и желудочный сок. Позже рвота становится неукротимой, ребенок отрыгивает скудное количество слизи и желчи.
При кишечной непроходимости пациент имеет характерный внешний вид. Он лежит, согнувшись и прижав ноги к животу либо стонет и мечется по постели во время приступа боли. Живот сильно вздут, асимметричен, при попытке к нему прикоснуться боли усиливаются. Лицо приобретает страдальческое выражение, кожа сероватого оттенка, губы пересыхают и трескаются.
Осложнения
Распространенное последствие болезни у детей — токсикоз с эксикозом, обусловленным эндогенным отравлением организма, массивными потерями жидкости со рвотой и отсутствием поступления воды в связи с отказом ребенка от питья. Состояние сопровождается расстройствами гемодинамики, гипоксическим повреждением головного мозга. Если больному вовремя не оказана медицинская помощь, кишечная непроходимость переходит в стадию полиорганных нарушений и перитонита.
Диагностика
Детский хирург получает ценную информацию при сборе анамнеза и физикальном исследовании. При перкуссии живота определяют тимпанит с металлическим оттенком, аускультативно вначале болезни выслушивают усиленную перистальтику и шум плеска. Обязательно выполняется ректальное пальцевое исследование. В диагностическом поиске информативны инструментальные методы исследования:
- Рентгенография брюшной полости. Патогномоничный симптом кишечной непроходимости — чаши Клойбера, которые представляют собой перерастянутые петли кишки, заполненные калом и газами. На рентгенограмме заметен симптом перистости (отечные складки слизистой).
- УЗИ органов брюшной полости. Исследование эффективно для диагностики воспалительных инфильтратов и опухолей, которые выступают механическим препятствием продвижению кала. Из-за выраженной пневматизации и пареза кишечника сонография не всегда показательна, в 5-10% случаев бывает гипердиагностика.
- Лапароскопия. Диагностическая визуализация состояния брюшной полости через лапароскоп с оптическим прибором — наиболее ценный метод обследования. У детей его используют в затруднительных ситуациях, когда неинвазивные способы не дают достоверной информации.
Лечение
Консервативная терапия
Ребенка с кишечной непроходимостью экстренно госпитализируют в хирургический стационар. Лечение начинают с декомпрессии желудка путем постановки тонкого зонда, что уменьшает степень интоксикации. Для стимуляции работы кишечника вводятся препараты из группы ингибиторов холинэстеразы, а через 30-40 минут ставится сифонная клизма. При схваткообразных болях показаны спазмолитики. Консервативные мероприятия эффективны в 50% случаев.
Хирургическое лечение
При безуспешности медикаментозных методов ребенку назначается ургентная операция. В ходе вмешательства производится ревизия брюшной полости, выявляется и резецируется пораженный участок кишки, разделяются спайки и раскручиваются завороты кишечника. Операция завершается наложением анастомоза для восстановления целостности ЖКТ. В послеоперационном периоде детям проводят дезинтоксикационную, инфузионную и антибактериальную терапию.
Прогноз и профилактика
Кишечная непроходимость относится к опасным состояниям, но при ранней диагностике и комплексной терапии ее удается ликвидировать. Менее благоприятный прогноз при осложнении патологии перитонитом, тяжелой степенью токсикоза и полиорганной недостаточностью. Превентивные меры включают своевременное выявление и лечение предрасполагающих заболеваний у детей, совершенствование техники абдоминальных операций, нормализацию рациона питания ребенка.
Источник
( клиника, диагностика и лечебная тактика).
Кишечная непроходимость в детском возрасте встречается у 1,5% всех больных ургентного хирургического профиля. Она представляет собой обширную группу заболеваний, связанных с полным или частичным нарушением пассажа пищевых масс по желудочно-кишечному тракту. Кишечная непроходимость у детей, как и у больных зрелого возраста, подразделяется на динамическую и механическую. В свою очередь, механическая непроходимость кишечника подразделяется на обтурационную, странгуляционную и смешанную. По уровню препятствия выделяют высокую и низкую формы кишечной непроходимости.
Этиология кишечной непроходимости у детей крайне многообразна и во многом определяется двумя факторами: возрастом и наличием в анамнезе перенесенных хирургических вмешательств. Возрастная структура причин кишечной непроходимости у детей различается значительно. Так , в периоде новорожденности (возраст от 0 до 28 суток жизни) они представлены пороками развития кишечной трубки и кишечной стенки (стеноз и атрезия кишечника, аганглиоз), врожденными аномалиями вращения и фиксации кишечника, аномально расположенными органами брюшной полости.• Интраоперационными находками хирурга при оперативном вмешательстве по поводу врожденной кишечной непроходимости у детей периода новорожденности, чаще всего обнаруживаютсястенозы и атрезии участков кишечника на различных уровнях, а так-же: мекониальный илеус, мальротация кишечника и синдром Ледда, болезнь Гирсшпрунга и ано-ректальные пороки развития.
В возрасте от 1 месяца до 1 года, к некоторым выше упомянутым причинам кишечной непроходимости у детей , следует дополнить инвагинацию кишечника, патологию желточного протока (включая дивертикул. Меккеля), спаечную кишечную непроходимость , болезнь Гирсшпрунга.У больных детей раннего возраста ( от 1 до 3 лет) наиболее частыми причинами возникновения кишечной непроходимости является: спаечная кишечная непроходимость, инвагинация кишечника, патология ротации кишечника, патология желточного протока (включая дивертикул . Меккеля)..
В дошкольном возрасте (от 3 до 7 лет) наиболее частой интраоперационной находкой причины развившейся острой кишечной непроходимости следует ожидать остро развившуюся кишечную непроходимость: спаечную и на фоне осложненных форм аппендицита и опухолей органов брюшной полости , реже- в связи с инвагинацией кишечника.
В школьном возрасте детей (7-15 лет), причинами развившейся острой кишечной непроходимости может обнаружиться: спаечная кишечная непроходимость, патология ротации кишечника, непроходимость на фоне опухолей желудочно-кишечного тракта, артерио-мезентериальная компрессия двенадцатиперстной кишки.
Кишечная непроходимость является одним из наиболее тяжелых хирургических заболеваний органов брюшной полости у детей. Это обусловлено быстротой развития декомпенсированных: электролитных, гемодинамических и местных некротических процессов; все еще трудностями и ошибками традиционной диагностики. При развившихся осложнениях кишечной непроходимости ребенка это определяет имеющийся относительно высоким процент летальности больных детей , их инвалидизацию с нарушением развития.
Патогенез кишечной непроходимости определяется локализацией и характером препятствия току кишечного содержимого. Так, при высокой кишечной непроходимости большую роль в механизме развития патологических нарушений играет обильная многократная рвота, приводящая к быстрому развитию обезвоживания, потере электролитов, нарушению кислотно-основного состояния. При низкой кишечной непроходимости решающую роль играет развитие эндотоксикоза. При любом виде кишечной непроходимости пусковым моментом в развитии системных нарушений играет стаз кишечного содержимого и растяжение стенки кишки (больше выражено при обтурации), а также расстройство кровообращения в брыжейке и мощная стимуляция нейрорегуляторных систем желудочно-кишечного тракта (более выражено при странгуляции). Снижение артериального кровообращения и стаз венозной крови приводят к нарушению питания кишечной стенки, микротромбозам, в результате чего возникает деструкция и некроз кишки с разлитым каловым перитонитом.
Нарушение секреторно-резорбтивной функции кишечника приводит к депонированию жидкости в просвете (так называемое третье пространство), росту кишечной флоры, развитию токсемии за счет продуктов жизнедеятельности бактерий и брожения содержимого кишечника. При поздней диагностике выше названные изменения приводят к развитию перитонита, эндотоксического шока и полиорганной недостаточности.
Диагностика: При решении вопроса о постановке диагноза кишечной непроходимости у ребенка необходимо четко определить ее характер (полная или частичная, функциональная или механическая, высокая или низкая ). Динамическая, или функциональная кишечная непроходимость является общей неспецифической реакцией желудочно-кишечного тракта на влияние различных патологических процессов в организме и проявляется в виде пареза всех отделов кишечной трубки (паралитическая кишечная непроходимость). Данный вид кишечной непроходимости может развиваться на фоне любого тяжелого состояния или заболевания (сепсис, пневмония, тяжелые ожоги и травмы), в послеоперационном периоде, травмах брюшной полости, длительном приеме ряда медикаментозных препаратов (антигистаминные, опиаты и наркотические анальгетики, антидепрессанты и др.).
Выше перечисленные состояния могут вызывать глубокое угнетение моторики желудочно-кишечного тракта и ,следовательно, – прекращение пассажа кишечного содержимого. Функциональная кишечная непроходимость характеризуется тяжелыми нарушениями обменных процессов, нарушением всасывания макронутриентов, гиповолемией, нарушением кислотно-основного состояния крови, усилением роста условно-патогенной микрофлоры кишечника и явлениями эндотоксикоза.
А. Обтурационная кишечная непроходимость развивается в результате перекрытия просвета желудочно-кишечного тракта изнутри или снаружи с нарушением пассажа содержимого. Брыжейка , кровоснабжающая стенку кишки, при этом остается интактной. Причинами обтурации кишечника у детей являются врожденные пороки развития или приобретенные заболевания (следствие перенесенного язвенно-некротического энтероколита, стенозы анастомозов и др.) стенозы кишечника, опухоли и опухолевидные образования стенки кишки и органов брюшной полости, сдавливающих просвет кишки снаружи, безоары, а также воспалительные инфильтраты (аппендикулярные , тазовые и др.).
Закрытие просвета кишечника ведет к нарастанию внутрикишечного давления, стазу кишечного содержимого, это вызывает нарушения локальной микроциркуляции, усиливаются процессы распада и брожения, развивается интоксикация и водно-электролитные нарушения.
Клинические проявления развиваются относительно медленно и зависят от полноты закупорки просвета. В клинике преобладает рвота застойным кишечным содержимым и вздутие живота. Стул становится скудным, а затем и вовсе прекращается по мере декомпенсации. Рвота приобретает каловый характер. Учитывая, что случаи острой закупорки просвета желудочно-кишечного тракта у детей крайне редки, клинические проявления развиваются на фоне увеличения размеров опухоли, декомпенсации стеноза по мере роста кишки и т.д., и нарастают постепенно, иногда в течение нескольких недель или даже месяцев. В симптоматике обращают на себя внимание истощение ребенка и эксикоз. При низкой форме обтурационной кишечной непроходимости заметен большой вздутый живот, развитая венозная сеть передней брюшной стенки.
Б. Странтуляционная кишечная непроходимость – характеризуется сдавлением брыжейки кишечника и, как следствие, быстрым развитием расстройств кровообращения и иннервации. Типичными примерами странгуляционной кишечной непроходимости в детском возрасте являются заворот кишечника и ущемление кишки в грыже. Нарушение питания и иннервации приводят к развитию шока, деструкции и некрозу стенки кишки, перитониту. Клинические проявления развиваются бурно, характеризуются выраженным болевым синдромом, рвота носит рефлекторный характер и на начальных этапах заболевания повторяется не часто. Характерной особенностью является также кровянистая окраска каловых масс или выделение крови со слизью вследствие пропотевания форменных элементов крови на фоне выраженного венозного стаза.
В.Смешанная кишечная непроходимость – сочетает в себе компоненты странгуляционной и обтурационной разновидностей. Примерами смешанной формы кишечной непроходимости являются инвагинация кишечника и спаечная кишечная непроходимость. Клиническая картина кишечной непроходимости складывается из характерного комплекса симптомов: рвоты, метеоризма, отсутствия стула. Выраженность данных симптомов зависит от уровня и характера кишечной непроходимости, что отражено в таблице №2
Источник
