Кишечная палочка в молочной железе
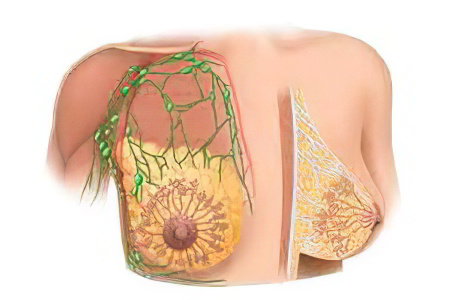
Нелактационный мастит – это воспаление молочной железы, которое развивается у женщины не в период грудного вскармливания. Чаще всего мастит манифестирует на фоне гормональной перестройки в организме: во время полового созревания или климакса. Гормональный дисбаланс способствует ухудшению работы иммунной системы, естественная защита организма ослабевает, что позволяет микробам легче проявлять свою патологическую активность.
Согласно статистике, на долю нелактационных маститов приходится около 5% от всех воспалений молочной железы. Возраст заболевших женщин широко варьируется, подобный диагноз выставляется и 15-летним подросткам, и 60-летним пожилым дамам.
Если сравнивать лактационный и нелактационный мастит, то второй имеет менее бурное течение, редко вызывает генерализированные осложнения. Однако опасность перехода болезни в хроническую форму существенно выше.
Содержание:
- Причины нелактационного мастита
- Симптомы нелактационного мастита
- Виды нелактационного мастита
- Диагностика нелактационного мастита
- Лечение нелактационного мастита
- Профилактика нелактационного мастита
Причины нелактационного мастита
Причины, которые способны привести к развитию нелактационного мастита, можно выделить следующие:
Заболевания репродуктивной системы или нарушения в работе гипоталамуса и гипофиза, что приводит к гормональному дисбалансу в организме.
Резкое снижение уровня эстрогенов в организме женщины на фоне климакса.
Период полового созревания, который сопровождается гормональным дисбалансом в организме.
Нарушения в работе иммунной системы, что способствует ослаблению защитных сил. Ослабляют иммунитет перенесенные вирусные и бактериальные инфекции, физическое перенапряжение, резкое переохлаждение, стрессы и пр.
Хронические очаги инфекции в организме. Опасность представляют такие заболевания, как кариес зубной эмали, тонзиллит, пиелонефрит, генитальные инфекции, дерматологические заболевания бактериальной природы.
Нарушения обмена веществ, например, сахарный диабет, гипотиреоз, гипертиреоз, ожирение и пр.
Травмы молочной железы. Наибольшую опасность представляет сдавливание груди.
Термическое поражение груди, например, во время прикладывания грелки.
Осложнения после перенесенных оперативных вмешательств на груди. Причем опасность представляют любые медицинские манипуляции на молочной железе, в том числе установка имплантов, удаление кист и фиброзных разрастаний.
В 90% случаев нелактационный мастит вызывает золотистый стафилококк. Иные представители бактериальной флоры провоцируют воспаление гораздо реже. Высеиваться могут эпидермальные стафилококки, протей, кишечная палочка.
Возбудитель инфекции проникает в молочную железу тремя способами:
Гематогенным путем (с током крови);
Лимфогенным путем (по лимфатическим сосудам);
Через повреждения на коже в области молочной железы или соска.
Гематогенный и лимфогенный путь инфицирования приводит к тому, что воспаление локализуется вокруг сосудов. Когда микроорганизм проникает через кожу, то наблюдается интраканаликулярное воспаление.
Сначала внутри формируется серозный экссудат, который со временем становится гнойным.
Хронический нелактационный мастит развивается на фоне недолеченного острого нелактационного мастита. Чаще всего, виноватой оказывается сама женщина, которая после наступления улучшения прекращает терапию, либо вовсе не обращается за врачебной помощью, занимаясь самолечением.
Симптомы нелактационного мастита

Клиническая картина нелактационного мастита не такая яркая, как при воспалении молочной железы во время кормления грудью. Это зачастую затрудняет самодиагностику и препятствует своевременному началу лечения. Поэтом, если женщина знает симптомы нелактационного мастита, она сможет вовремя обратиться за врачебной помощью.
Симптомы начальной стадии нелактационного мастита (негнойная серозная форма):
Появление слабых болей в молочной железе.
Нормальная температура тела, либо ее повышение до субфебрильных отметок.
Появление уплотнения в молочной железе. Чаще всего оно располагается в околососковой области.
Возможно незначительное покраснение кожи в области воспаления.
Симптомы инфильтративной стадии нелактационного мастита:
Температура тела повышается и может достигать отметки в 38,5 °C.
Появляются признаки интоксикации организма.
Боли в груди становятся более интенсивными, приобретают тянущий характер.
Хорошо пальпируется уплотнение, которое при прикосновении отдает болью.
Кожа над уплотнением краснеет, грудь может отекать. Иногда молочная железа становится горячей на ощупь.
Грудь становится больше в размерах.
Симптомы гнойной стадии мастита:
Температура тела увеличивается до высоких отметок. Она может достигать лихорадочных значений в 39-40 °C.
Признаки интоксикации имеют выраженный характер. Женщина испытывает общую слабость, ее беспокоит головная боль, присоединяется озноб, может возникнуть тошнота и рвота, аппетит пропадает.
Боль в груди усиливается, имеет пульсирующий характер.
Отек кожи становится выраженным, поверхность груди приобретает ярко-красный цвет.
Подмышечные лимфатические узлы увеличиваются в размерах и болят.
Симптомы хронического мастита:
Заболевание часто рецидивирует, может возникать 3-4 раза в год.
Молочная железа будет деформироваться, не исключено втяжение кожи в зоне поражения.
На поверхности груди могут образовываться гнойные свищи.
Гной во время обострения заболевания может выделяться из сосков.
Виды нелактационного мастита
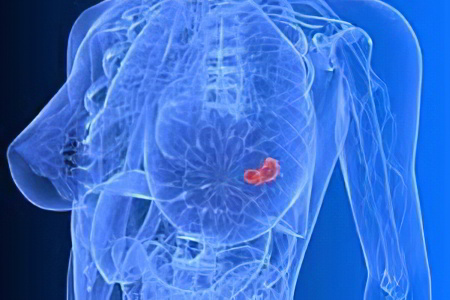
Выделяют следующие виды нелактационного мастита, каждый из которых имеет характерную симптоматику:
Абсцедирующий мастит. В молочной железе формируется один или несколько мелких абсцессов, которые заполнены гноем.
Инфильтративно-абсцедирующий мастит. Течение заболевания более тяжелое. Абсцессы формируются в инфильтрате, имеют различную величину и форму.
Флегмонозный мастит. Молочная железа сильно отекает, на ней появляется втянутый участок. Кожа местами становится красного цвета, а местами синюшного оттенка. Возможно втягивание соска. Площадь поражения груди довольно обширна.
Гангренозный мастит. Сильно страдают ткани молочной железы и кровеносные сосуды. Процесс сопровождается активным образованием тромбов. Невозможность нормального кровоснабжения груди приводит к формированию участков некроза. На поверхности появляются зоны отмершей ткани, пузыри, заполненные сукровицей. В патологический процесс вовлекается вся молочная железа. Состояние пациентки очень тяжелое, не исключена спутанность сознания, снижение артериального давления. На фоне сформировавшейся гангрены возрастает риск септического заражения крови. Это несет прямую угрозу не только здоровью, но и жизни женщины.
Диагностика нелактационного мастита

При подозрении на воспаление молочной железы следует обращаться либо к маммологу, либо к гинекологу. Врач выслушает жалобы пациентки и проведет осмотр груди.
Для подтверждения диагноза потребуется прохождение следующих исследований:
Сдача общего анализа крови. На воспаление будет указывать ускорение СОЭ, повышение уровня лейкоцитов.
Сдача общего анализа мочи.
Если имеется гнойное воспаление, то выполняют пункцию и отправляют собранный материал на бактериологическое исследование.
УЗИ молочной железы.
Хроническое течение заболевания зачастую требует прохождения маммографии, что позволяет уточнить диагноз. Качественная диагностика нелактационного мастита – это обязательное условие, так как имеется риск упущения такого заболевания, как рак молочной железы.
Лечение нелактационного мастита

При своевременном обращении к доктору лечение нелактационного мастита не составляет трудностей. Важно начать реализовывать терапевтические мероприятия уже на 3-4 день от манифестации заболевания. Если воспаление переходит в гнойную форму, то зачастую приходится прибегать к операции.
Если заболевание диагностировано на ранней стадии, то врач назначает противовоспалительные препараты, наложение полуспиртовых компрессов, мази Вишневского или Ихтиоловой мази.
Когда у женщины уже сформировался инфильтрат, то без приема антибиотиков не обойтись. Назначают препараты широкого спектра действия: Амоксициллин, Амоксиклав, Цефалексин, Цефуроксим и пр. Когда бактериальная флора к ним устойчива, то возможно использование Ципрофлоксацина (группа фторхинолоны) или Гентамицина (группа аминогликозиды). Если в груди нет гноя, то возможен пероральный прием препаратов. При деструктивной форме мастита антибиотики вводят либо внутримышечно, либо внутривенно.
Чтобы помочь организму быстрее справиться с инфекцией и предупредить развитие осложнений, необходимо соблюдение следующих пунктов:
Назначение пробиотиков (Линекс, Хилак Форте, Бифиформ и пр.).
Назначение противогрибковых препаратов (Флуконазол, Кандид и пр.).
Назначение антигистаминных препаратов (Тавегил, Зодак, Лоратадин и пр.).
Назначение дезинтоксикационных растворов (Гемодез, Реополиглюкин и пр.).
Назначение иммуностимуляторов (Глобулины, Абсорбированный анатоксин).
Для повышения сопротивляемости организма назначают витамины группы В, аскорбиновую кислоту.
Если состояние женщины улучшается, то спустя сутки от начала лечения можно проводить физиологические процедуры, например, УВЧ-терапию. Это способствует скорейшему рассасыванию инфильтрата и восстановлению тканей молочной железы.
Пораженной груди необходимо обеспечить максимальный покой. Следует отказаться от ношения тугого лифчика или пережимающей повязки. Грудь должна поддерживаться, но не должна быть сдавлена.
Когда консервативное лечение не приносит желаемого эффекта, необходимо хирургическое вмешательство. Гнойную полость вскрывают, очищают ткани от патологического содержимого, санируют рану, удаляют имеющиеся некротизированные участки и устанавливают дренаж. Капельное промывание раны осуществляется на протяжении 5-12 дней, что позволяет минимизировать риски рецидива заболевания. Операция проводится под общим наркозом. Чтобы вернуть груди прежнюю форму, в дальнейшем возможно установление импланта.
После проведенного хирургического вмешательства реализуют лекарственную терапию. Она позволяет быстрее вывести токсины из организма пациентки. Антибиотики назначают в обязательном порядке. Их вводят либо внутривенно, либо внутримышечно. Препаратами выбора в данном случае являются цефалоспорины первого или второго поколения.
Профилактика нелактационного мастита

Нелактационный мастит – заболевание не слишком распространенное среди женского населения.
Тем не менее, периодически оно диагностируется, поэтому нелишним будет ознакомиться с основными рекомендациями, направленными на недопущение его развития:
Заболевания репродуктивной сферы должны быть вовремя пролечены. При любых проблемах с гормональным фоном следует обращаться к специалисту.
Во время менопаузы и после ее наступления женщина обязательно должна обследоваться у гинеколога.
Очаги хронической инфекции должны быть качественно санированы.
К молочной железе следует относиться бережно, стараясь ограждать ее от различного рода травм.
Бюстгальтер следует выбирать по размеру. Лучше всего отдавать предпочтение белью из натуральных материалов.
Важно следить за чистотой груди, ежедневно омывая ее теплой водой с использованием мыла.
Поддерживать состояние иммунной системы на должном уровне позволяет ведение здорового образа жизни, правильное питание, достаточный отдых.
Следует помнить, что любое заболевание легче вылечить на ранних стадиях. Это утверждение вполне правомерно для нелактационного мастита.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Образование:
Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Наши авторы
Источник
Преимущество грудного вскармливания заключается в стерильности секрета. Однако врачи доказали, что при снижении иммунитета матери патогенные микроорганизмы могут проникать в молоко, что ставит под сомнение целесообразность ГВ. Определить качество питательной жидкости возможно при помощи анализа на стерильность, по результатам которого определяется подходящее для женщины и малыша лечение.

Причины попадания бактерий в грудном молоке
Болезнетворные агенты проникают в молоко не сразу: вначале они поражают млечные протоки, а оттуда распространяются организму кормящей женщины. Предрасполагающий к инфицированию питательной жидкости фактор – наличие трещин и микроповреждений на поверхности соска и ареолы. Стать причиной инфицирования груди может:
- неправильный захват соска ребенком, когда в рот малыша попадает только сосок;
- длительное время кормления (более 30-35 минут);
- ношение тесного нижнего белья;
- отсутствие использования увлажняющих кремов после прикладывания малыша к молочным железам.
Бактерии, попадающие в грудное молоко, представляют угрозу и для кормящей мамы, и для малыша. У женщины развивается мастит, который лечится только антибактериальными средствами или посредством хирургического вмешательства ( если млечные протоки забиты гнойными массами). Патогенная флора, попавшая в организм ребенка вместе с секретом, провоцирует проблемы с пищеварением и поражает дыхательные пути.
Совет! В первые недели после рождения малыша педиатры и специалисты по ГВ рекомендуют женщинам использовать силиконовые накладки на молочные железы, которые предупреждают образование трещин на сосках.
Безобидные бактерии

В материнском молоке могут размножаться и патогенные, и безобидные микроорганизмы: энтерококки или эпидермальный стафилококк. Они обитают на поверхности человеческого тела и в воздухе.
Энтерококки
Бактерии попадают в грудное молоко во время сцеживания или сосания ребенком груди. Размножаться большими колониями и вызывать воспалительный процесс энтерококки могут при обострении хронических заболеваний, снижении иммунитета у кормящей матери, в послеоперационном периоде.
К другим причинам попадания бактерий в материнский секрет относят:
- несоблюдение правил личной гигиены;
- заражение гриппом или ангиной;
В состав питательной жидкости входят антитела, которые нейтрализуют энтерококки и предупреждают развитие заболеваний у ребенка. Энтерококки в секрете кормящей женщины – не причина для отказа от ЕВ. Женщина может кормить ребенка грудью, даже если у нее возникли проблемы с самочувствием.
Эпидермальный стафилококк
Бактерия обитает на коже человека и является составляющей ее микрофлоры. Не все бактерии оказывают негативное влияние на организм человека. Эпидермальный стафилококк участвует в поддержании баланса кожи и защищает ее от вредоносных агентов.
Бактерия может попасть в грудное молоко при повреждении кожи на сосках или несоблюдении матерью правил личной гигиены. При обнаружении эпидермального стафилококка в грудном молоке женщине и ребенку не требуется специфического лечения.
Болезнетворные

Болезнетворные бактерии в грудном молоке
Болезнетворные агенты, попадая в грудное молоко, провоцируют нарушение пищеварения у младенцев, которое проявляется обильными срыгиваниями, разжижением каловых масс, рвотой. У малыша несколько дней может держаться температура или возникать спазматические боли в животе. При несвоевременном лечении, патогенные бактерии приводят к поражению кожных покровов грудничка и отечности глаз.
Золотистый стафилококк
Бактерия считается опасной для младенцев. Для человеческого организма угрозу представляют продукты жизнедеятельности микроба. Токсины разрушают внутренние оболочки клеток и провоцируют ряд заболеваний у кормящей матери и ребенка.
Первые признаки того, что в секрете находится стафилококк:
- трещины на ареолах и сосках молочных желез;
- воспаление мягких тканей груди;
- боли в грудной клетке;
- выделение гнойной жидкости из сосков;
- недомогание и быстрая утомляемость кормящей мамы.
При появлении перечисленных признаков женщине следует обратиться к мамологу и сдать анализы секрета на стерильность. Схему лечения инфекции определяет врач, так как бактерия устойчива ко многим антибиотикам и местным антисептическим лекарствам (спирту, перекиси водорода).
Золотистый стафилококк в грудном молоке не всегда провоцирует заболевания у ребенка. Если у малыша нормально функционирует иммунная система, то микрофлора его кишечника самостоятельно справится с возбудителем.
Гемолизирующая кишечная палочка
Микроб передается от одного человека другому фекально-оральным способом. Малыш инфицируется кишечной палочкой в стенах родильного отделения или во время ГВ. Основная причина заражения – ослабление иммунных сил у малыша.
Признаки того, что в секрете мамы имеется гемолизирующая кишечная палочка:
- беспокойство малыша и плохой сон;
- появление колик у грудничка, носящих приступообразный характер;
- активное срыгивание ребенка после приема пищи;
- появление синдрома мальабсорбции, связанного с нарушением всасываемости тонким кишечником питательных веществ;
- нарушение стула у младенца: кал приобретает жидкую консистенцию и сопровождается гнилостным запахом;
- сильная потеря крохи в весе.
Гемолитическая кишечная палочка в грудном молоке опасна тем, что спровоцирует обезвоживание. Состояние сопровождается слабостью, сонливостью и редкими мочеиспусканиями у малыша.
Бактерия не должна присутствовать в секрете, продуцируемом молочными железами. Борьба с патологией основана на соблюдении диеты кормящей материю, приеме медикаментозных средств ребенком (регидратационных растворов, пробиотиков). Антибиотики для лечения кишечной палочки назначаются в тяжелых случаях.
Клебсиелла

Клебсиеллу относят к группе условно-патогенных возбудителей. Микроорганизм опасен тем, что трудно поддается лечению, так как имеет устойчивость ко многим видам антибиотиков.
При попадании в организм ребенка клебсиелла поражает тонкий кишечник, что приводит к проблемам с пищеварением и пневмонии. Заражение клебсиеллой по симптоматике напоминает острую кишечную инфекцию, проявляющуюся вздутием живота, метеоризмом, лихорадочным состоянием, повышением температуры (до 39 -40 градусов), жидким стулом с вкраплениями слизи.
Диагностика патологии затрудняется тем, что по признакам проявления она схожа и с дисбактериозом. Инфицирование ребенка клебсиеллами в тяжелых случаях приводит к обезвоживанию организма. Выраженность симптоматической картины заболевания зависит от иммунитета грудничка. При его нормальном функционировании инфицирование клебсиеллами проявляется слабо.
Обнаружение клебсиеллы в грудном молоке – повод для срочного обращения к педиатру и инфекционисту. При отсутствии лечении микроорганизм может привести к осложнениям у ребенка: токсическому гепатиту, менингиту, сепсису.
Грибы Кандида
При активном размножении грибов Кандида в грудном молоке развивается молочница. Candida – представитель нормальной микрофлоры слизистых оболочек и кожных покровов. Он представляет угрозу только при ослаблении иммунитета у кормящей женщины.
Молочница у мамы и ребенка развивается только при наличии благоприятных условий:
- стрессовых ситуаций;
- несоблюдения правил личной гигиены;
- бесконтрольного приема антибиотиков;
- частого применения гормональных препаратов;
- нарушения гормонального фона;
- обострения хронических заболеваний.
Грибки Кандида в грудном молоке проявляются ярко выраженной симптоматикой. Кормящая мама отмечает у себя: намокание кожи на ареолах; зуд и раздражение груди, проявляющиеся с различной интенсивностью; образование чешуек и пузырчатой сыпи на сосках. Во время ГВ кормящая мама ощущает дискомфорт и жжение внутри млечных протоков. Боль наблюдается постоянно или проявляются только в момент соприкосновения с одеждой или водой (во время гигиенических процедур).
Параллельно кандидоз развивается и у новорожденного. Молочница у них чаще появляется образованием белой пленки на языке и слизистых оболочках рта, гениталиях.
Анализ и диагностика
Секрет на анализ кормящая женщина может сдать самостоятельно или по рекомендации врача. В последнем случае маме выдается направление в лабораторию. Исследование грудного молока выполняют в крупных медицинских клиниках или на базе перинатальных центров.
Исследование назначают при появлении:
- гнойных примесей из сосков;
- мастита у кормящей мамы;
- гнойников на теле и молочных железах женщины;
- слизи в кале у ребенка;
- длительного дисбактериоза у малыша, проявляющийся коликами, срыгиванием и чрезмерным газообразованием.
Анализ грудного молока позволяет выявить, какая именно бактерия в нем присутствует. Современные лаборатории не только выявляют возбудителей в секрете, но и дополняют результаты списком действующих антибиотиков, относительно бактерии.
Исследование молока на стерильность включает в себя не только определение чувствительности патогенных микроорганизмов к антибиотикам, но и к бактериофагам. Последний тип препаратов представляет собой полезные вирусные частицы, способные уничтожить бактериальную клетку.
Подготовка к анализу
Чтобы результаты обследования дали информативные результаты, нужно предварительно подготовить молочные железы. Ошибки, совершенные во время сбора биологической жидкости, могут негативно отразиться на достоверности информации.
Для уточнения правил подготовки к анализу грудного молока на стерильность необходимо предварительно обратиться в клинику или лабораторию.
Стандартный алгоритм подготовки к анализу включает в себя:
- Приобретение емкости для сбора секрета. Стерильные баночки покупают в аптеке. Врачи не запрещают использовать емкость из под детского питания для хранения молока. Но в последнем случае банку нужно будет предварительно простерилизовать.
- Подпись баночек (если секрет сцеживался с разных молочных желез).
- Мытье рук и молочных желез перед сцеживанием. После гигиенических процедур груди лучше протирать сухими салфетками, а не полотенцем. Это позволит предупредить появление микротрещин на сосках.
- Обработка ореолы 70% спиртом. Процедура не позволит попасть бактериям, находящимся на поверхности кожи, в грудное молоко.
- Сцеживание 10 мл первой жидкости из каждой груди без сбора в контейнер. Данная порция секрета не подходит для анализа на стерильность.
- Сбор последующих 10 мл биологической жидкости в подготовленную емкость.
- Плотное закрытие баночек крышкой.
Важный факт! После сбора грудное молоко должно быть отдано в лабораторию в течение 2 часов. В противном случае результата бактериологического анализа будут недостоверными.
Результатов исследования молодой маме придется ждать около 5-7 дней. Длительный срок подготовки результатов связан с тем, что колонии бактерий высеиваются в специальной флоре только через 5 дней. По истечении указанного срок лаборант сможет определить вид возбудителя и его концентрацию в грудном молоке.
Женщина может получить 1 из 3 возможных результатов:
- В биологической жидкости не выявлено патогенной флоры. В этом случае секрет считается стерильным и пригодным для дальнейшего вскармливания младенца.
- В пробах молока выявлено незначительное количество условно-патогенной флоры. Такое молоко не представляет угрозы для ребенка и может быть использовано для его дальнейшего кормления.
- В биологическом материале обнаружено большое количество болезнетворных бактерий (более 250 колоний на 1 мл молока). Возможность продолжения лактации в данном случае определяется врачом.
Опасность для ребенка
Серьезным заболеваниям при потреблении инфицированного грудного молока подвержены дети со сниженным иммунитетом. У таких малышей после приема пищи наблюдается стул водянистой консистенции, отечность век и поражение кожных покровов с образованием на них мутных пузырьков. К тяжелым последствиям инфицирования относят пневмонию и сепсис.
Среди других осложнений после приема зараженного материнского молока у детей можно отнести:
- гайморит;
- гнойную ангину;
- отит;
- плеврит
Подобные заболевания требуют немедленного медикаментозного лечения с предварительной диагностикой. Самолечение особенно опасно при стафилококковой инфекции. Возбудитель устойчив к традиционным антибиотикам и антисептическим средств и при длительном пребывании в организме провоцирует хронические нарушения.
Можно ли продолжать кормление?
Врачи не дают однозначного ответа на вопрос кормящих мам: можно ли давать ребенку инфицированное молоко. Все зависит от функционирования иммунной системы женщины и младенца, а также от их индивидуальных особенностей.
Если после кормления у ребенка не наблюдается признаков нарушения пищеварения, то специфического лечения обычно не назначают, а лактация продолжают в привычном режиме. Состояние грудничка – самый важный ориентир при определении возможности его дальнейшего ГВ.
Совет! В пробах молока в редких случаях диагностируется высокая концентрация болезнетворных возбудителей. Для малыша такая еда по-прежнему остается лучшей. Заменить материнское молоко не могут дорогие адаптированные смеси. ГВ дает ребенку в будущем выработать иммунитет ко многим видам заболеваний.
Специалисты по естественному вскармливанию не рекомендуют сворачивать лактацию даже в случае его инфицирования бактериями и грибками. Секрет также не рекомендуется кипятить, потому что при термической обработке в нем уничтожаются питательные вещества.
Сворачивать ГВ необходимо при обнаружений гнойного мастита у женщины. В таком случае питательная жидкость принесет малышу больше вреда, чем пользы.
Способы лечения
Существует несколько методик борьбы с патогенными микроорганизмами в грудном молоке. Они направлены на борьбу с возбудителем и устранение симптоматики нарушений, проявляющихся у матери и ребенка из-за инфицирования организма.
Медикаментозная терапия
Если в секрете были найдены бактерии, то необходима обязательная антисептическая обработка молочных желез. Она включает в себя использование препаратов местного действия – Хлорофиллипта, перекиси водорода. Первое средство кормящая мама может принимать внутрь, предварительно разведя его с водой. Дополнительно кормящей маме могут быть приписаны антибиотики, при приеме которых на время сворачивают ГВ. Медикаментозные средства также назначают для устранения факторов, спровоцировавших снижение иммунитета и заражение молока инфекцией: гормональные препараты, витаминные комплексы, лекарства повышающие сопротивляемость защитных сил организма.
Если ГВ во время терапии не прекращено, то маме рекомендуется использовать силиконовые накладки на соски. Они уменьшают болевые ощущения во время кормления ребенка и уменьшают риск его заражения.
Если у малыша при потреблении зараженного секрета возникают проблемы с пищеварением, то ему приписывают бактериофаги и пробиотики, нормализующие микрофлору кишечника. Антибиотику ребенку назначают только в крайних случаях, например, при выявлении у него кишечной палочки, которая сопровождается признаками тяжелой интоксикации организма и обезвоживанием.
Справиться с кишечной инфекцией у детей позволяют сорбенты (Смекта, Энтеросгель, Полисорб) и регидратационные растворы (Регидрон), восстанавливающие водно-солевой баланс. При составлении схемы терапии врач учитывает самочувствие малыша и результаты ранее проведенных диагностических процедур.
Медикаментозное лечение молочницы требует иного подхода. Борьбу с возбудителем проводят с помощью противомикозных средств. Подходящие препараты для кормящих матерей должен подбирать врач. Активные вещества некоторых противогрибковых средств имеют способность проникать в грудное молоко и оказывать негативное влияние на младенца. Обычно во время ГВ пациентам рекомендуются свечи или мази, реже лекарства в таблетированной форме.
Диета
Соблюдение правильно питания ускоряет выздоровление после инфицирования. На время терапии кормящим мама не стоит делать жестких ограничений в питании. Главное убрать из рациона продукты, которые провоцируют размножение болезнетворных бактерий и грибков: фаст-фуды, консервацию и т.д.
К списку нерекомендуемых при патологии продуктов также относят:
- сахар и его заменители;
- сладкие фрукты;
- картофель;
- газировку;
- хлебобулочные изделия;
- алкогольные напитки;
- квас;
- копчености;
- приправы;
- рис.
Некоторые продукты нужно есть в увеличенных количествах при попадании инфекции в грудное молоко:
- ягоды (при условии, что у ребенка нет аллергии на них);
- морковь;
- сливу;
- натуральные йогурты без подсластителей;
- различные виды капусты;
- орехи;
- цитрусовые;
- оливковое масло;
- травяные чаи;
- гречку;
- кисломолочные изделия с пробиотиками.
Во время заболевания кормящей маме стоит придерживаться питьевого режима. В день рекомендуется потреблять около 1,5 литров чистой негазированной жидкости, без учета других напитков (компотов, чаев, соков).
Дополнительные методы
Вспомогательные способы терапии направлены на облегчение симптомов проблем с пищеварением у ребенка. Для этого выполняют ряд правил:
- Перед кормлением младенца укладывают на живот на 5-7 минут
- Внимательно смотрят, чтобы малыш во время сосания захватывал не только сосок, но и ареолу;
- Держат ребенка в вертикальном положении максимально возможное время по окончании приема пищи.
- С малышом выполняют упражнение «велосипед» и подтягивания колен к животу.
- Через 1-2 часа после кормления ребенка поглаживают по животу для отхождения газов.
- На живот младенцу укладывают теплую пеленку.
Профилактика инфицирования
Профилактика заражения материнского молока бактериальными и грибковыми возбудителями включает в себя:
- Укрепление иммунитета с помощью витаминов и минеральных комплексов.
- Тщательную гигиену рук и молочных желез перед каждой процедурой вскармливания.
- Ежедневную смену нижнего белья.
- Регулярную промывку и сушку приспособлений, используемых в помощь кормящей маме: молокоотсосов, накладок.
- Своевременную обработку трещин на сосках регенерирующими и противомикробными мазями.
- Ограничение употребления сладостей и мучных блюд.
Болезнетворные бактерии в грудном молоке – скорее редкость, чем норма. Выявить возбудителей в секрете можно с помощью анализа на стерильность. Невысокая концентрация грибков и бактерий в питательной жидкости – не повод для прекращения лактации. Вместе с молоком малыш получит необходимые антитела против опасных возбудителей. Грудное вскармливание прекращают только в том случае, если у малыша проявляются ярко выраженные признаки нарушения пищеварения и обезвоживания организма.
Источник
