Кишечная палочка вызывает менингит
Менингит, вызванный кишечной палочкой. Лечение гнойных менингитовЭто одна из наиболее частых форм гнойных менингитов, наблюдаемых в последние годы у новорожденных детей. Менингит обычно носит вторичный характер. Развивается на фоне кишечной инфекции или сепсиса. Заражение кишечной палочкой возможно во внутриутробный период. Заболевание почек и мочевыводящих путей у беременных в 60—70% случаев вызывается грамотрицательными возбудителями, в том числе кишечной палочкой. При восходящем распространении инфекции кишечная палочка попадает в амниотпческую жидкость, которая является хорошей питательной средой. Инфицирование околоплодных вод приводит к развитию хориоиамнионитов. В этом случае бактерии попадают к плоду через сосуды плаценты и пуповины. Возможны также заглатывание и аспирация околоплодных вод. Состояние детей обычно тяжелое уже в первые дни после рождения. Они вялые, заторможенные, отказываются от груди. Наблюдаются срыгивания, рвота, частый, жидкий стул. Быстро нарастают признаки эксикоза. Кожные покровы бледные, с сероватым оттенком, сухие; большой родничок запавший. Дыхание стонущее, частое, поверхностное. Дети теряют в массе. Резко снижен тургор тканей. Развивается гипотрофия. Наблюдаются локальные или генерализованные клонико-тонические судороги. Специфические менингеальные симптомы отсутствуют. Течение менингита тяжелое, часто с летальным исходом. Диагноз таких форм менингита у новорожденных представляет трудности, поскольку подобная клиническая симптоматика может быть расценена как проявление кишечной инфекции, сепсиса или внутричерепной родовой травмы. Тяжелое состояние новорожденных с указанием на возможность септического процесса является показанием для люмбальной пункции. Спинномозговая жидкость вытекает редкими каплями, гнойная; иногда ее даже не удается получить из-за низкого давления. Содержание белка высокое (7—33 г/л), нейтрофильный цитоз. Возбудитель может быть выделен из крови и ликвора. Течение гнойных менингитов. При своевременной и рациональной терапии на 3—4-й день болезни состояние больных значительно улучшается. Санация ликвора происходит на 8—15-й день болезни. При благоприятном течении через 2 нед после окончания курса лечения детей выписывают из стационара под наблюдение районного невропатолога. В этих случаях обычно отмечаются негрубо выраженные остаточные явления в виде повышенной истощаемости и возбудимости нервной системы, нарушения концентрации внимания, легких очаговых симптомов, гипертензионно-гидроцефального синдрома. При позднем диагнозе и неправильно проводимой терапии возможно затяжное течение.
Оно может быть связано и с характером возбудителя. При менингитах, вызванных стафилококком, кишечной палочкой, длительное течение заболевания обусловлено склонностью к абсцедированию и наличием гнойного очага в организме. При затяжном течении в оболочках преобладает продуктивный процесс, который приводит в дальнейшем к нарушению секреции, реабсорбции и циркуляции ликвора и развитию гидроцефалии. Гидроцефалия наиболее часто наблюдается после менингитов у новорожденных и грудных детей. Одним из осложнений менингита является эпендиматит. Он чаще всего возникает при поздно начатой терапии. У больного на фоне улучшения состояния появляются тонические судороги, повышается мышечный тонус в экстензорных группах мышц, развивается поза децеребрационной ригидности. Дети теряют сознание. Прогрессирует гидроцефалия. Течение эпендиматитов неблагоприятное. К другим осложнениям гнойного менингита, наблюдаемым у детей раннего возраста, относят абсцесс мозга, тромбоз латерального синуса, субдуральный выпот, локальные некрозы тканей в местах сливной геморрагической сыпи, вторичные инфекции дыхательных и мочевыводящих путей, образование множественных пристеночных бактериальных тромбов (рассеянная внутрисосудистая коагуляция). У 20% детей, перенесших гнойный менингит, в дальнейшем имеются признаки очагового поражения нервной системы: эпилептиформные судороги, поражение III, VI, VII, VIII пар черепномозговых нервов, пирамидная недостаточность, вегетативно-обменные расстройства и др. Лечение гнойных менингитов должно быть начато как можно раньше. От этого зависят исход заболевания и характер остаточных явлений. Антибактериальную терапию следует назначать до получения результатов исследования ликвора, при малейшем подозрении на менингит. Ургентную антибактериальную терапию (до выделения возбудителя) начинают с назначения пенициллина, так как 90% гнойных менингитов вызывается кокками, высокочувствительными к пенициллину. Пенициллин назначают в больших дозах — 200 000—500 000 ЕД на 1 кг массы тела в сутки, в тяжелых случаях — 1 000 000 ЕД на 1 кг массы тела. Инъекции детям первых месяцев жизни делают каждые 2—3 ч, после 1 года — каждые 4 ч. После установления характера возбудителя назначают антибиотики, к которым он наиболее чувствителен. При менингококковом менингите продолжают лечение пенициллином либо назначают полусинтетические пенициллины. Из них наиболее эффективен ампициллин. Детям до 2 мес его назначают в дозе 100—150 мг на 1 кг массы в сутки внутримышечно или внутривенно, старше 2 мес — 150—200 мг на 1 кг в сутки. Инъекции Делают с интервалом в 6 ч. Оксациллин и метициллин назначают из расчета 200—300 мг/кг в сутки внутримышечно каждые 4 ч. Полусинтетические пенициллины назначают больным с повышенной чувствительностью к пенициллину. Они эффективны также при стафилококковом менингите, особенно метициллин. При стафилококковом менингите рекомендуется определить чувствительность возбудителя к антибиотикам. До получения этих данных целесообразно комбинировать 2 или 3 антибиотика (пенициллин — левомицетин, пенициллин — полусинтетические пенициллины). Если менингит вызван пневмококком, то назначают большие дозы пенициллина — до 1 000 000 ЕД/кг в сутки. Можно применить также сигмамицин — 50 000—100 000 ЕД/кг в сутки внутривенно через 12 ч или внутримышечно через 6 ч. Эффективно также применение гентамицина — 6—8 мг/кг в сутки внутримышечно через 8 ч. При менингите, вызванном кишечной палочкой, назначают гентамицин или ампициллин в вышеуказанных дозах. Для профилактики кандидамикоза рекомендуется нистатин по 100 000 ЕД 3—4 раза в день. Длительность лечения антибиотиками новорожденных и грудных детей составляет минимум 3 нед, более старших детей следует лечить до тех пор, пока не нормализовалась температура, и еще 5 дней. Контролем за лечением могут служить показатели спинномозговой жидкости: отсутствие возбудителя, цитоз — менее 30 клеток, нормализация концентрации глюкозы и уровня белка. Контрольную пункцию делают через 3—4 дня от начала лечения. Если тенденция к санации ликвора отсутствует, антибиотик следует заменить. Курс лечения при менингококковом менингите в среднем составляет 6—8 дней, при менингитах другой этиологии — от 8 до 12 дней. Дозу антибиотиков в процессе лечения недопустимо снижать, так как по мере лечения проходимость гематоэнцефалического барьера для антибиотиков уменьшается. В редких случаях, когда указанное выше лечение не дает желаемого эффекта, можно прибегнуть к введению антибиотиков под оболочки мозга или в желудочки. Чаще всего к этой мере приходится прибегать при менингите у новорожденных, вызванном грамотрицательными микроорганизмами. Наряду с антибиотиками необходимо проводить симптоматическую и десенсибилизующую терапию, а также мероприятия, направленные на стабилизацию кровообращения и нормализацию электролитного баланса, борьбу с отеком мозга, лечение дыхательных нарушений, нормализацию кислотно-щелочного равновесия. При наличии судорог назначают противосудорожную терапию, при гипертермии — различные виды охлаждения (обтирание спиртом, клизма из холодной воды, литические смеси), жаропонижающие средства. При молниеносной форме менингита с развитием шокового состояния показано применение кортикостероидов: гидрокортизон (5—30 мг/кг), преднизолон (1—5 мг/кг) в зависимости от степени коллапса. Инфекционные осложнения (абсцесс мозга, субдуральный выпот) требуют специфической антибактериальной терапии и хирургического лечения. При рассеянной внутрисосудистой коагуляции проводят коррекцию коагулограммы путем возмещения расхода факторов свертываемости. – Также рекомендуем “Серозные менингиты. Клиника серозных менингитов” Оглавление темы “Менингиты и энцефалиты у детей”: |
Источник
Менингиты, вызываемые кишечными бактериями, занимают второе место по распространенности и частоте среди детей раннего возраста и новорожденных. Начало заболевания характеризуется более острым и тяжелым течением, чем при менингитах стафилококковой этиологии. Часто заболевание возникает уже вскоре после рождения ребенка, и возбудитель, который способен вызвать не только желудочно-кишечную инфекцию, но также отит, пневмонию и менингит, может быть выделен со слизистой носа, полости рта, из испражнений, крови и спинномозговой жидкости.
Клинически заболевание может выявиться неожиданным уменьшением массы тела, отказом ребенка от груди, появлением частого стула и быстрым обезвоживанием при нормальной температуре или небольшом ее повышении. В других случаях заболевание дебютирует катаральными явлениями со стороны верхних дыхательных путей, повышением температуры до 38—39 °С, что нередко дает повод к ошибочному диагнозу ОРИ. Иногда отмечаются пневмония, гнойный отит. В обоих вариантах начала заболевания обращают на себя внимание вялость ребенка, сменяющаяся периодическим беспокойством, тремор конечностей, тоническое их напряжение, подергивание мимической мускулатуры, генерализованные судороги. На 4—6-й день появляются черепномозговые симптомы в виде нарушения функции глазодвигательных нервов с появлением косоглазия и др.
Менингеальные симптомы, наблюдаемые на 2—3-м году жизни, у новорожденных, как правило, отсутствуют. Большой родничок становится несколько напряженным, однако его выбухание отмечается далеко не всегда. Нередко отмечается симптом Лесажа. В первые дни заболевания возможны повторные срыгивания, рвота. Бледность кожных покровов, иногда серо-землистый их оттенок, в отдельных случаях — явления склеремы и петехий на коже, цианоз вокруг губ, стонущее дыхание, тахикардия, приглушение сердечных тонов при отсутствии физикальных изменений в легких указывают на тяжесть заболевания, развитие токсикоза. Наряду с этим обращают внимание заостряющиеся черты лица, болезненный взгляд. С нарастанием тяжести блеск глаз тускнеет. В связи с развитием эксикоза западает большой родничок.
Вздутие живота, усиленная перистальтика кишечника, отхождение гнилостных газов и, наконец, характерный стул: вначале жидкий, зеленый, без слизи, в дальнейшем оранжевый — дополняют картину, указывая на возможную связь гнойного менингита с желудочно-кишечной инфекцией.
Прогноз. Последствия при гнойных менингитах, вызванных бактериями кишечной группы, отмечаются в 50—70 %. Они могут проявляться в виде гидроцефалии, задержки психического и физического развития, эпилепсии, гемипареза, косоглазия. У новорожденных детей данный вид менингита нередко вызывает летальный исход.
Диагноз основывается на данных анамнеза, указывающих на характер и особенности развития основного заболевания. Решающее значение в диагнозе имеет люмбальная функция, которую важно сделать при малейшем подозрении на менингит. При этом обнаруживают мутную спинномозговую жидкость, нередко с зеленоватым оттенком. Анализ показывает увеличение белка (0,33—9,9 г/л), высокий плеоцитоз (до 2—3 тыс. в 1 мкл) нейтрофильного характера. В крови лейкоцитоз (25-109 — 60-109/л) со сдвигом влево, анизопойкилоцитоз. СОЭ увеличена до 40— 60 мм/ч. При посеве спинномозговой жидкости определяются грамотрнцательные палочкп. Для дифференциации возбудителя применяют расширенный набор углеводов и обязательное серологическое титрование специфическими сыворотками.
Источник
Менингит кишечной палочки. Синегнойный и клебсиельный менингитК числу других гнойных менингитов редкой этиологии можно отнести менингиты, возникновение на фоне целого ряда заболеваний, вызываемых патогенными и потенциально патогенными бактериями, каждое из которых при схожести общей симптоматологии имеет некоторые клинические нюансы, определяемые особенностями возбудителя. Менингиты, вызываемые энтеробактериями, являются, как правило, следствием кишечной инфекции, принимающей септическое течение. Симптоматология складывается из картины МС разной тяжести и общих проявлений первичного заболевания. Наибольшей тяжестью отличается сальмонеллезный менингит (менингоэнцефалит), который обычно развивается в заключительной стадии полиорганных внекишечных поражений при сальмонеллезном сепсисе. Возбудителями его являются сальмонеллы разных групп. Часто S. enteritidis и S. typhimurium. В прошлом до применения хлорамфеникола при сальмонеллезе, вызываемом S. typhimurium, нередко развивались гнойные менингиты, у ослабленных детей, особенно грудных, и реже у взрослых. Известный инфекционист Б.Я. Падалка выделил самостоятельную форму брюшного тифа – менинготиф: у больных с общей симптоматологией брюшного тифа довольно рано развивается менингит. Менингит, вызванный кишечной палочкой, встречается у грудных детей и новорожденных, который обычно первичный в связи с частой у них колибактериемией.
У взрослых гнойный менингит этой этиологии является, как правило, вторичным и развивается при колонопроктологических операциях или при колисепсисе. Особой тяжестью отличается гнойный менингит, вызванный палочкой протея, он встречается у новорожденных детей. Нередко вместе с протеем из СМЖ высеваются другие виды УПБ. Обычно у таких детей имеются кишечная диспепсия, отит, пневмония. Лечение в этих случаях затруднено из-за резистентности выделяемых УПБ к многим антибиотикам. Менингит, вызванный синегнойной палочкой (Pseudomonas aeroginosa), относится к числу очень тяжелых и относительно редких заболеваний. Синегнойная палочка, являясь сапрофитом кожи, обнаруживается иногда при дисбактериозах кишечника у ослабленных больных в кале и моче. Из первичных очагов гематогенным путем, проникая через гематоэнцефалический барьер, она вызывает воспаление мозговых оболочек. Синегнойный менингит является вторичным заболеванием, развивающимся при септицемии, бронхопневмонии, пиелонефрите, перитоните и др. В последние годы встречаемость менингита этой этиологии возросла в связи с учащением ангиогенного сепсиса после катетеризации сосудов. Клинические проявления менингита этой этиологии не имеют характерных черт, но течение неизменно тяжелое. СМЖ гнойная, густая, с зеленоватым оттенком, богатая фибрином. Синегнойный менингит трудно поддается обычной антибиотикотерапии. Необходим поиск препаратов, к которым выделяемый возбудитель чувствителен, так как большинство штаммов синегнойной палочки не чувствительны к широко применяемым антибиотикам. При клебсиеллезном менингите возможны случаи менингита с небольшим плеоцитозом. Клебсиеллы часто чувствительны к хлорамфениколу, сульфаниламидам и другим антибиотикам новых поколений. Клебсиеллезный сепсис, возникающий после гриппа, может осложниться гнойным менингоэнцефалитом той же этиологии с множественными микроабсцессами в головном мозге и пиемическими очагами в легких, печени со сливкообразным гноем, что обнаруживается при аутопсии. – Также рекомендуем “Лептоспирозный менингит. Листериозный менингит” Оглавление темы “Дифференциация менингитов. Малярия”: |
Источник
Бактериальный менингит — причины возникновения, симптомы, диагностика и лечение
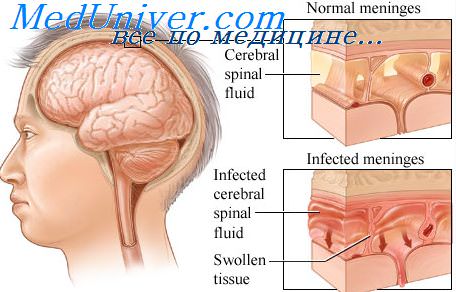
Инфекционное заболевание, спровоцированное бактериальными микроорганизмами, вызывает воспаление оболочек головного, спинного мозга. При менингите происходит поражение центральной нервной системы. При отсутствии своевременного лечения заболевание нередко заканчивается наступлением летального исхода.
Причины
Провоцирующими факторами развития воспаления мозговых оболочек становятся:
- слабый иммунитет;
- черепно-мозговые травмы;
- хронические заболевания;
- сахарный диабет;
- операции, проводимые на голове, органах брюшной полости;
- хирургическое вмешательство на спинном мозге;
- сердечно-сосудистые патологии;
- бактериальные инфекции;
- иммунодефицитное состояние;
- употребление наркотиков;
- недоношенность грудничков;
- туберкулез;
- алкоголизм.
Как передается
Менингококковый менингит и болезни, вызванные другими бактериями, нередко развиваются как осложнение запущенных патологий. Заразиться инфекцией можно несколькими способами. Возбудитель заболевания передается:
- воздушно-капельным путем при общении с носителем болезни во время кашля, чихания, разговора;
- контактным способом – использованием общей с больным посуды, предметов быта;
- от матери, имеющей скрытые инфекции, к ребенку через плаценту, при родах.
Классификация
Для точной диагностики, описания болезни, назначения лечения при менингите, вызванном бактериальными возбудителями, медиками принята классификация инфекции. Она включает несколько параметров:
Твердая мозговая оболочка
Мягкая, паутинообразная оболочка
Базальные ядра головного мозга
Оболочки спинного мозга
Обширные области поражения
По типу возбудителя
Обусловлен неясной этиологией
По характеру течения
По типу протекания
Без образования гноя
Симптомы бактериального менингита
Инкубационный период инфекции может продолжаться от двух суток до 14 дней. Первые симптомы похожи на проявление других бактериальных инфекций. У пациента могут наблюдаться такие признаки менингита:
- повышение температуры тела до 38 градусов;
- головная боль;
- увеличение чувствительности зубов;
- воспаления слизистых рта;
- срыгивание у младенцев;
- заложенность носа;
- тошнота;
- сильный озноб;
- рвота.
По мере развития воспалительного процесса идет резкое повышение температуры, появляются менингеальные симптомы:
- ригидность затылочных мышц;
- при нагибании головы вниз сгибание и подтягивание ног к животу;
- болезненная чувствительность к звукам;
- светобоязнь;
- психомоторное возбуждение;
- судороги;
- высыпания на коже;
- психические расстройства;
- потеря сознания;
- вялость;
- сонливость;
- ступор;
- бред;
- обморок.
У детей
Менингит, имеющий бактериальную этиологию, отличается стремительным развитием у маленьких детей. Требуется немедленное обращение к врачу при появлении таких симптомов:
- выбухание, пульсирование родничка у новорожденных;
- запрокидывание головы, подтягивание ног к груди, если взять грудничка за подмышки;
- частые срыгивания;
- судороги;
- лихорадка;
- рвота фонтаном;
- внезапные вскрики;
- косоглазие;
- бледность кожных покровов;
- отказ от еды;
- капризность.
Диагностика
Для назначения правильного лечения важно определить возбудителя инфекции. Необходима дифференциальная диагностика бактериальной формы заболевания от вирусной, грибковой, протозойной, которые требуют другой схемы терапии. Посещение врача начинается с опроса пациента или родителей ребенка. При подозрении на менингит, имеющий бактериальную природу, используют:
Использованные источники: vrachmedik.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Чем опасен гнойный менингит
Санпин вирусный менингит
Срок действия прививки от менингита
Можно заразится серозным менингитом от больного
Менингит — опасное заболевание
Менингит – это патологический процесс, характеризующийся воспалением головного и спинного мозга в результате проникновения и размножения микробов в мозговые оболочки. Менингитом могут заболеть люди различных возрастов, но чаще всего им болеют дети. Каковы же причины и симптомы этого заразного и опасного заболевания?
Возбудители менингита
В зависимости от происхождения различают менингококковый менингит; пневмококковый менингит; менингит, вызванный гемофильной палочкой; стафилококковый менингит; менингит, вызванный вирусом эпидемического паротита; вирусами Коксаки и ЕСНО; туберкулезный менингит; менингиты, вызванные кишечной палочкой, сальмонеллами, синегнойной палочкой, а также грибами (рода Кандида, криптококки и др.), реже простейшими и гельминтами. По характеру воспаления различают менингиты — гнойные и серозные. Течение болезни может быть острым, подострым, хроническим и рецидивирующим. Существуют две основные формы заболевания менингитом: бактериальная и вирусная.
Бактериальная форма менингита, при которой носителями заболевания являются бактерии (стрептококк, менингококк, стафилококк, кишечная палочка, микобактерии туберкулеза и др.) протекает в наиболее тяжелой форме. Бактерии в основном распространяются с капельками выделений из дыхательных путей во время кашля или чихания, а также при физическом контакте здорового человека с больным.
Вирусная форма менингита, при котором носителями заболевания являются вирусы герпеса, кори, краснухи, ВИЧ и др. и могут инфицировать кроме оболочек мозга и сам мозг, что приведет к развитию энцефалита. Чаще всего вирусы вызывают смешанную инфекцию – менингоэнцефалит.
Причины
Причин заболевания менингитом довольно много. Возбудители менингита проникают в мозговые оболочки различными путями. Чаще всего первичным очагом инфекции является носоглотка, из которой возбудитель может попасть вместе с кровотоком в оболочки мозга. Распространение инфекции с кровотоком характерно при наличии в организме очагов инфекции (отит, ринит, пневмония, холецистит, дефекты кожи, свищи и др.). Возможен также контактный путь попадания инфекции в мозговые оболочки в результате нарушения целостности костей черепа или прорыва гноя в полость черепа либо же путем распространения по лимфатическим сосудам полости носа.
Симптомы
Независимо от того, что явилось причиной заболевания клиническая картина менингитов имеет ряд общих признаков: симптомы общей инфекции, менингеальный синдром и характерные изменения в спинно-мозговой жидкости.
Общеинфекционные симптомы вначале заболевания приводят к интоксикации организма. Процесс интоксикации сопровождает бледность кожных покровов, синюшность носогубного треугольника, частый пульс, приглушенные тоны сердца, низкое артериальное давление, отсутствие аппетита.
Менингеальные симптомы появляются чаще всего на 2-3-й день болезни, но могут отмечаться и сначала заболевания. Отмечается ограничение наклонов головы; невозможность разгибания ноги, предварительно согнутой в коленном и тазобедренном суставах (симптом Кернига); при надавливании на область лонного сочленения происходит непроизвольное сгибание ног в коленных и тазобедренных суставах (симптом Брудзинского). Для менингеального синдрома характерно раздражение и воспаление мозговых оболочек, проявляющееся комплексом общемозговых симптомов: головокружение, головная боль, рвота (фонтаном), светобоязнь. У многих больных отмечается общая повышенная чувствительность – зрительная, звуковая, физическая. Больные испытывают боль при простукивании черепа, при надавливании на глазные яблоки через закрытые веки, при надавливании на переднюю стенку наружного слухового прохода изнутри.
Лечение
Больных менингитом госпитализируют для проведения этиотропной терапии и удаления первичного очага инфекции.
При лечении гнойных менингитов назначают большие дозы антибиотиков через каждые 4 ч у взрослых и через каждые 2 ч у детей раннего возраста. При неэффективности пенициллином используют другие антибиотики: левомицетина сукцинат натрия, ампициллин, оксациллин, метициллин, ванкомицин, цефалоспорины третьего поколения.
При лечении менингита вирусного происхождения назначается такие препараты как виферон или неовир. Основными препаратами для лечения менингитов грибкового происхождения являются амфотерицин В, флуконазол, дифлюкан в возрастных дозировках.
Лечение туберкулезного менингита комплексное и должно осуществляться в специализированном стационаре в течение 1-1.5 года. Применяются внутримышечно препарат стрептомицина, внутрь изониазид или пара-аминосалицилат.
Менингит у детей
У 80% случаев этим грозным и опасным заболеванием болеют дети до 5 лет. Главный защитник от менингита – иммунная система. Новорожденных до 3-4 месяцев защищают от заражения антитела, имеющиеся в грудном молоке матери. Позднее антител становится недостаточно для борьбы с инфекцией и с этого времени у детей сохраняется риск развития бактериального менингита. При менингококковом менингите не своевременно поставленный диагноз и не начатое лечение может привести заболевшего ребенка к смерти. От менингококковой инфекции детей защищает вакцина.
Причины
Чаще всего менингит вызывают три вида бактерий – менингококк, пневмококк и стрептококки группы В, в прошлом частая причина менингита (в настоящее время в результате вакцинации резко снизилась частота заболеваний). К бактериям, способным вызвать менингит относятся кишечные грамотрицательные бактерии. Новорожденные могут подвергаться воздействию бактерий, живущих в половых путях матери и желудочно-кишечном тракте. В большинстве случаев бактериальный менингит начинается как септицемия (микроорганизм проникает в кровоток через нос).
Общие признаки и симптомы
Вначале заболевания признаки и симптомы менингита сходны с симптомами гриппа: жар, тошнота, рвота, озноб, головная боль, у младенцев – отсутствие интереса к кормлению, бледная кожа, повторяющиеся судороги. Самый точный признак заболевания – появление пятнистой сыпи. Сыпь при менингите может возникнуть внезапно и быстро распространиться по всему телу. При надавливании на кожу сыпь не бледнеет. С прогрессированием болезни появляются специфические признаки и симптомы: очень сильная головная боль, светобоязнь (повышенная чувствительность к свету), ригидность шеи, спины (малоподвижность, неспособность нагнуть голову вперед), судороги.
У младенцев пронзительный плач, стоны или наоборот вялость, а также явно выражена пульсация большого родничка на голове, его выбухание, он становится твердым на ощупь. Дети беспокойны, резко возбуждаются от любого прикосновения. При удерживании ребенка в области подмышек он подтягивает ноги к животу и удерживает их в таком положении (симптом Лесажа), а также сохраняет позу при которой голова запрокинута назад, ноги согнуты в коленях и подтянуты к животу. Для подтверждения диагноза применяют процедуру поясничной пункции. Подтверждение наличия менингита являются результаты гистологического исследования — мутная спинномозговая жидкость.
Чаще всего у детей раннего возраста встречается тяжелая форма менингита — пневмококковый менингит, он дает высокую летальность. Развитию заболевания предшествует наличие гнойного очага: отиты, гаймориты, пневмония, а также острые респираторные заболевания и другие инфекции верхних дыхательных путей на фоне черепно-мозговой травмы. Болезнь стремительно развивается: температура тела поднимается до 40 градусов, четко выражены симптомы интоксикации, быстро наступает потеря сознания, появляются судороги, а в начале 2-х суток от начала болезни отмечаются парезы и параличи. Больные нередко умирают в первые дни болезни.
Паротитный менингит, вызванный вирусом эпидемического паротита, может случиться у детей, не болевших этим заболеванием и не привитых вакциной от паротита. Заболевание по характеру течения проходит остро с появлением высокой температуры тела, головной боли, рвоты.
Ослабленные дети раннего возраста чаще всего до года болеют менингитом, вызванным гемофильной палочкой. Развитию заболевания предшествует ринит, отит, гайморит, пневмония. Прогноз благоприятный при своевременно начатом лечении.
Лечение
При подозрении на менингит ребенка необходимо изолировать от окружающих. Вирусный менингит лечится болеутоляющими средствами и соблюдением режима сна и отдыха. Антибиотики на вирусы не действуют.
При подозрении на бактериальный менингит необходимо немедленно ввести ребенку внутримышечно пенициллин, так как даже одна своевременно введенная инъекция может спасти жизнь ребенка. Установив с помощью анализа тип возбудителя, врач может подобрать антибиотик для курса лечения, который составляет от 10 до 14 дней.
Последствия менингита
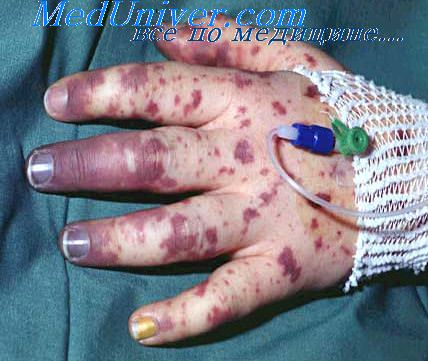
У 90% детей переболевших бактериальным менингитом наступает выздоровление, у оставшихся 10% выявляются остаточные явления в виде расстройства слуха, зрения, эпилепсии, физических и психических дефектов. Если инфекция затронула спинномозговую жидкость, это может вызвать затруднение ее циркуляции и привести к развитию гидроцефалии. В этом случае требуется операция. Возможно сильное повреждение кожи. В очень тяжелых случаях повреждение сосудов может привести к некрозу мышечной ткани и гангрене пальцев ног и рук, и даже конечностей.
Менингококковая септицемия — осложнение менингита
Менингококковая септицемия – тяжелая воспалительная реакция, ведущая к массовому повреждению капилляров в коже и внутренних органов. Это заболевание возникает как осложнение менингоковой инфекции. Болезнь носит сезонный характер, ее пик приходит на зиму. У детей менингококковая септицемия может развиться в течение нескольких часов. Септицемия – заболевание вызывающее смерть в 10-30% случаев. Выздоровление и течение болезни зависит от своевременно принятого лечения.
Признаки и симптомы менингококковой септицемии такие же, как и при менингите, исключение составляет ригидность шеи или светобоязнь. Главный признак – появление красных или пурпурных пятнышек на коже или гематом с участками кровоизлияний. Внешне пятнышки выглядят как красная, не бледнеющая сыпь, редко трудно различимая или наоборот, ярко выраженная. Прикладывание стакана к телу на месте сыпи помогает выявить менингококковую септицемию. Для этого нужно взять стеклянный стакан, прижать к тому месту, где есть сыпь и посмотреть на высыпания через стенку стакана. Если при надавливании пятно не бледнеет и не изменится, необходимо срочно обратиться к врачу, так как вероятно заболевание септицемией, потому что обыкновенная сыпь исчезает под давлением, а когда стакан убирают, она появляется вновь.
Вспышки менингококковой инфекции, вызванные штаммом группы С, изредка случаются в школах, их можно контролировать с помощью вакцинации. Для инфекций, вызванных штаммом группы В вакцина пока не создана.
Использованные источники: it-apharm.ru
ПОХОЖИЕ СТАТЬИ:
Ибупрофен менингит
Менингит и заражение крови
Можно заразится серозным менингитом от больного
Менингит от вируса
Реабилитация после вирусного менингита
Менингит
Этиология. Кишечная палочка, листереллы, менингококки, пневмококки, стафилококки, туберкулезная палочка, вирусы и т. п. Выделяют серозный и гнойный менингит.
Клиническая картина. 1. Инкубационный период длится 1—
5 дней. 2. Начало острое, бурное. 3. Температура тела повышается до 39—40 °С, головная боль, рвота, ригидность мышц затылка, симптомы Кернига, Брудзинского I, II, III положительны. 4. Светобоязнь, поза «легавой собаки». 5. В ряде случаев бывают судороги (чаше у детей). 6. Сознание может быть помрачнено (сопор). 7. Сухожильные и периостальные рефлексы вначале могут быть повышены, затем угнетены или вообще исчезают. 8. Отмечается поражение III, IV и VIII черепных нервов. 9. При меиингококцемии наблюдается геморрагическая (розеолезиая, папульиая) сыпь. 10. В крови значительный лейкоцитоз, сдвиг лейкоцитарной формулы влево, резко увеличена СОЭ.
Диагноз устанавливают на основании характерной клинической картины, мазка из зева и носа на менингококки, результатов общего анализа крови и люмбальной пункции.
Лечение. Пенициллин (200 000—000 000 ЕД/кг массы тела в сутки, для детей в возрасте до 3 мес—300 000^400 000 ЕД/кг в сутки). Длительность лечения пенициллином — 5-^8 дней (у детей — 4—6 дней). Левомицетина сукцинат натрия — по 50— 100 мг/кг 3^4 раза в сутки (взрослому вначале вводят 1—’1,5 г препарата, далее внутримышечно в той же дозе через каждые
6 ч), тетрациклин—по 25 мг/кг в сутки внутримышечно через каждые 6 ч, сульфамонометотоксин — по 2 г 2 раза в день в 1-е сутки, затем 1 раз в день, часто сочетают с пенициллином.
Прогноз при раннем и адекватном лечении благоприятный.
Менингит серозный. Лимфоцитарный хориоменингит (серозный менингит Армстронга).
Этиология. Фильтрующийся вирус.
Патогенез. Через дыхательные пути, а затем гематогенно вирус попадает в ЦНС и вызывает серозный менингит.
Клиническая картина. 1. Чаше болеют лица в возрасте 20— 30 лет. 2. Начало обычно острое. 3. Менингеальный синдром.
4. Нестойкое поражение III и IV черепных нервов, застойные со-
ски зрительных нервов, иногда бывают парезы верхних и нижних конечностей. 5. В спинномозговой жидкости плеоцитоз, лимфоциты, ее давление повышено. 6. В крови нерезкий нейтро- филез, сдвиг лейкоцитарной формулы влево. 7. Через 7— 10 дней исчезает менингеальный синдром, через 1,5—3 мес спинномозговая жидкость санируется.
Диагноз. Учитывают острое начало, быстрое улучшение состояния здоровья, данные люмбальной пункции.
Лечение. Дегидратационн