Кишечное осложнение брюшного тифа
Осложнения брюшного тифа принято делить на специфические для возбудителя заболевания – провоцируемые действием токсинов палочки, особенностями жизнедеятельности – и неспецифические – проявляющиеся за счёт сторонних факторов. К первой группе относят перфорацию кишки в месте возникновения язвы, кровотечения. Специалисты склонны считать специфическим осложнением инфекционно-токсический шок.
Диагностика кровотечения по внешним клиническим признакам заключается во внешнем осмотре кала. При наличии примесей алой крови у врача возникает подозрение. Патология развивается после третьей недели, фиксируется редко: 1-2 случая из ста. Развиваясь, эрозия затрагивает сосуды эпителия, мышечной ткани. Это приводит к возникновению кровотечения. В запущенных случаях стул превращается в мелену – чёрную липкую массу, напоминающую дёготь.
Читайте также дополнительные материалы, это важно знать.
Разновидности осложнений
Брюшной тиф
При тифе развивается типичная картина поражения эпителия, доводящая до кровотечений, перфорации.
Кровотечения кишечника
Малые кровотечения не влияют на самочувствие. При обильном потоке проявляются признаки анемии – больной слаб, кожа бледная. Кровотечения иногда обнаруживаются при помощи реакции Грегерсена. Обильные кровотечения сопровождаются снижением температуры тела, общим упадком сил. Сопутствующая жажда объясняется развивающейся дегидратацией. Тахикардия может сорваться в коллапс, понижается артериальное давление. Кровотечения удаётся локализовать В тяжёлых случаях развивается геморрагический шок.
Кишечные кровотечения перерастают при серьёзном разрушении тканей в перфорацию. Медики считают: при лечении антибиотиками и при затихании лихорадки риск возникновения подобных осложнений сохраняется. При начале кровотечения уходит температура, снимаются симптомы, выказываемые нервной системой. Пропадает головная боль, создаётся иллюзия улучшения самочувствия.
В скором времени начинается процесс рецидива. Развивается тахикардия, падает давление, лоб покрывается испариной (при недостатке влаги в организме). Риск коллапса усугубляет ситуацию. Иногда наступает смертельный исход. После открытия кровотечения возможно специфическое осложнение, приводящее к испражнению больным чистой кровью.
Перфорация и перитонит
Дальнейшее углубление язв, некротические процессы в толстом кишечнике вызывают прободение стенок. Инфекция выходит в брюшную полость. Характерный признак – невозможность прощупать печень из-за скопившихся газов. Из кишечника газы поступают в брюшную полость. Больным требуется оперативное вмешательство. Дополнительный критерий для хирурга – наличие симптома Щеткина-Блюмберга (усиление боли при снятии пальпирующей руки с живота). Газы не отходят через анус, что служит дополнительным признаком.
Признаки перфорации
В момент возникновения прободения наблюдаются острая внезапная боль. Мышцы передней стенки живота сводит спазмом. Следствие перфорации – перитонит. Это дополнительное осложнение указанного состояния. Нельзя отследить процесс, предсказывая уровень опасности развития.
Картина перитонита
Перитонит появляется на четвертой неделе при видимости снижения температуры тела. Неприятный фактор – вероятность развития заражения мало зависит от степени тяжести брюшного тифа. Признаки заражения появляются через несколько часов после перфорации стенки кишечника:
- Рвота.
- Икота.
- Болезненность живота.
- Вздутие.
- На лице возникает маска Гиппократа, считающаяся у медиков предвестником тяжёлых последствий.
Медики наблюдают тяжёлые последствия в 1% случаев. Чаще страдает подвздошная кишка в районе 30 см от точки слияния со слепой кишкой. Перфорации способствуют метеоризм, усиленная перистальтика, резкие движения, сильный кашель, грубая пальпация живота, нарушение диеты. Анализ крови выявляет признаки, регистрируемые при кровотечениях. Фактор риска развития состояния – усиленный метеоризм.
При брюшном тифе клиническая картина отличается. Правильному толкованию симптомов мешает общая картина заболевания, если регистрируется тифозный статус. При помрачении сознания от интоксикационного шока единственным признаком служит напряжение мышц передней стенки брюшины. Нужен бережный сестринский уход для выявления признака. До утреннего мероприятия – врачебного обхода – ситуация ухудшается. Ранняя диагностика упрощает лечение, улучшает прогноз.
Инфекционно-токсический шок
Брюшной и сыпной тиф приводят к отравлению организма ядами. Брюшной тиф у детей в плане интоксикации протекает в выраженном варианте. Признаки интоксикационного шока:
- Со стороны центральной нервной системы фиксируется спутанность сознания. Вплоть до развития ступора, комы.
- Лихорадка.
- Учащённое сердцебиение.
- Пониженное артериальное давление.
- Массовые наблюдения характерной сыпи на коже, исчезающей при надавливании – реакция покровов на токсин тифозной палочки.
Чёткие критерии шока даны в 1961 году. Они уточняются, пополняются новыми сведениями. Не всякий сальмонеллёз приводит к повышению температуры. Борющийся за здоровье организма иммунитет приводит к росту столбика термометра вплоть до значения 39,6 градуса Цельсия. Кишечное кровотечение толкает чашу весов в другую сторону. Результирующее значение зависит побеждающей стороны.
К тифозной добавляется сыпь на стопах, ладонях. При кишечных инфекциях интоксикация сопровождается признаками диспепсии.
Диагностика
Диагноз тифа выставляется по результатам бактериологического анализа крови со второго дня развития заболевания. Серологическая диагностика показывает образование антител к концу первой недели. Становятся возможными биохимические виды исследований. Лечащий врач (больные госпитализируются) осведомлён о возможных осложнениях, выявляя их по характерным признакам.
Лечение
Медики утверждают: наличие осложнений провоцируется отсутствием лечения. В современных условиях вероятность такого развития событий низкая. Больные лежат неделю с момента постановки диагноза.
Диета при брюшном тифе механически и химически щадящая. По мере выздоровления больных переводят на стол №15.
Профилактика
Противоэпидемические меры заключается в обеззараживании экскрементов, прочих выделений больного при помощи хлорной извести. Специальный уход за больным предусматривает обработку белья, посуды. 25 дней составляет срок наблюдения за контактными при брюшном тифе!
Больные 3 недели находятся в стационаре после исчезновения температуры. 3 месяца выздоровевшие под наблюдением. Врачебным целям служит исследование морфологии эпителия кишечника. Через 2 года больного снимают с учёта. Процедура проводится по результатам анализов крови и желчи, завершается при отсутствии бактерий.
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 22 июня 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Брюшной тиф (Typhys abdominalis typhoid fever) — инфекционная патология острого характера, вызываемая бактерией Salmonella typhy, которая поражает эндотелиальную выстилку сосудов и лимфоидные формирования тонкого кишечника. Клинически характеризуется специфическим синдромом общей инфекционной интоксикации, синдромом поражения желудочно-кишечного тракта (энтерит), розеолёзной экзантемой (сыпью), увеличением печени, селезёнки и внутрибрюшных лимфоузлов, а также бронхитом.
Этиология
царство — Бактерии
семейство — Enterobacteriaceae
род — Salmonella
подвид — Enterica
серовар — Typhy
Термин «Typhy» (от греч. τῦφος) означает дым, туман.
Данные бактерии являются грамм-отрицательными палочками, не образующими спор. В своей структуре содержат от 8 до 14 жгутиков, мобильны, произрастают на простых питательных средах с примесью желчи.
Их антигенная структура весьма непростая. Она состоит из:
- О-антигена (лежит на поверхности микроорганизма, представляет липидно-полисахаридный комплекс, термолабильный, кипячение около двух часов не приводит к деструкции; отвечает за видовую специфичность — серогруппы);
- Н-антигена (жгутиковый, термолабильный);
- Vi-антигена (включен в О-антиген, термолабилен, является антигеном вирулентности, который способствует к заражению организма);
- К-антигена (белково-полисахаридные комплексы, отвечающие за способность бактерий к внедрению в макрофаги и дальнейшему размножению в них).
Способны к L-трансформации — частичному или полному исчезновения клеточной стенки, в результате чего бактерия обретает способность переносить неблагоприятные для себя условия.
Устойчивы во внешней среде, на белье сохраняются до 80 суток, в испражнениях — до 30 суток, в туалетах — до 50 суток, в воде водопроводов (без достаточного хлорирования) — до 4 месяцев, в почве — до 9 месяцев, в молоке — до 3 месяцев, в овощах — до 10 суток. В воде при нагревании до 50°С живут 1 час, до 60°С — 30 минут, в кипячённой воде погибают мгновенно. При замораживании живут до 60 суток, в 0,4% хлорной извести и современных дезинфектантах сохраняют жизнеспособность до 10 минут.[1][2][5]
Эпидемиология
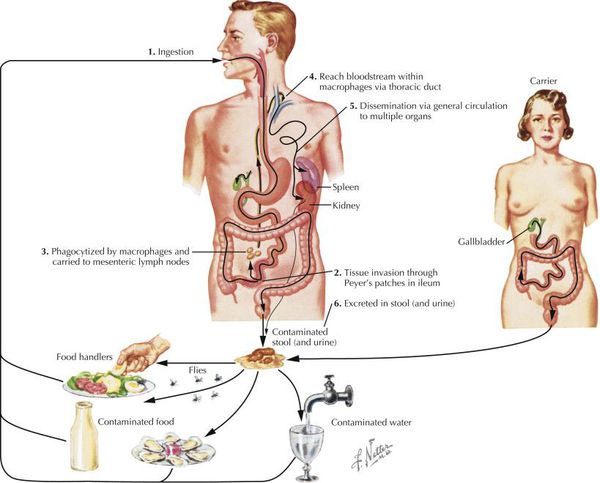
Антропоноз. Убиквитарная (повсеместная) инфекция, но преимущественно распространённая в тёплых странах. Ежегодная заболеваемость брюшным тифом составляет более 20 млн человек, из которых погибает до 200 тысяч заболевших.
Первоисточник инфекции — люди (больные и носители). Ненамеренным источником брюшнотифозной бактерии иногда становятся улитки, устрицы, инфицирующиеся в контаминированной (загрязнённой вирусом) воде.
Механизм передачи — фекально-оральный (водный, пищевой, контактно-бытовой пути).
Индекс восприимчивости организма (его способность реагировать на внедрение возбудителя развитием заболевания или носительства) составляет 40-50%.
Сезонность летне-осенняя (в жарких странах круглогодично).
Иммунитет типоспецифичный, продолжительный, однако не исключается вторичное заболевание через длительное время.[2][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы брюшного тифа
Инкубационный период длится от 7 до 25 дней. Заболевание начинается постепенно, при этом лихорадка имеет постоянный характер.
Возникают синдромы:
- специфической общей инфекционной интоксикации;
- розеолёзной экзантемы — ведущий синдром;
- синдром поражения желудочно-кишечного тракта (воспаления тонкой кишки (энтерита) или запора — парез кишечника);
- увеличения печени и селезёнки (гепатолиенальный синдром);
- воспаления лимфоузлов брыжейки кишечника (мезаденита);
- брюшнотифозного бронхита.
Преимущественно заболевание начинается с медленно нарастающей квёлости, малоподвижности, головной боли нечёткой локализации, появляется озноб, скачок температуры тела до 39-40°С, снижение аппетита, инверсия сна (бессонница ночью и сонливость днём). Через пару дней присоединяется кашель, метеоризм, урчание в животе, диарея (впоследствии сменяющаяся запором), появляются кошмарные сновидения.
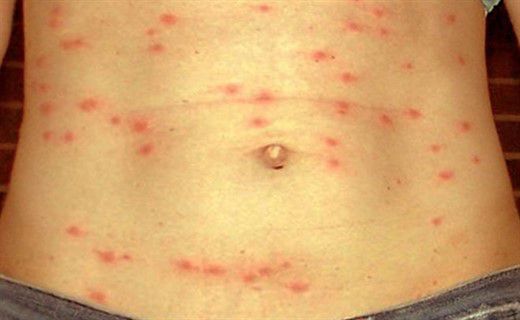
Объективные данные выявляют оглушенность, больные мало двигаются, лежат в прострации с закрытыми глазами, на вопросы дают малоинформативные ответы после некоторого раздумья. Лицо больного бледное, покровные ткани суховатые и горячие на ощупь. На 7-8 день от начала заболевания появляется розеолёзная сыпь в виде единичных элементов, отграниченных от здоровых покровов и несколько выступающих над ней, исчезают при нажатии, после себя оставляет пигментацию, иногда происходит пропитывание кровью, редко возникают новые подсыпания. Локализация сыпи — на животе, внизу груди.
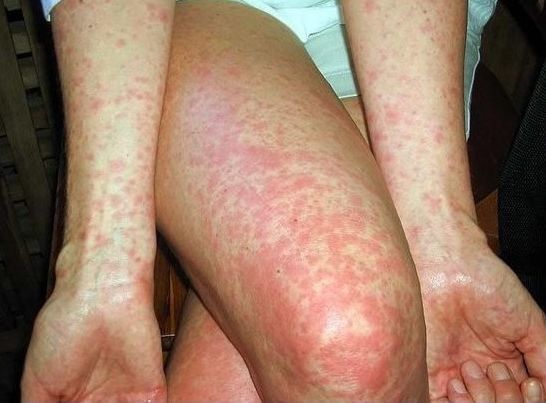
Достаточно редким является окрашивание ладоней и стоп в желтый цвет — эндогенная каротиновая гиперхромия (симптом Филипповича).
Иногда увеличиваются и делаются болезненными заднешейные и подмышечные лимфоузлы.
Со стороны сердечно-сосудистых органов намечается брадикардия, снижение артериального давления, общее аускультативное ослабление сердечных тонов.
При аускультации лёгких выслушиваются суховатые хрипы рассеянной локализации, при переходе в пневмонию хрипы становятся влажными.
Во время осмотра живота отмечается его вздутие, глубокое урчание, и восприимчивость к пальпации слепой кишки, возможно возникновение симптома Падалки — укорочение перкуторного звука в правой подвздошной зоне, обусловленное воспалением внутрибрюшных лимфоузлов. С 3-5 дня отмечается увеличение селезёнки, а к концу первой недели — и печени. Появляется симптом Штернберга — лёгкая болезненность при надавливании живота по оси брыжейки в результате воспаления в брыжеечных лимфоузлах. Наблюдается отсутствие стула (обстипация) или умеренный энтерит.
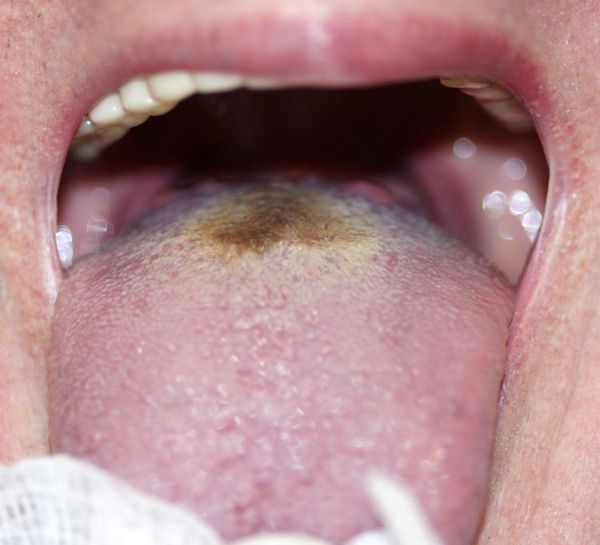
При фарингоскопии виден язык с трещинами, без влаги, со следами зубов, закрытый толстым бурым или грязно-коричневым налётом (фулигинозный язык), но с чистыми краями и кончиком. Ротоглотка умеренно красная.
В последнее десятилетие приобретают значение достаточно видоизмененные формы заболевания, зачастую включающие лишь значительное повышение температуры тела без явных кишечных расстройств и сыпи, с отсутствием выраженной интоксикации, что нередко ставит в тупик даже опытных докторов.
Необходимо дифференцировать брюшной тиф, отличительным симптомом которого является длительная высокая лихорадка при отсутствии органных поражений, с другими заболеваниями:
- гнойно-воспалительные заболевания почек (дискомфорт и боли в поясничной области, положительный симптом Пастернацкого, нарушения мочеиспускания, изменения в общих анализах мочи);
- острые респираторные заболевания (при брюшном тифе нет синдрома поражения верхних дыхательных путей, а при ОРЗ нет мезаденита);
- пневмония;
- малярия (пароксизмы (резкое увеличение) температуры, повышенное потоотделение, колебания температуры более 1°С);
- ку-лихорадка (острое начало, гиперемия лица (приток крови), острая потливость);
- лептоспироз (внезапное начало, боли в мышцах икр, лицо и шея красные, желтуха, нейтрофильный лейкоцитоз);
- бруцеллёз (неплохое самочувствие при высокой температуре, резкая потливость, нет вздутия живота, специфические симптомы).[1]
Патогенез брюшного тифа
Заражающая доза — от 10 млн до 1 млрд микробов (находится только лишь в 0,001-0,01 г фекалий больного). Входные ворота — рот. Далее микроорганизмы переходят в желудок (часть их гибнет), затем в тонкий кишечник и его слизистую оболочку, где захватываются макрофагами, в которых тифозные бациллы не только не погибают, но живут и даже множатся.
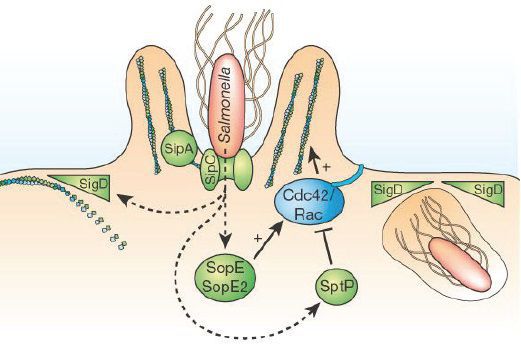
После этого сальмонеллы мигрируют в лимфоидные органы тонкого кишечника (одиночные лимфатические узлы и бляшки Пейера), а оттуда в умеренном количестве попадают в кровь.
Начинается развитие бактерий в брыжеечных и забрюшинных лимфоузлах, а после посредством грудного протока происходит высвобождение их в системный кровоток — начинается бактериемия (часть их гибнет с высвобождением эндотоксина), вызывая интоксикацию: происходит токсинный удар по нервным центрам с преобладжанием процессов торможения (status typhosus).
Угнетение диэнцефальных структур ведёт к инверсии сна, нарушению аппетита, нарушению вегетативной функции. Эндотоксин воздействует и на чувствительные нервные волокна, что ведёт к питательным нарушениям кожи, нарушению кровоснабжения в слизистой оболочке и лимфоидных структур — механизм возникновения язв тонкого кишечника. Наблюдается токсическое поражение миокарда, возможно возникновение инфекционно-токсического шока. Нарушается тонус периферических сосудов, выход части плазмы в экстравазальное пространство, что ведёт к развитию гиповолемии и циркуляторному коллапсу. В процессе заболевания возбудитель повторно попадает в кишечник с желчью. Происходит патологический процесс в красном костном мозге (нарушение кроветворения).
Значительная роль в патогенезе болезни принадлежит и самостоятельной роли микроорганизма: при бактериемии паренхиматозные органы нашпиговываются болезнетворными агентами, где попадают в захват элементами мононуклеарно-фагоцитарной системы и из-за несостоятельности работы последних образуют гнойные очаговые поражения (менингиты, остеомиелиты, пневмонии и другое). Также при жизни бактерии выделяют энтеротоксин, приводящий к диарее.
В дальнейшем при борьбе организма и микроба начинается освобождение человеческого тела от сальмонелл посредством органов выделения (преимущественно в печени): большая часть их погибает, а некоторые поступают с желчью в просвет кишечника и выделяются в окружающую среду, а оставшиеся снова проникают в лимфоидные образования кишечника. Отдача брюшнотифозной бактерии идёт различными путями с различными секретами организма (кал, моча, пот, материнским молоком).
Приблизительно на пятый день заболевания появляются антитела IgM к возбудителю, а к концу второй недели специфические антитела Ig G. Под влиянием иммунных факторов может происходит L-трансформация бактерий, приводящая к длительному неинфекционному процессу (для иммунитета) и возникновению рецидивов.
Периоды патологических изменений в тонком кишечнике:
- первая неделя — набухание групповых лимфатических фолликулов;
- вторая неделя — их некроз;
- третья неделя — отторжение некротических масс и образование язв;
- третья-четвёртая неделя — период чистых язв;
- пятая-шестая неделя — заживление язв.
В любой период может развиться кровотечение и перфорация язв.[2][3][6]
Классификация и стадии развития брюшного тифа
По клинической форме заболевание делится на:
- Манифестные:
— типичная форма;
— атипичная форма — подразделяется на абортивную (быстрое обратное развитие) и стёртую (все признаки выражены слабо);
- Носительство:
— первичное (при длительной персистенции возбудителя в гранулёмах);
— вторичное (возникает при проникновении возбудителя в патологически измененные органы — желчный пузырь, костный мозг — на любом этапе инфекционного процесса).[5]
Осложнения брюшного тифа
Факторами риска развития осложнений являются:
- тяжёлое течение при отсутствии улучшения в течении 3-4 суток;
- поздняя госпитализация;
- микст-инфекция;
- комбинированные поражения;
- появление лейкоцитоза.
К осложнениям заболевания относятся:
- перфорация кишечника — сопросвождается болями в животе, симптомами раздражения брюшины, например симптом Щёткина-Блюмберга, повышением частоты дыхательных движений, напряжением мышц брюшной стенки и способно привести к перитониту;
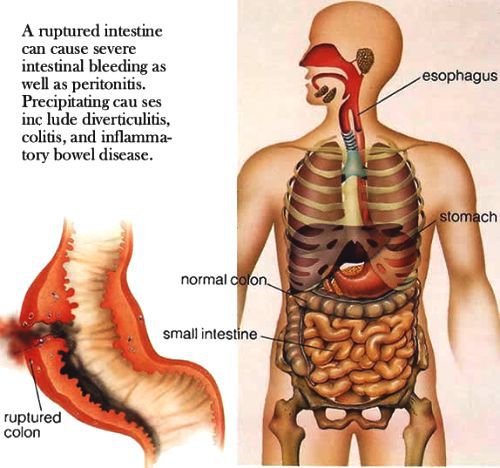
Важно: при брюшном тифе исключаются любые явные болевые ощущения в животе, поэтому их появление у больного тифопаратифозными заболеваниями расценивается как риск осложнения и требует внимания и возможного перевода в профильное отделение.
- кишечное кровотечение — происходит снижение температуры тела, прояснение сознания, временное улучшение самочувствия, затем больной бледнеет, заостряются черты лица, он покрывается холодным липким потом, снижается артериальное давление, увеличивается пульс;
- инфекционно-токсический шок — снижается температура тела и артериальное давление, возникает состояние прострации, бледность с сероватым оттенком;
- пневмония, миокардит, холецистохолангит, тромбофлебит, менингит, паротит, артриты, пиелонефрит;
- инфекционный психоз.[3][5]
Диагностика брюшного тифа
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, так как поражается красный костный мозг, анэозинофилия, нейтропения, относительная лимфопения, тромбоцитопения, анемия, СОЭ в норме);
- общеклинический анализ мочи (показатели острой токсической почки);
- биохимический анализ крови (повышение АЛТ, АСТ, нарушения электролитного баланса);
- копрограмма (нарушение переваривания, жир, крахмал);
- серологическая диагностика (РНГА, в том числе с Унитиолом, РПГА, ИФА различных классов);
- бактериологический метод (посев крови, кала на среды с желчью — желчный бульон или среда Раппопорта, на стерильную дистиллированную воду — метод Клодницкого, на стерильную водопроводную воду — метод Самсонова: предварительные результаты через 4-5 суток, окончательный — через 10 дней).[1][4]
Лечение брюшного тифа
Место лечения — инфекционное отделение больницы.
Режим — бокс, строго постельный до 10 дня нормальной температуры тела. В этот период недопустимо натуживание.
Показана диета № 4 по Певзнеру (калорийная, с повышенным содержанием белка, механически и химически щадящая).
Этиотропная терапия проводится до 10 дня нормальной температуры тела при любой степени тяжести (перекрывается естественный цикл возбудителя). Назначаются препараты выбора — фторхинолоны, цефалоспорины.
Патогенетически осуществляется комплекс мероприятий по восполнению ОЦК, энтеросорбции, повышения регенеративных процессов в кишечнике, а также показана антиоксидантная терапия, насыщение витаминами, восстановление нормальной микрофлоры кишечника.
Проводится постоянный мониторинг больных для исключения осложнений, появление которых требует перевода пациентов в реанимационное отделение.
Выписка осуществляется при нормализации клинического состояния и лабораторных показателей, трёхкратного отрицательного посева кала и мочи, но не ранее 21 дня нормальной температуры тела.
За переболевшими устанавливается диспансерное наблюдение сроком на три месяца с обязательным посевом крови и мочи в конце периода наблюдения.[1][2]
Прогноз. Профилактика
К методам неспецифической профилактики относятся:
- поддержание на достаточном уровне санитарного состояния источников водоснабжения, очистных сооружений;
- борьба с источниками загрязнения окружающей среды, очистка и обеззараживание сточных вод, выгребных ям;
- соблюдение санитарных норм и правил при сборе, обработке, хранении и приготовлении пищевых продуктов;
- соблюдение людьми правил санитарно-гигиенической культуры;
- своевременное выявление бактерионосителей (особенно среди лиц декретированного контингента, в частности работников сферы питания и обслуживания населения).
В течение трёх месяцев переболевшие из лиц декретированного контингента не допускаются на объекты общепита и водоснабжения.
Специфической профилактикой является вакцинация (полисахаридные вакцины, основанные на очищенном Vi-антигене для лиц с двухлетнего возраста — инъекционно и живая аттенуированная вакцина с 5 лет — орально).[6]
Источник
