Кишечные инфекции статистика воз
Какие желудочно-кишечные заболевания существуют? Симптомы. Профилактика. Лечение. Помогает ли активированный уголь? В каких случаях используют антибиотики? Когда нужно срочно обращаться к врачу? Чем вредна стерильность?
Кишечные инфекции – наверное, самые распространённые, после ОРЗ, заболевания.
Микробы, которые попадают в наш желудочно-кишечный тракт, могут вызывать воспаления в разных частях пищеварительной системы, часто приводя к диарее или рвоте.
Гастрит – это когда такое воспаление возникло в желудке.
Энтерит – воспаление возникает в тонком кишечнике.
Колит – воспаление в толстом кишечнике.
Бывают смешанные воспаления.
Гастроэнтерит – воспаление в желудке и тонком кишечнике.
Энтероколит – воспаление в тонком и толстом кишечнике.
К желудочно-кишечным инфекциям относятся амёбиаз, дизентерия, лямблиоз, коли-инфекция, ротавирусная инфекция, сальмонеллёз, холера и др.
Источником кишечных инфекций могут быть грязные руки, предметы, загрязнённые или испорченные продукты питания и вода, мухи и другие домашние насекомые, сырое мясо, рыба и яйца. Большинство микробов, попадающих в наш желудок, уничтожаются кислым желудочным соком. У детей кислотность желудочного сока меньше, поэтому они заражаются кишечными инфекциями чаще, чем взрослые.
Симптомы, которые могут возникать при желудочно-кишечных инфекциях:
– повышение температуры тела;
– головная боль, слабость;
– тошнота, рвота;
– боли в животе;
– диарея (понос).
Большинство кишечных инфекций не лечатся антибиотиками.
Они проходят сами в течение нескольких дней, как только в организме выработаются антитела к микробам, которые явились возбудителями заболевания.
Использование антибиотиков, согласно рекомендациям ВОЗ (Всемирной организации здравоохранения), оправдано в следующих случаях:
– наличие крови в кале;
– тяжелые формы холеры.
Противопротозойные препараты используются при:
– длительной диарее, вызванной лямблиями (это такие одноклеточные простейшие организмы).
Осложнением кишечных инфекций может быть воспаление лёгких.
Но для профилактики антибиотики использовать ни в коем случае нельзя. Антибиотики не используют при каждом чихе, их используют только по строгим показаниям. Бесконтрольное употребление антибиотиков не по назначению наносит вред организму и обществу в целом. Почему? Об этом читайте тут. И вообще, антибиотики используют только по рецепту врача и продают только по рецепту.
Для установления причины кишечной инфекции – к врачу.
К врачу нужно срочно обращаться, когда:
1. В кале или рвотных массах присутствует кровь.
2. Понос и/или рвота совместно с:
– повышенной температурой тела;
– ознобом;
– головной болью;
– бледной кожей;
– сыпью.
3. Организм обезвожен и вы не можете ребёнка напоить.
А что значит “организм обезвожен”?
Это можно определить по следующим признакам:
– отсутствие мочеиспускания на протяжении 6 часов;
– сухость кожи и слизистых оболочек;
– сухость языка,
– плач без слёз;
– запавшие глаза.
При кишечной инфекции, да как и при любом заболевании, особенно если оно сопровождается потерями жидкости (понос, рвота, обильное потоотделение), нужно эти потери жидкости обязательно восполнять. Это очень важно – обильное питьё в период болезни. А при поносе и рвоте организм теряет не только воду, но и соли натрия, калия и др., и их тоже нужно восполнять.
Для восполнения потерь жидкости и солей есть очень хорошее и очень нужное средство – средство для пероральной регидратации.
Средство для пероральной регидратации.
Рецепт ВОЗ:
натрия хлорид – 2,6 г;
тринатриевый цитрат, безводный – 2,9 г;
калия хлорид – 1,5 г;
глюкоза – 13,5 г;
вода – 1 литр.
В домашних условиях:
обыкновенный сахар (сахароза) – 18 г (2 ст. ложки);
обыкновенная поваренная соль – 3 г (1 ч. ложка);
пищевая сода – 1 ч. ложка;
вода – 1 литр.
Можно купить уже готовое средство. Например, “Регидрон”, “Гидровит”, “Тригидрон”, “Реосолан”, “Цитраглюкосолан” и др.
О воде написали, теперь – о еде.
Кушать в период заболевания кишечной инфекцией нужно также, как и до заболевания – как обычно. Переедать, конечно же, не нужно.
Но и голодать, особенно детям с дефицитом веса, категорически противопоказано. Питайтесь как обычно, по аппетиту. Нельзя докармливать ребёнка после выздоровления, чтобы “наверстать то, что недоедено во время болезни”, т.к. ферменты, которые расщепляют пищу, еще не так активны, и пища плохо переваривается и частично гниёт в пищеварительном тракте.
Использование сорбентов (активированного угля и др.) при желудочно-кишечных инфекциях ВОЗ не считает эффективным. Некоторые врачи считают, что они могут в некоторой степени помогать. Но в любом случае, вреда они не приносят.
Нужно помнить: Чистоте – да, стерильности – нет!
Чистота – это хорошо.
Стерильность – это плохо.
Грязь и антисанитария – это очень плохо.
Дело в том, что иммунной системе нашего организма нужно на чем-то тренироваться. И если наш организм встречается с микробами, аллергенами, вообще чужеродными для нашего организма телами, то он вырабатывает к ним антитела, в результате чего возникает защита от этих чужеродных тел (микробов, аллергенов), т.е. формируется иммунитет к этим телам (антигенам). Если таких чужеродных тел большое количество (в грязных антисанитарных условиях), то чаще иммунитет не успевает сформироваться быстрее, чем возникает заболевание. Если таких чужеродных тел практически нет вообще (в условиях стерильности), то иммунная система организма не встречается с микробами и аллергенами, иммунитет к ним не формируется, и затем, когда из стерильных условий мы попадаем туда, где есть микробы или аллергены, мы быстро заболеваем. Организм, выращенный в условиях стерильности, – это практически беззащитное перед патогенными факторами существо. У детей, выросших в стерильных условиях, намного чаще возникают аллергические заболевания. Стерильность не нужна! Иммунная система, для того чтобы сформировать защиту, должна встречаться с небольшим количеством чужеродных для организма тел. Поэтому, нужно стараться поддерживать чистоту, но не создавать стерильные условия.
Следите за вашим здоровьем и вовремя обращайтесь к врачу.
Не занимайтесь самолечением – это может быть опасно!
Желаю всем здоровья и долголетия! 🙂 Понравилась статья?Подписывайтесь на канал, ставьте лайки, делитесь публикацией в социальных сетях (кнопки соц. сетей справа). Приглашаю вас в сообщества: Facebook | Вконтакте | Одноклассники
Источник
В разделе приведены сведения Минздрава России, Роспотребнадзора и Росстата
о заболеваемости населения по основным классам, группам и отдельным видам
болезней, состоянии здоровья городского и сельского населения, а также отдельных социально-демографических групп населения – женщин, мужчин, детей. Представлена информация Минтруда России и Пенсионного фонда Российской Федерации об инвалидности населения.
Заболеваемость населения характеризуется числом случаев заболеваний,
выявленных (или взятых под диспансерное наблюдение) в течение года при обращении в лечебно-профилактические организации или при профилактическом осмотре. Первичная заболеваемость регистрируется при установлении пациенту диагноза впервые в жизни. Общая заболеваемость населения характеризуется общим числом случаев заболеваний, зарегистрированных в течение года. При этом учитываются пациенты, которым диагноз установлен как впервые, так и при повторном (многократном) обращении по поводу данного заболевания.
Для статистической разработки данных о заболеваемости населения с 1999 г.
применяется Международная статистическая классификация болезней и проблем, связанных со здоровьем (X пересмотр ВОЗ 1989 г.).
Контингент пациентов включает совокупность всех лиц, страдающих данной
болезнью, обратившихся в медицинскую организацию как в текущем, так и в предыдущие годы.
В соответствии с приказом Минздравсоцразвития России от 27.12.2011 № 1687н «О медицинских критериях рождения, форме документа о рождении и порядке его
выдачи» в 2012 г. введен порядок сбора сведений о прерывании беременности
до 22 недель (вместо 28 недель).
В общее число прерываний беременности (абортов) включаются мини-аборты, т.е. аборты на ранних сроках беременности, проведенные методом вакуум-аспирации.
Национальный календарь прививок (схема проведения плановых прививок
в России в установленные сроки) предусматривает проведение прививок против семи основных инфекционных болезней: туберкулеза, полиомиелита, дифтерии, коклюша, столбняка, кори, эпидемического паротита, шесть из которых (против туберкулеза, полиомиелита, коклюша, дифтерии, столбняка, кори) согласно Федеральному закону Российской Федерации от 30 марта 1999 г. № 52-Ф3 «О санитарно-эпидемиологическом благополучии населения» являются обязательными. В соответствии с Национальным календарем прививок установлен возраст проведения начального курса прививок
(вакцинация) и повторных прививок (ревакцинация).
Профилактические прививки – введение в организм человека медицинских
иммунобиологических препаратов для создания специфической невосприимчивости
к инфекционным болезням.
Инвалидность означает нарушение здоровья со стойким расстройством функций организма, обусловленное заболеваниями, последствиями травм или дефектами, приводящее к ограничению жизнедеятельности человека и вызывающее необходимость его социальной защиты.
Первичный выход на инвалидность – установление инвалидности впервые
в отчетном году. Для статистической разработки данных о причинах инвалидности по болезням с 1999 г. применяется Международная статистическая классификация болезней и проблем, связанных со здоровьем (X пересмотр ВОЗ 1989 г.)
В общую численность инвалидов включаются лица, состоящие на учете и получающие пенсию в системе Пенсионного фонда Российской Федерации, Министерстве обороны Российской Федерации, Министерстве внутренних дел Российской Федерации, Федеральной службе безопасности Российской Федерации, Федеральной службе исполнения наказаний Минюста России.
Стационарная организация социального обслуживания для граждан пожилого возраста и инвалидов – медико-социальная организация, предназначенная для постоянного проживания граждан пожилого возраста и инвалидов, нуждающихся в уходе, бытовом и медицинском обслуживании.
Источник
Ежегодно инфекционные заболевания уносят сотни тысяч жизней, а многие переболевшие получают неизлечимые осложнения на всю оставшуюся жизнь.
По статистике, именно инфекционные заболевания становятся причиной 26% всех смертей на планете (по данным Всемирной Организации Здравоохранения (ВОЗ) за 2008 год).
Стандартизованные по возрасту коэффициенты смертности в разбивке по причинам (на 100 000 населения).
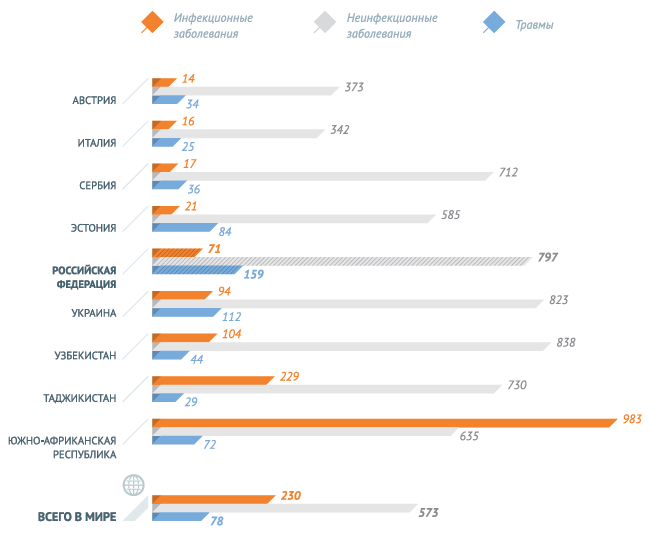
В 2012 году число смертей от инфекционных заболеваний снизилось. Неинфекционные заболевания стали причиной 68% всех случаев смерти, на инфекционные, материнские , неонатальные болезни и расстройства пищевого происхождения (вместе взятые) пришлось 23% смертей в мире, а травмы стали причиной 9% всех случаев летального исхода.
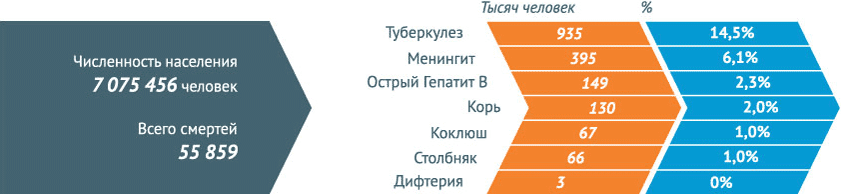
Число смертей от некоторых инфекционных заболеваний в 2012 году
Средний процент летального исхода от инфекционных заболеваний в мире
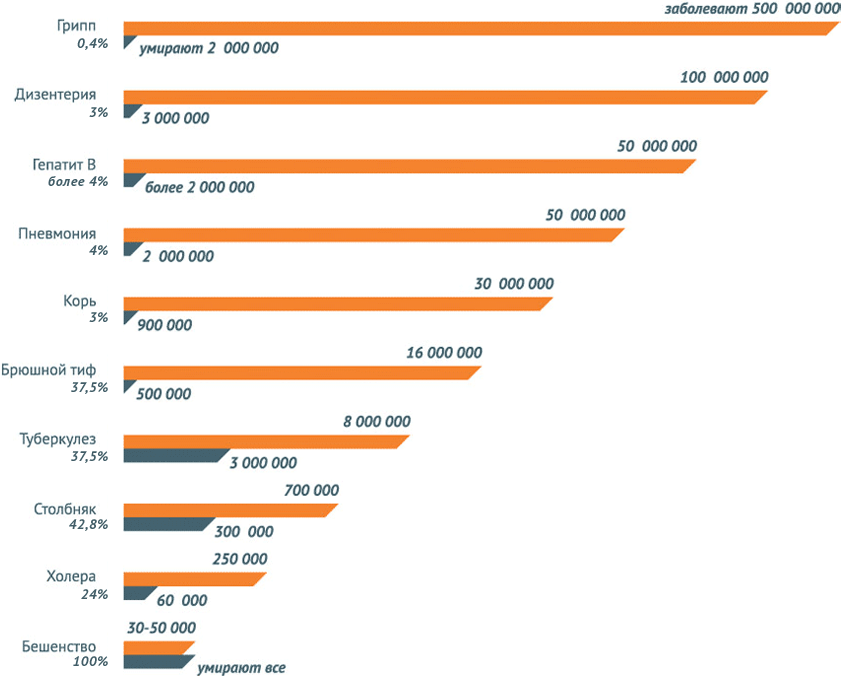
Число зарегистрированных случаев инфекционных заболеваний в мире

В мире регистрируются тысячи, сотни тысяч и даже миллионы случаев инфекционных заболеваний, которые поражают детей и взрослых не только в слаборазвитых или развивающихся странах, но и в странах с высоким уровнем жизни. Так, дифтерией заболевают 4880 человек в мире. Корь поражает 354820 человек, из них умерло – 139 300 (при охвате прививками 84%).
Паротитом болеют 726 169 человек, коклюш в среднем охватывает 162 047 человек, краснуха – 114449, столбняка зарегистрировано 14272 случаев.
Пальму первенства среди инфекционных заболеваний держит туберкулез – 5 772 224 случаев. В то же время, можно отметить, что благодаря вакцинации с лица планеты постепенно исчезает такая страшная болезнь как полиомиелит – всего в мире зарегистрировано 285 случаев.
И все же такие показатели стали возможными благодаря консолидированным усилиям по борьбе с инфекционными заболеваниями.
Смертность и заболеваемость инфекционными заболеваниями в России
В 2013 г. в Российской Федерации зарегистрированы более 33 млн 225 тыс. инфекционных заболеваний (в 2012 г. – 31 млн 477 тыс.). В 2013 г. в России умерло 1,9 млн человек, от инфекционных болезней – 31 808 (1,7%), зарегистрировано 33 млн 255 тыс. случаев инфекционных болезней, летальный исход составил – 0,096%.
Смертность населения по основным классам причин смерти в РФ на 2013 год (число умерших на 100 000 населения)
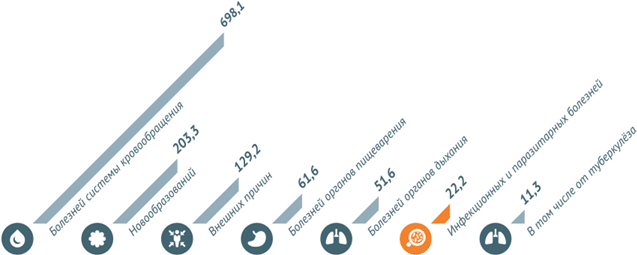
В 2013 году наибольшее число смертей в России было вызвано болезнями системы кровообращения. Некоторые инфекционные и паразитарные болезни погубили в 2013 году 22,2 из 100 тыс. человек.
Умершие по основным классам причин смерти в РФ на 2013 год
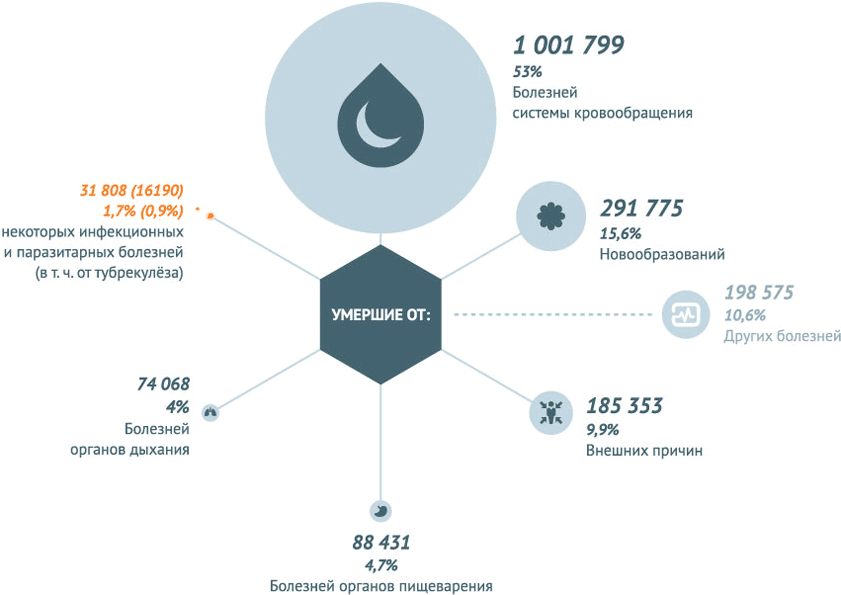
Некоторые инфекционные заболевания в 2013 году стали причиной смерти 31808 человек . Это 1,7% от всех смертей.
Заболеваемость инфекционными болезнями в России (млн./год)
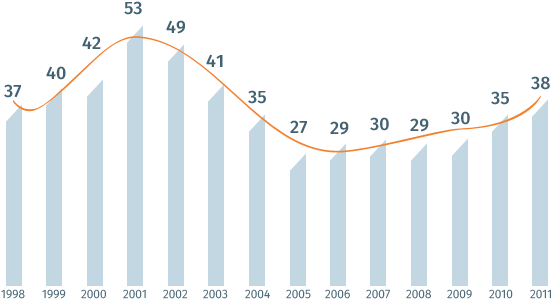
С 1998 года наибольший пик инфекционных заболеваний в России был отмечен в 2001 году – 53 млн, а наименьший – в 2005 году – 27 млн случаев. После 2005 года в нашей стране вновь наметился рост числа инфекционных заболеваний: с 29 млн в 2006 году до 35 млн в 2010-м и 38 млн в 2011 году.
Сегодня в России по целому ряду инфекционных заболеваний наблюдается незначительное снижение числа зарегистрированных случаев.
Актуальную статистику по инфекционным заболеваниям в Российской Федерации можно смотреть на сайте Роспотребнадзора.
Источник
ТАСС-ДОСЬЕ. По данным на 24 января 2020 года, число подтвержденных случаев пневмонии в Китае, вызванной новым типом коронавируса 2019-nCoV, достигло 900. Случаи заражения зафиксированы также во Вьетнаме, в Таиланде, Республике Корея, США, Сингапуре и Японии.
Информация о наиболее опасных инфекционных заболеваниях – в материале ТАСС.
Чума
Чума (или чумная болезнь) – инфекционное заболевание, возбудителем которой является бактерия чумной палочки (лат. Yersinia Pestis; открыта в 1894 году), встречающаяся на мелких животных (грызунах) и на обитающих на них паразитах – блохах. К человеку передается через укус зараженной блохи, при прямом контакте с инфицированными материалами или воздушно-капельным путем от заболевшего. Инкубационный период – 3-7 дней, затем развиваются типичные для гриппа симптомы: внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота. Существует три формы чумы. При бубонной – наиболее распространенной форме – бацилла чумы поражает лимфосистему. В результате лимфоузел становится твердым, на теле возникает бубон. В поздней стадии заболевания воспаленные лимфоузлы превращаются в гноящиеся раны. При септической форме инфекция проникает через трещины в кожном покрове и попадает сразу в кровь. Легочная – наиболее тяжелая и наименее распространенная форма чумы – сопровождается поражением органов дыхания. При отсутствии лечения болезнь может привести к тяжелым осложнениям и смерти (смертность – 30%-60%). В борьбе против чумы эффективно лечение антибиотиками, а также поддерживающая терапия. При отсутствии лечения болезнь может в короткий срок привести к летальному исходу.
Первые сведения о заболевании со сходными симптомами относятся к временам Древнего Рима. Однако считается, что оно имело распространение и в более ранний период на территории современных Ливии, Сирии и Египта. В прошлом чума вызывала широкомасштабные пандемии. В XIV в. одна из форм чумы, более известная как “черная смерть”, по некоторым данным, унесла жизни 50 млн человек. По сведениям Всемирной организации здравоохранения (ВОЗ), в 2010-2015 годах было зарегистрировано 3 тыс. 248 случаев заболевания чумой разных форм, от болезни умерли 584 человека.
Оспа
Натуральная оспа вызывается вирусом вариола (лат. Variola). Передается воздушно-капельным путем, а также через предметы, с которыми контактировал инфицированный. Инкубационный период – 7-17 дней. Заболевание начинается с резкого повышения температуры, головной боли, нередко тошноты и рвоты. Через 2-3 дня температура спадает, на коже и слизистых появляется узелково-пузырьчатая сыпь, оставляющая после себя рубцы (оспины). В 30% случаев наблюдается летальный исход, при редких формах (сливная, геморрагическая, пурпурная) смертность достигает 70% и выше.
До недавнего времени считалось, что оспа появилась к Африке или Азии в IV-м тысячетелетии до н. э. Однако сегодня ученые высказывают предположение, что вирус человека близок вирусу верблюжьей оспы и перешел к человеку в ближневосточном регионе в начале нашей эры. Эпидемия оспы впервые прокатилась по Китаю в IV в., в VI в. поразила Корею. В VIII в. болезнь была завезена в Европу (в XVII-XVIII вв. эпидемиями было охвачено практически все население Европы, ежегодно от этой болезни умирали более 1,5 млн человек; в России наивысшего распространения это заболевание достигло в XVIII в.). К началу XVI в. относятся первые упоминания об оспе в Америке, куда ее могли завезти испанские завоеватели. В конце XVIII в. оспа была завезена в Австралию.
Справиться с болезнью удалось благодаря реализуемой со второй половины 1960-х годов глобальной программе ВОЗ по вакцинации. Последний случай заболевания человека натуральной оспой был зафиксирован 26 октября 1977 года в Сомали. Официально о победе над болезнью было объявлено в 1980 году. Право на хранение вируса и проведения исследований имеют только две лаборатории – российский Государственный научный центр вирусологии и биотехнологии “Вектор” (пос. Кольцово, Новосибирская обл.) и американский Центр по контролю и профилактике заболеваний (г. Атланта, шт. Джорджия).
Холера
Холера – острая кишечная инфекция, вызываемая бактериями вида Vibrio cholerae, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма. Распространяется через загрязненную воду и продукты питания, тесно связана с плохими санитарными условиями и нехваткой чистой питьевой воды. Холера известна еще с античных времен и до середины XX в. оставалась одной из наиболее опасных эпидемических болезней. В XIX в. холера распространилась из своего первоначального резервуара в дельте реки Ганг в Индии по всему миру. Шесть последовательных пандемий унесли жизни нескольких миллионов людей по всему миру. Седьмая эпидемия началась в 1961 году в Южной Азии и распространилась в 1971 году на Африку, в 1991 году – на Америку. В настоящее время отдельные случаи и вспышки заболевания возникают в развивающихся и бедных странах, особенно при массовых стихийных бедствиях. Так, после разрушительного землетрясения на Гаити в январе 2010 года, число жертв вспышки холеры превысило 7,5 тыс. В январе 2011 года холера из Гаити была перенесена в Венесуэлу, Доминиканскую Республику, Испанию, США и Мексику, в 2012 году – на Кубу.
По данным ВОЗ, ежегодно происходит от 3 млн до 5 млн случаев заболевания холерой, из них более 100 тыс. – с летальным исходом. Для предупреждения этого заболевания используется два вида вакцин. Они обеспечивают устойчивую защиту на уровне более 50% в течение двух лет.
“Свиной грипп”
“Свиной грипп” (англ. Swine Influenza) – условное название вирусной инфекционной болезни человека, первоначально распространившейся среди домашних свиней (в 2009 году в Мексике и США). Вирус передается бытовым и воздушно-капельным путем и вызывает типичные для гриппа и ОРВИ симптомы – кашель, головную боль, повышение температуры, рвоту, диарею, насморк. Наиболее опасны осложнения, в первую очередь – пневмония. “Свиной грипп” относится к наиболее часто встречающемуся гриппу типа А и объединяет подтипы H1N1 (самый распространенный), H1N2, H3N1, H3N2 и H2N3. Наиболее надежным способом избежать заражения “свиным гриппом” является сезонная прививка.
В 1957-1958 годах к пандемии привел вирус H2N2, тогда переболело от 20% до 50% населения Земли и погибли от 1 млн до 4 млн человек, при этом чаще всего грипп поражал детей. Другой возбудитель – вирус H3N2 – вызвал эпидемию 1968-1969 годов, первые случаи которой были зафиксированы в Гонконге. Распространившаяся по всему миру болезнь унесла жизни до 4 млн человек. Значительная вспышка вируса H1N1 произошла в 2009-2010 годах. По данным ВОЗ, тогда пандемия охватила 30% населения Земли в 214 странах, умерли более 18 тыс. человек.
Считается, что одним из видов “свиного гриппа” была т. н. испанка – эпидемия 1918-1919 годов, распространившаяся по миру из Испании. Тогда заболели более 500 млн человек, погибли от 20 млн до 50 млн. Это самая массовая по количеству летальных исходов пандемия в истории человечества.
Эбола
Болезнь, вызванная вирусом Эбола (БВВЭ), поражает человека и некоторые виды животных. Впервые вирус был зафиксирован в 1976 году в Заире (ныне Демократическая Республика Конго, ДР Конго), в селении на берегу реки Эбола, в связи с чем и получил название. Считается, что носителями вируса изначально были летучие мыши. Он передается людям от диких животных и распространяется от человека человеку при тесном контакте через слизистую оболочку или повреждения на кожном покрове. Болезнь проявляется лихорадкой, желтухой, геморрагическим синдромом и почечной недостаточностью. Инкубационный период варьируется от 2 до 21 дня. В ходе вспышек заболевания смертность достигает 90%. Специалисты выделяют пять разновидностей вируса: Бундибуджио (BDBV), Заир (EBOV), Судан (SUDV), Таи Форест (TAFV), Рестон (RESTV; поражает только животных).
Вспышки лихорадки были зафиксированы в ДР Конго в 1976, 1995 и 2007 годы, в Судане в 1976 году, в Уганде в 2000 году и в Республике Конго в 2003 году. Наибольшее количество жизней унесла эпидемия в 2013-2016 годах, охватившая Гвинею, Сьерра-Леоне и Либерию. Случаи заболевания были зафиксированы также в Мали, Нигерии, Сенегале, Испании, Великобритании, Италии и США. По данным ВОЗ, с начала этой эпидемии заразились около 30 тыс. человек, умерли 11,3 тыс. человек. В 2018-2019 годах вспышки эпидемии с перерывами проходили в ДР Конго (3,4 тыс. заболевших, 2,3 тыс. умерших).
СПИД
Синдром приобретенного иммунодефицита (СПИД) – заболевание, развивающееся при инфицировании вирусом иммунодефицита человека (ВИЧ). Вирус поражает иммунную систему и ослабляет защиту организма от инфекций и болезней. ВИЧ может передаваться при сексуальном контакте, переливании зараженной крови, использовании зараженных игл или острых инструментов, а также от матери ребенку во время беременности, родов и грудного вскармливания. СПИД может развиться через 2-15 лет после инфицирования. Лекарства, излечивающего от ВИЧ-инфекции, нет. Однако благодаря лечению антиретровирусными препаратами вирус можно контролировать, предотвращать его передачу и ослаблять разрушительное действие на организм.
Некоторые ученые считают, что ВИЧ передался от обезьян к человеку еще в 1920-х годах. Первой жертвой этого заболевания, предположительно, был мужчина, умерший в Конго в 1959 году (к такому выводу медики пришли, проанализировав позднее его историю болезни). Впервые симптомы заболевания, характерные для ВИЧ-инфекции, были описаны в июне 1981 года в США. В 1983 году исследователи из США и Франции описали вирус, который способен вызывать ВИЧ/СПИД.
Согласно данным Объединенной программы ООН по проблемам ВИЧ/СПИД, в 2018 году в мире насчитывалось около 37,9 млн ВИЧ-инфицированных, из них 1,7 млн – дети в возрасте до 15 лет. Наиболее неблагоприятным регионом являются страны Восточной и Южной Африки, где проживают порядка 20,6 млн зараженных. Число новых случаев заражения ВИЧ сократилось на 40% по сравнению с 1997 годом, когда этот показатель достиг пикового значения, – с 2,9 млн до 1,7 млн. В России с 1987 года, когда был выявлен первый случай заболевания, по 30 июня 2019 года было зарегистрировано 1,38 млн ВИЧ-инфекции среди граждан РФ, из них умерли 335 тыс. 867 человек.
Коронавирусы
Коронавирусы – это разновидности вирусов, принадлежащие к подсемейству Coronavirinae семейства Coronaviridae (порядок Nidovirales). Впервые они были открыты в 1960-х годах, являются причиной желудочно-кишечных и респираторных инфекций как у человека, так и у животных. Насчитывается 39 коронавирусов, в том числе вирусы Тяжелого острого респираторного синдрома и Ближневосточного респираторного синдрома.
Тяжелый острый респираторный синдром (ТОРС), также известный как атипичная пневмония – острое инфекционное респираторное заболевание, которое характеризуется скоротечным развитием и вероятностью летального исхода около 10%. Инкубационный период (интервал между инфицированием и появлением симптомов) обычно составляет до 10 дней. Болезнь начинается с повышения температуры (более 38 градусов Цельсия), появления лихорадки, озноба, головной боли и боли в мышцах. По истечении 3-7 дней начинается фаза ухудшения состояния дыхательной системы. Заболевание распространяется воздушно-капельным и контактно-бытовым путем.
Впервые вспышка ТОРС была зарегистрирована в ноябре 2002 года в южно-китайской провинции Гуандун. В дальнейшем многочисленные случаи заболевания фиксировались в Китае, во Вьетнаме, в Новой Зеландии, Индонезии, Таиланде и на Филиппинах. Помимо азиатских стран, атипичная пневмония была зарегистрирована в Северной Америке и в Европе. В России был зафиксирован только один случай заболевания (пациент излечился). По данным ВОЗ, за время эпидемии в 2002-2003 годах общее число заболевших в 37 странах мира достигло 8 тыс. 437 человек, из них умерли более 800.
Ближневосточный респираторный синдром (БВРС) был выявлен в 2012 году в Саудовской Аравии, откуда он перекинулся на другие страны Ближнего Востока. По одной из версий ВОЗ, носителями вируса выступали верблюды. Проявления БВРС похожи на обычный грипп: повышенная температура, кашель, затрудненное дыхание, общее недомогание, диарея. Инкубационный период составляет 7-14 дней. Редко передается детям (по статистике, дети до 14 лет составляют 3% всех заболевших). Смертность – 35%-40%. В 2012-2015 годах случаи заболевания были зафиксированы более чем в 20 странах, включая Великобританию, Германию, Китай и США. Всего в мире с сентября 2012 года, по данным ВОЗ, было зафиксировано более 1,3 тыс. лабораторно подтвержденных случаев инфицирования, в том числе более 460 со смертельным исходом. Применяется лечение с использованием плазмы крови пациентов, которые успешно перенесли заражение коронавирусом.
Источник
