Кишечный иерсиниоз и псевдотуберкулез лечение
Иерсиниоз – это инфекционное зоонозное заболевание, вызываемое бактериями рода Yersinia. Заражение несколькими серотипами Yersinia enterocolitica вызывает у людей заболевание, широко известное как иерсиниоз, а инфицирование Yersinia pseudotuberculosis – родентиоз. Yersinia pestis – этиологический фактор чумы.
Что такое иерсиниоз
Иерсиниоз – заразное заболевание, вызываемое бактериями рода Yersinia. Медицинское значение имеют 3 вида следующих бактерий: Yersinia pestis вызывает чуму, Yersinia enterocolitica – кишечный иерсиниоз и Yersinia pseudotuberculosis – псевдотуберкулез (внетестовой иерсиниоз). Заражение Yersinia enterocolitica чаще всего регистрируется в странах Европы.
О возбудителе
Yersinia enterocolitica – это палочка Грама (-), принадлежащая к семейству Enterobacteriaceae. Внутри вида есть биотипы и серотипы. На данный момент идентифицировано 50 серотипов, но только некоторые из них являются патогенными для животных и человека.
Бактерии этого рода способны не только паразитировать и размножаться в организме животного или человека, но и длительное время сохранять жизнеспособность в окружающей среде: в пище – до нескольких месяцев и даже в жидкой среде (молоко, речная или водопроводная вода). Их можно найти в норах, оставленных грызунами более 4 лет назад.
В отличие от других бактерий иерсины любят холод и прекрасно размножаются при 2-4 °C. Из-за этого бактериального свойства иерсиниоз иногда называют «холодильной» болезнью. Было обнаружено, что во влажных и холодных средах иерсины сохраняют жизнеспособность в течение длительного времени без потери патогенности, например:
- в охлажденном масле в течение 145 дней;
- в молоке в течение 18 дней;
- в охлажденной почве более 10 лет.
Однако в сухой среде воздействие прямых солнечных лучей убивает бактерии в течение 10 минут, и при 100ºC в течение 40 секунд. Эти бактерии чувствительны к дезинфицирующим средствам.
Как можно заразиться иерсиниозом
Источники инфекции и пути передачи еще полностью не изучены. Y.enterocolitica встречается в воде, пище, животных и человеке. Известно около 60 видов млекопитающих и около 27 видов птиц, у которых возбудитель выделялся с фекалиями. Часто серотипы, выделенные из воды и пищи, не соответствуют тем, которые вызывают заболевание у людей. Это также относится к серотипам, обнаруженным у животных, за исключением свиней и в некоторых случаях кошек и собак.
В странах, где заболеваемость иерсиниозом среди людей наиболее высока, основное животное-резервуар штаммов Yersinia enterocolitica, которые являются патогенными для человека, – свиньи. Поэтому заражение чаще всего происходит после употребления в пищу зараженных пищевых продуктов, в частности, сырой или полусырой свинины или свиных субпродуктов. Особенно опасен контакт с сырым кишечником инфицированного животного. Кроме того, риск заражения инфекцией связан с употреблением непастеризованного молока или загрязненной воды. Проглатывание зараженной пищи способствует способности бактерий Yersinia размножаться при нормальной температуре.
Употребление непастеризованного молока
Иногда заражение может происходить при прямом контакте с животными или через зараженную кровь во время переливания. Проникнув в просвет тонкой кишки, бактерия попадает в лимфатическую систему конца подвздошной кишки, где размножается, а затем попадает в кровь. Способствует развитию инфекции чрезмерное накопление железа в организме, которое возникает при некоторых заболеваниях, например, при гемохроматозе или при заболеваниях с чрезмерным расщеплением эритроцитов, поскольку это важный фактор, стимулирующий рост бактерий.
Резервуар бактерий во многих странах до сих пор неизвестен. Например, серотип 8 был выделен из пищи и воды в бывшей Чехословакии, Однако о случаях иерсиниоза, вызванного этим серотипом у человека, не сообщалось.
Возможна также передача бактерий от человека человеку. Некоторые семейные вспышки болезни произошли после контакта с собакой. В то же время собаки и кошки не считаются важным резервуаром этих бактерий.
Первичное заражение овощей все еще встречаются на полях во время вегетации, а также во время сбора и хранения урожая. Однако первоначальной концентрации инфекции обычно недостаточно, чтобы вызвать заболевание.
Низкая температура, поддерживаемая в овощных хранилищах, способствует интенсивному размножению возбудителя на овощах, что может быть опасно для здоровья в конце зимы и весной. Чаще всего иерсиния встречается в местах гниения овощей. Причиной заболевания могут быть недостаточно тщательно очищенные и промытые гниющие овощи или посуда, где их мыли. Установлено, что иерсиния не разрушается при засолке и сушке овощей.
Насколько распространен иерсиниоз?
Y.enterocolitica встречается по всему миру. Ее обнаруживают у животных, людей, в пище и воде. Иерсиниоз у людей был обнаружен на 5 континентах и более чем в 30 странах.
- В разных регионах мира подтверждены разные серотипы. Серотипы 3,5,9 и 27 встречаются в регионах с умеренным или холодным климатом, включая Европу.
- Наличие серотипов 8, 13, 18, 20 и 21 подтверждено в США.
- Серотип 8 вызвал несколько вспышек в этой стране. За пределами Северной и Южной Америки его выделяли из фекалий здоровых (бессимптомных) собак и поросят в Нигерии.
Заболеваемость иерсиниозом сильно различается между регионами и даже между соседними странами. Самый высокий уровень заболеваемости зарегистрирован в Скандинавии, Бельгии, нескольких странах Восточной Европы, Японии, Южной Африке и Канаде. Заболевание реже встречается в США, Великобритании и Франции. Предполагается, что и в тропических странах Y.enterocolitica может быть одной из основных причин диареи.
Случаи заболевания обычно спорадические или небольшие, встречаются семейные вспышки. Также описано несколько эпидемий:
- 1972 г. – 3 вспышки в Японии (1 вспышка – 189 случаев, 2 вспышки – 198 случаев, 3 вспышки – 544 случая). Источник заражения не установлен,
- 1976 г. – штат Нью-Йорк (218 школьников). Источник: Chocolate Milk, 1982 – США (Теннесси, Арканзас, Миссисипи) – 172 госпитализированных человека (были выделены серотипы 13 и 18, что редко встречается в США. Источник: молоко).
- 1973 – Финляндия (94 человека),
- 1992 г. – вспышка заболевания у детей в Румынии.
Во многих промышленно развитых странах Y. enterocolitica является одной из основных причин гастроэнтерита у детей и вторым изолированным организмом после сальмонеллы. В Европе большинство случаев встречается осенью и зимой.
Гастроэнтерит
Y.enterocolitica была выделена у многих домашних и диких млекопитающих, а также у некоторых птиц и холоднокровных животных. Серотипы, выделенные от животных, значительно отличаются от серотипов, выделенных у людей. Исключение составляют свиньи, собаки и кошки, от которых были выделены серотипы 3 и 9, которые также встречаются у людей.
В некоторых странах Y.enterocolitica часто выделяют именно у животных. Например, в Бельгии серотипы, которые также были обнаружены у людей, были выделены из 62,5% свиных языков, полученных на бойнях. Исследования в Дании и Бельгии показывают, что носителями этого организма являются 3-5% свиней.
Симптомы иерсиниоза
Наибольшему риску развития иерсиниоза подвержены маленькие дети и пожилые люди, а также люди с пониженной резистентностью. После заражения латентный период, также называемый инкубацией, может длиться от 3 до 19 дней (в среднем от 5 до 7 дней).
Иерсиниоз обычно бывает симптоматическим, но симптомы меняются в зависимости от сопротивляемости человеческого организма, дозы инфекции, патогенности возбудителей и возраста пациента. Также возможно бессимптомное носительство Yersinia enterocolitica.
Чаще всего инфекция принимает форму острого энтерита, острого воспаления лимфатических узлов кишечника или ряда симптомов, указывающих на острый аппендицит. В очень редких случаях из иерсиниоза развивается сепсис. Это возможно у людей с тяжелыми сопутствующими заболеваниями, такими как иммунодефицит, диабет, тяжелое недоедание или алкоголизм. Следствием сепсиса может стать образование абсцессов органа.
Болезнь часто обнаруживается у маленьких детей.
Типичные симптомы у малышей:
- первый признак острого энтерита – водянистая диарея (продолжительностью 3–14 дней);
- диарея с кровью присутствует в 5% случаев
- умеренная температура;
- схваткообразная боль в животе;
- рвота.
Умеренная температура
Симптомы обычно появляются через 4-7 дней после заражения и длятся от 1 недели до 3 недель и более.
У детей старшего возраста и взрослых преобладающие симптомы:
- боль с правой стороны в животе;
- лихорадка, что может вызвать подозрение на острый аппендицит.
Признаки и симптомы зависят от пораженных органов. К ним относятся симптомы:
- сильного обезвоживания: диарея, сухость слизистых оболочек, повышенная жажда;
- болезненность при осмотре брюшной полости;
- симптомы, которые могут сопровождать бактериемию / сепсис – тахипноэ, учащенное сердцебиение, лихорадка.
У некоторых генетически предрасположенных людей примерно через месяц после начала диареи могут возникать боли в суставах, в основном в коленных, голеностопных и лучезапястных суставах, которые самопроизвольно исчезают в течение 6 месяцев.
В течение 2–20 дней после болезни могут появиться болезненные, приподнятые над поверхностью кожи красные пятна, которые являются симптомом так называемого узловой эритемы. Этот симптом чаще всего наблюдается у женщин на ногах или туловище и обычно проходит сам в течение месяца.
Осложнения и смертность от иерсиниоза
У генетически предрасположенных людей может развиться миокардит или гломерулонефрит.
В Европе зарегистрировано около 100 случаев сепсиса. Могут возникнуть и другие осложнения, но они встречаются реже. Из 1700 пациентов, инфицированных Y.enterocolitica в Бельгии:
- 86% имели незначительные симптомы гастроэнтерита;
- около 10% имели симптомы, указывающие на аппендицит;
- менее 5% имели сепсис и абсцессы печени.
Некоторые осложнения, т.е. абсцессы печени и селезенки встречаются у взрослых и пациентов с иммунодефицитом. Во всем мире также были случаи смерти от иерсиниоза. Смертность была особенно высокой в группе инфицированных людей, у которых развился сепсис, вызванный Y.enterocolitica, после переливания крови от инфицированных людей (23 из 35 случаев закончились смертельным исходом).
Что делать при появлении симптомов иерсиниоза?
Если вы испытываете диарею с лихорадкой и болями в животе, вам следует немедленно обратиться к врачу.
Как врач диагностирует иерсиниоз?
Заражение Yersinia enterocolitica подтверждается путем выделения бактерий из фекалий или других биологических материалов, например, из лимфатических узлов, синовиальной жидкости, мочи, желчи или крови.
Диагностика иерсиниоза
Также полезны серологические тесты и визуализирующие тесты, например, ультразвук брюшной полости и компьютерная томография. Эти методы помогают отличить иерсиниоз от аппендицита.
При колоноскопии изменения в толстой кишке неспецифичны, проявляются обычно в виде небольших эрозий или язв. Поэтому это обследование обычно не проводится.
Как лечить иерсиниоз?
Лечение иерсиниоза в основном симптоматическое. Неосложненные случаи диареи, вызванной Yersinia enterocolitica, обычно не требуют антибактериальной терапии, которая показана при более тяжелых инфекциях.
Можно ли полностью вылечить иерсиниоз?
Заболевание обычно проходит полностью, но в тяжелых случаях может привести к некрозу кишечника, требующему хирургического вмешательства. В случае сепсиса, который обычно развивается у пациентов с тяжелыми сопутствующими заболеваниями, прогноз тяжелый и с высокой летальностью.
Что делать после лечения иерсиниоза?
Никаких конкретных рекомендаций нет.
Профилактика иерсиниоза
Чтобы избежать иерсиниоза:
- Избегайте употребления сырой и полусырой свинины.
- Употребляйте только пастеризованное молоко и молочные продукты.
- Тщательно мойте руки, прежде чем прикасаться к малышу, его игрушкам, бутылочкам или пустышкам.
- Мойте руки водой с мылом перед едой и приготовлением пищи, после работы с животными, сырым мясом и субпродуктами.
- Избегайте перекрестного загрязнения продуктов на кухне: используйте отдельные разделочные доски для сырого мяса и других продуктов, тщательно мойте столы, посуду и другие поверхности сырой водой после обработки сырого мяса, овощей.
- Из-за возможности возникновения внутрибольничных инфекций, вызванных иерсиниозом, в больнице следует принять соответствующие меры для предотвращения распространения инфекции, особенно при переливании крови.
- Защищайте почву и водные источники от загрязнения фекалиями людей и животных.
- Правильно обрабатывайте и храните выращенные овощи, защищайте их от грызунов, уничтожайте грызунов в овощехранилищах.
- Правильно ухаживайте за домашними животными, мойте руки после контакта с ними, осторожно обращайтесь с фекалиями животных при чистке клеток.
Поделиться ссылкой:
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
научный редактор
Сергей Федосов
и
шеф-редактор
Лада Родчанина
Дата публикации 29 апреля 2020Обновлено 29 апреля 2020
Определение болезни. Причины заболевания
Псевдотуберкулёз (дальневосточная скарлатиноподобная лихорадка) — острое и хроническое сапрозоонозное инфекционное заболевание, вызываемое бактерией Yersinia pseudotuberculosis. Хозяева возбудителя — люди и животные, места развития — органические и неогранические предметы. В ходе заболевания происходит воспаление кишечных лимфатических узлов, бактерия выделяет эндотоксины и поражает весь организм.
Характеризуется синдромом общей инфекционной интоксикации, точечными высыпаниями, поражением печени и суставов, воспалением конечного отдела тонкого кишечника.
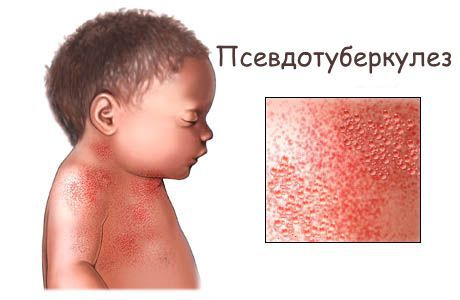
Этиология
Возбудитель — Yersinia pseudotuberculosis (палочка псевдотуберкулёза). Название бактерии происходит из-за внешней схожести патологических изменений внутренних органов с изменениями при туберкулёзе (туберкулёзные бугорки).
Царство: Бактерии
Тип: Протеобактерии
Класс: Гамма-протеобактерии
Порядок: Enterobacterales
Семейство: Yersiniaceae
Род: Yersinia
Вид: Yersinia pseudotuberculosis
Yersinia pseudotuberculosis — грамм-отрицательная палочка, не образующая споры. Любит влагу, растёт при пониженных температурах, например в овощехранилищах, устойчива во внешней среде. Хорошо развивается на обычных питательных средах с оптимумом температуры 2-10°С, образуя полупрозначные бело-жёлтые колонии.
В почве и воде сохраняется годами, в молоке до 3 недель, на овощах до 2 месяцев, при кипячении погибает через 30 минут, 3 % хлорамин убивает бактерию за 1-2 часа, ультрафиолетовое излучение приводит к гибели за 30 минут. Может размножаться в холодильнике.
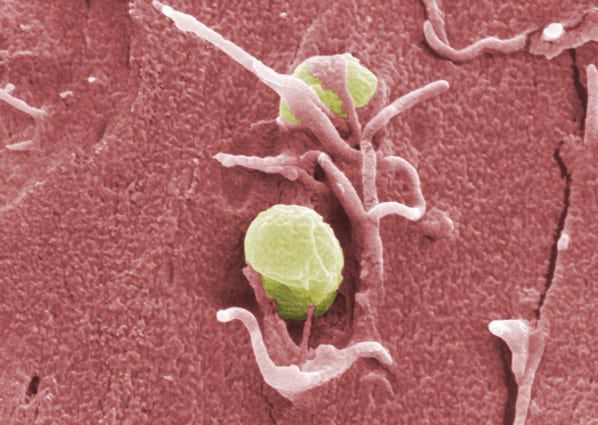
Y. pseudotuberculosis прикрепляется к клетке хозяина при помощи трансмембранных белков (инвазины) и специфических рецепторов (интегрины), причём одновременно блокирует возможность запуска иммунного ответа на поверхности клетки-хозяина. Проникнув в клетку, патоген паразитирует, вызывая изменения состава клеточной среды в худшую для клетки-хозяина сторону. В клетку поступают необходимые для бактерии вещества, а белки возбудителя не попадают наружу, что препятствует раннему развитию иммунного ответа.
Высокопатогенные штаммы Y. pseudotuberculosis способны продуцировать экзотоксин, который вызывает пролиферацию Т-лимфоцитов, увеличение размеров селезёнки и гиперпродукцию цитокинов, которые провоцируют воспаление [1][3][7][11].
Эпидемиология
Резервуаром и основным источником инфекции являются грызуны, проживающие рядом с человеком, дикие и домашние животные (коровы, козы, лошади, овцы), а также неживые объекты внешней среды (овощи, корнеплоды, влажная почва). У животных болезнь может вызывать ограниченный некроз тканей и образование гранулём в паренхиматозных органах. Человек очень редко является источником заражения.
Наибольшая заболеваемость в России регистрируется на Дальнем Востоке, в Сибири, Северо-Западном регионе и Санкт-Петербурге. Это связано с большим количеством грызунов на этих территориях и подходящих для жизнедеятельности бактерии климатических условиях — прохлады и влажности. Заболевание сезонное, чаще встречается в зимний и весенний период.
Механизмы передачи:
- фекально-оральный (пищевой, водный и контактно-бытовой пути;
- аэрозольный (воздушно-капельный и воздушно-пылевой пути);
- вертикальный (передача плоду при заражении матери во время беременности при генерализованной форме).
Основной путь передачи инфекции — пищевой (овощные блюда и молочные продукты без предварительной термической обработки). Другой распространённый путь передачи — употребление воды из открытых водоемов.
Факторами передачи выступают овощи, корнеплоды, молоко, почва или пыль. Больные люди могут быть заразны, однако какой-то значимой роли в заболеваемости это не играет — случаи заражения довольно редки, так как даже при наличии симптомов не выделяется значительного количества бактерий для инфицирования.
В последнее время возросло число хронических и рецидивирующих форм болезни, несмотря на то, что иммунитет после болезни формируется стойкий. Повторные заболевания обусловлены возникновением других штаммов бактерии.
Болеют инфекцией чаще дети. Летальность низкая, смертельные случаи чаще связаны с септическим вариантом течения болезни при высокой концентрации бактерии в крови [1][2][7][10].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы псевдотуберкулеза
Инкубационный период заболевания составляет от 3 до 18 дней. Начало подострое — основной синдром появляется минимум через сутки, но не позднее 3 суток от начала болезни. Псевдотуберкулёз может протекать под маской множества заболеваний: острых кишечных инфекции другой этиологии, воспалительных заболеваниях кишечника неинфекционного характера, скарлатины, гепатита, что часто затрудняет постановку правильного диагноза.
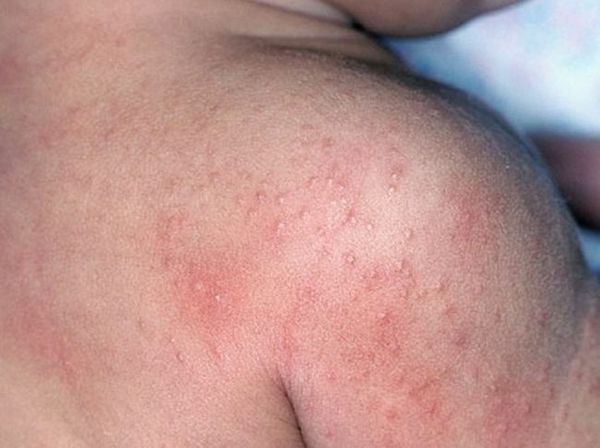
В классическом варианте можно перечислить следующие синдромы:
- общая инфекционная интоксикация;
- терминальный илеит (воспаление конечного отдела тонкого кишечника);
- мезаденит (воспаление внутрибрюшных лимфоузлов);
- мелкоточечная экзантема (скарлатиноподобная сыпь);
- увеличение печени и селезёнки;
- нарушения пигментного обмена (желтуха);
- артрит (боли в суставах);
- поражение респираторного тракта (ринит, фарингит).
Больные ощущают озноб, головную боль, общее недомогание. Появляются боли в мышцах и суставах, нарастает бессонница. Температура тела достигает 38-40°С с постоянными значениями (колебания в течение суток не превышают 1°С на фоне отсутствия лечения). Характерна заторможенность. Возможно першение в горле, кашель и насморк. Постепенно появляются боли в животе (преимущественно в правой нижней части брюшной полости) области), тошнота, возможна рвота и диарея (в последнее время редкий признак). Присутствует тяжесть в правом подреберье, в некоторых случаях темнеет моча и светлеет кал, появляется сыпь на теле. Боли в суставах могут приобретать крайне выраженный характер вплоть до обездвиживания больного.
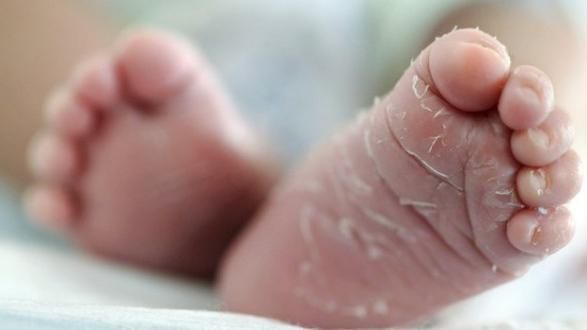
Кожа сухая и горячая на ощупь, присутствует одутловатость и гиперемия лица. Возможна ограниченное покраснение и отёчность лица, шеи, кистей и стоп, а в конце болезни на стопах и кистях появляется пластинчатое шелушение.
Возможны кровоизлияния в глазное яблоко и конъюнктиву век, покраснение слизистой оболочки ротоглотки (как при ОРЗ), иногда мелкие высыпания на слизистых оболочках ротоглотки). На 2-4 дни болезни появляется ярко-красная точечная сыпь повсеместной локализации, симметричная, на обычном фоне кожи, со сгущением в складках кожи. При высыпаниях наблюдается бледный носогубный треугольник (как при скарлатине).
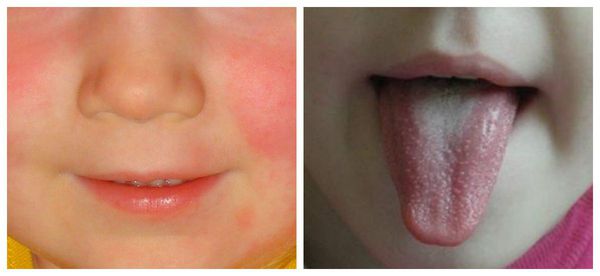
Язык покрыт в первые дни белым налётом, потом налёт сходит и язык приобретает ярко-малиновую окраску.
Со стороны органов желудочно-кишечного тракта нередко выявляется болезненность и урчание, увеличение печени и селезёнки и другие симптомы, по клинике заболевания полностью имитирующие острый аппендицит.
При затяжном и особенно при хроническом течении развиваются патологические токсико-аллергические реакции, происходит аутоиммунная перестройка иммунной системы человека, что выражается в периодических лихорадках, неярко выраженной интоксикации, высыпаниях, нарушениях зрения, миокардитах, воспалительных процессах в суставах.
Псевдотуберкулёз при беременности: течение болезни у беременных имеет более затяжной характер, чаще развиваются хронические формы. Повышается частота абортов и преждевременных родов. Специфического воздействия на плод не отмечено [1][4][5][8].
Патогенез псевдотуберкулеза
Входные ворота заболевания — слизистая оболочка желудочно-кишечного тракта.
Патологический процесс проходит в несколько фаз:
- Заражение: возбудитель проникает в организм, преодолевая желудочный барьер.
- Энтеральная фаза: происходит колонизация бактерией слизистой оболочки кишечника и инвазирование кишечной стенки;
- Фаза регионарной инфекции: возбудитель распространяется по лимфатическим сосудам в брыжеечные лимфоузлы кишечника, где происходит его размножение и накопление (развивается лимфаденит и лимфангит);
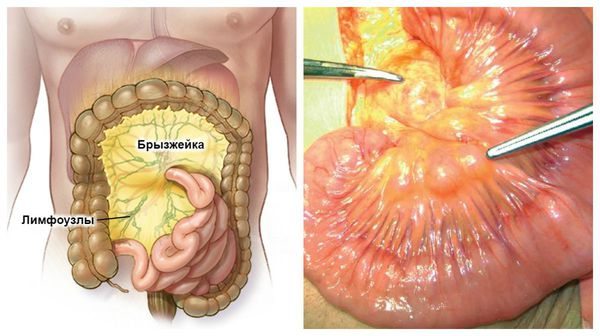
- Генерализация инфекции: в результате прорыва лимфатического барьера развивается бактериемия и перенос возбудителя во внутренние органы через кровь. Часть бактерий гибнет, после чего высвобождается эндотоксин, развивается токсинемия и появляются первые симптомы болезни. Далее происходит многоуровневый процесс взаимодействия возбудителя с тканями и органами, богатыми ретикулоэндотелиальными клетками, которые находятся в печени, селезёнке и лимфоузлах кишечника. Образуются специфические гранулёмы, микроабсцессы, которые могут закончиться полной гибелью бактерии и удалением из организма, что чаще всего прводит к выздоровлению. Реже, при неполном фагоцитозе и длительной иммунной стимуляции, возможна хронизация инфекции и развитие патологического аутоиммунного процесса. Защитные антитела появляются медленно [2][5][8][10].
Классификация и стадии развития псевдотуберкулеза
По Международной классификации болезней 10-го пересмотра (МКБ-10) заболевание может обозначаться двумя кодами:
- А04.8 Другие уточненные бактериальные кишечные инфекции;
- A28.2 Экстраинтестинальный иерсиниоз (псевдотуберкулёз).
По клинической форме псевдотуберкулёз подразделяется на:
- генерализованную форму (значительно выражены три и более синдрома);
- абдоминальную (боли в животе, диарея, мезаденит, увеличение печени и селезёнки);
- желтушную (пожелтение кожи и склер, потемнение мочи, увеличение размеров печени);
- артралгическую (боли в суставах);
- экзантемную (скарлатиноподобная сыпь, локальные покраснения — симптомы “капюшона, носков и перчаток”, малиновый цвет языка;
- катаральную форму (кашель, насморк, першение и боль в горле, покраснение слизистой оболочки ротоглотки);
- смешанную (не менее двух равнозначных признака);
- стёртую (слабо выраженный синдром общей инфекционной интоксикации, дискомфорт в животе);
- латентную (клинических проявлений нет, есть только лабораторные изменения).
По степени тяжести выделяют:
- Лёгкую — продолжительность болезни не более 10 дней, температура тела до 38°C, интоксикация слабо выражена, лёгкий дискомфорт в животе, диарея 1-2 раза, незначительный нейтрофильный лейкоцитоз крови, отсутствие осложнений.
- Средней тяжести — продолжительность болезни до 2 недель, температура 38-39°C, выраженная интоксикация, выраженные боли в животе, неоднократная диарея, реактивные непродолжительные артриты, иногда рецидивы болезни, отсутствие осложнений, значительный нейтрофильный лейкоцитоз.
- Тяжёлая — температура тела не менее 39°C, длительность не менее двух недель, выраженные боли в животе, диарея, поражения суставов, миокардиты, нарушение работы почек.
По течению заболевание может протекать с рецидивами (в 50 % случаев) и без.
По длительности псевдотуберкулёз бывает:
- острым (1–3 месяцев);
- подострым (3–6 месяцев);
- хронический (дольше 6 месяцев) [1][6][8][10].
Осложнения псевдотуберкулеза
В период разгара болезни, особенно при применении бактерицидных антибиотиков, возможно такое осложнение, как инфекционно-токсический шок — резкое падение артериального давления и повышение температуры тела, нарушение сознания, кровоизлияния и кровотечения, полиорганная недостаточность (сердца, лёгких, почек).
К аллергическим осложнениям относят:
- крапивницу (зудящие красные высыпания на теле);
- отёк Квинке (массивные высыпания на теле, сопровождающиеся отёком ткани, часто с развитием удушья);
- артриты (воспаление и боль в суставах);
- узловатая эритема (появление болезненных подкожных узелков красноватого цвета);
- синдром Рейтера (классическая триада: боли в суставах, коньюнктивит и уретрит).
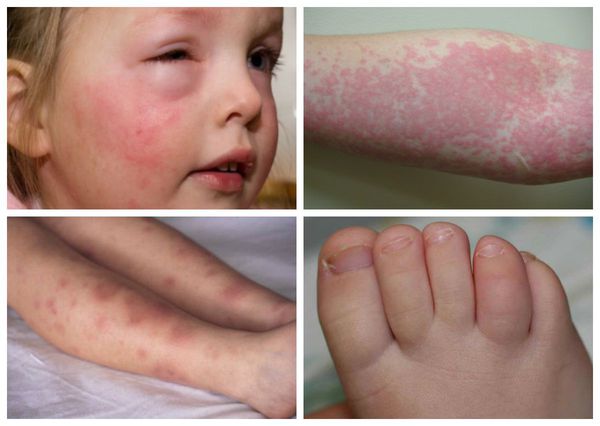
Осложнения, связанные с воспалением оболочки мозга (менингит и менингоэнцефалит) проявляются выраженной головной болью до тошноты, рвотой, потерей сознания, чувствительностью к шуму, свету, ригидностью мышц шеи и другой менингеальной симптоматикой.
При развитии нефрита появляются боли в поясничной области, отёки, кровь в моче, учащается мочеиспускание.
Острая почечная недостаточность — внезапное нарушение функции почек — выражается снижением количества отделяемой мочи (вплоть до анурии – полного её отсутствия), тошнотой, слабостью, рвотой.
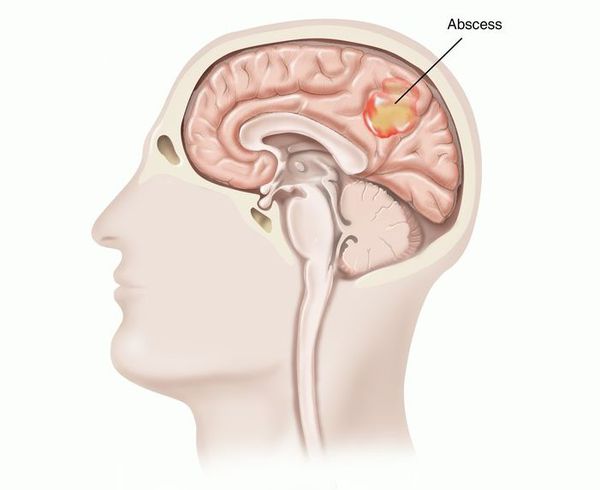
К другим осложнениям относят миокардит (воспаление сердечной оболочки), пневмонию, аппендицит, абсцесс головного мозга [1][2][10].
Диагностика псевдотуберкулеза
Диагноз ставится на основе клинической картины, сбора анамнеза и лабораторной диагностики.
В лабораторную диагностику входит:
- клинический анализ крови — при псевдотуберкулёзе наблюдается нейтрофильный лейкоцитоз со сдвигом влево, эозинофилия, тромбоцитопения, повышение СОЭ;
- общий анализ мочи для выявления альбуминурии, микрогематурии (присутствия крови в моче), цилиндрурии, уробилинурии (указывает на наличие желтухи до развития её внешних признаков);
- биохимический анализ крови — отмечается повышение общего билирубина, повышение уровня АЛТ, ЩФ, тимоловой пробы, диспротеинемия (снижение уровня альбумина и повышение гамма-глобулина);
- бактериологический посев кала на йерсиния псевдотуберкулозис — важно отметить, что результаты анализа будут получены только через 2-3 недели, ранее это технически невозможно;
- серологический метод способен определить специфические антитела и антигены;
- ПЦР кала, мочи, крови, объектов внешней среды;
- УЗИ органов брюшной полости — при псевдотуберкулёзе увеличивается печень и селезёнка [2][3][7][10].
Дифференциальная диагностика зависит от формы заболевания:
- при генерализованной форме: тифо/паратифозные заболевания, сепсис;
- при абдоминальной форме: сальмонеллёз, дизентерия, острый аппендицит, геморрагические лихорадки, энтеровирусная инфекция, брюшной тиф;
- при желтушной форме: вирусные гепатиты, лептоспироз;
- при артралгической форме: ревматизм, токсоплазмоз, гепатит В;
- при экзантемной форме: скарлатина, энтеровирусная инфекция, краснуха, гепатит В;
- при катаральной форме: ОРЗ любой этиологии [1][5][8][10].
Лечение псевдотуберкулеза
Для лечения необходим палатный режим (пациенту разрешается передвигаться в пределах палаты). Ограничения в питании незначительные: рекомендуется диета № 15 по Певзнеру (общий стол) — обычный рацион с некоторым ограничением тяжелой пищи, без алкоголя при нетяжелой форме болезни. При поражении печени необходимо соблюдать диету № 5 (без алкоголя, с ограничением жирного, жареного, острого и копчёного).
Медикаментозная терапия включает применение антибиотиков фторхинолонового и цефалоспоринового рядов не менее двух недель под строгим контролем врача, так как имеется риск развития инфекционно-токсического шока.
Патогенетическая терапия:
- дизинтоксикация: обильное питьё до 2-3 литров в сутки, глюкозо-солевые растворы для пероральной и парентеральной (внутривенной) регидротации (восстановления водно-солевого баланса);
- сорбенты применяются в первые дни лечения для очистки кишечника от токсинов, продуктов распада и брожения;
- пробиотическая поддержка: пре- и пробиотики для поддержания нормальной микробиоты кишечника;
- витаминотерапия: повышенные дозы витамина С, никотиновая кислота, витамины группы В для нормализации процессов жизнедеятельности и борьбы с болезнью;
- десенсибилизация противоаллергическими средствами желательна при любой форме болезни, так как в патогенезе всегда присутствует аллергический компонент;
- при выраженном воспалительном процессе соединительной ткани и артралгиях применяются нестероидные противовоспалительные средства;
- в периоде выздоровления рекомендуется общеукрепляющая терапия витаминами и адаптогенами.
Пациента выписывают при стихании клинической симптоматики и нормализации общеклинических лабораторных показателей, но не ранее 20-го дня от начала болезни. Такой подход помогает выявить и устранить рецидивы заболевания.
Диспансеризация переболевших проходит под наблюдением врача-инфекциониста в течение одного месяца при лёгкой болезни, трёх месяцев при среднетяжёлых формах и до полугода при тяжелом поражении — в целях раннего выявления рецидивов болезни и их своевременного лечения [1][4][7][8].
Прогноз. Профилактика
При неосложненных формах в присутствии своевременно начатого лечения прогноз благоприятный. Такие формы болезни хорошо поддаются терапии. При осложнениях, запущенном течении болезни и запоздалом антибактериальном лечении возможно формирование хронических форм, развитие аутоиммунных ревматологических и гастроэнтерологических заболеваний. Осложнения в целом редки, количество хронических форм и аутоиммунных последствий невыяснено из-за сложностей диагностики и низкой осведомлённости врачей.
Профилактика псевдотуберкулёза:
- мероприятия по предупреждению контаминации (смешивания разных продуктов) и размножения йерсиний на овощах в овощехранилищах, плодоовощных базах и тепличных хозяйствах: борьба с грызунами, затруднение доступа грызунов на базы, просушка и побелка помещений хранилищ (негативно влияет на жизнедеятельность йерсиний), регулярное проведение санитарного обследования на наличие бактерии в смывах;
- соблюдение технологии приготовления блюд из овощей, мяса, рыбы, обработка инвентаря — тщательный отбор, хранение, промывка водой, достаточная термическая обработка;

- гигиеническое воспитание населения: важно препятствовать проникновению грызунов в дома и хранилища овощей, мыть руки перед едой, тщательно промывать пищу [1][3][5][8].
Источник
