Колонии кишечной палочки в чашках петри
Ìàòåðèàë íå ìîé, ê ñîæàëåíèþ, íî èíòåðåñíûé.
Ïîäóìûâàëè î òîì, ÷òîáû âûðàñòèòü öåëóþ êóëüòóðó áàêòåðèé, ñêàæåì íàóêè èëè âåñåëüÿ ðàäè? Äåëî ýòî, êàê íè ñòðàííî, óäèâèòåëüíî ïðîñòîå. Âñå, ÷òî âàì ïîòðåáóåòñÿ, ýòî àãàðèçèðîâàííàÿ ïèòàòåëüíàÿ ñðåäà, íåñêîëüêî ñòåðèëüíûõ ÷àøåê Ïåòðè, äà áàêòåðèè!
×àñòü 1 èç 3: Ïîäãîòîâêà ÷àøåê Ïåòðè
1. Ïîäãîòîâüòå àãàðèçèðîâàííóþ ïèòàòåëüíóþ ñðåäó. Àãàð – ýòî æåëåîáðàçíàÿ ñóáñòàíöèÿ, èñïîëüçóåìàÿ äëÿ âûðàùèâàíèÿ êóëüòóð áàêòåðèé. Äåëàåòñÿ àãàð èç êðàñíûõ è áóðûõ âîäîðîñëåé, îí ïðåäñòàâëÿåò ñîáîé èäåàëüíóþ ñðåäó äëÿ ìíîãèõ ðàçíûõ âèäîâ ìèêðîîðãàíèçìîâ. Èíîãäà â àãàð äîáàâëÿþò è äðóãèå âåùåñòâà – òèïà îâå÷üåé êðîâè, åñëè öåëüþ ñòîèò äîáèòüñÿ áîëåå áóðíîãî ðîñòà ìèêðîîðãàíèçìîâ.
Ïðîùå âñåãî áóäåò âîñïîëüçîâàòüñÿ ïîðîøêîâûì àãàðîì. Âàì ïîòðåáóåòñÿ ïî 1.2 ãðàììà (½ ÷àéíîé ëîæêè) íà êàæäóþ 10-ñàíòèìåòðîâóþ ÷àøêó Ïåòðè.
 òåïëîóïîðíîé åìêîñòè ðàçâåäèòå ïîðîøêîâûé àãàð â 60 ìèëëèëèòðàõ (¼ ÷àøêè) ãîðÿ÷åé âîäû. Ñàìè ïîíèìàåòå, 60 ìë – ýòî íà îäíó ÷àøêó Ïåòðè. Íóæíóþ äëÿ âàñ ïðîïîðöèþ âûñ÷èòûâàéòå ñàìè.
Ïîìåñòèòå åìêîñòü ñ âîäîé è ïîðîøêîì â ìèêðîâîëíîâêó è, äîâåäÿ âîäó äî êèïåíèÿ, êèïÿòèòå åå â òå÷åíèå ìèíóòû. Ãëàâíîå, ÷òîáû ðàñòâîð àãàðà íå óáåæàë.
Ïèòàòåëüíàÿ ñðåäà ñ÷èòàåòñÿ ãîòîâîé, êîãäà ïîðîøîê ïîëíîñòüþ ðàñòâîðèëñÿ, à ñàìà æèäêîñòü – ïðîçðà÷íàÿ.
Äàéòå ïèòàòåëüíîé ñðåäå îñòûòü, çàòåì ïåðåõîäèòå ê ñëåäóþùèì øàãàì.

2. Ïîäãîòîâüòå ÷àøêè Ïåòðè. Âû èõ âèäåëè – íåáîëüøèå ïëîñêèå ÷àøêè èç ñòåêëà èëè ïðîçðà÷íîãî ïëàñòèêà. Ó ÷àøåê Ïåòðè åñòü äâå ÷àñòè, âåðõíÿÿ è íèæíÿÿ, îíè âñòàâëÿþòñÿ äðóã â äðóãà, ÷òî ñëóæèò äëÿ çàùèòû êóëüòóðû ìèêðîîðãàíèçìîâ îò âîçäóõà è ïðî÷èõ ïîòåíöèàëüíûõ èñòî÷íèêîâ çàðàæåíèÿ, à òàêæå ñäåðæèâàåò ãàçû, âûäåëÿåìûå ìèêðîîðãàíèçìàìè â õîäå ôàçû ðîñòà.
×àøêè Ïåòðè äîëæíû áûòü ñòåðèëüíû. Ñòåðèëüíû! Èíà÷å ðåçóëüòàòû ýêñïåðèìåíòà ïî âûðàùèâàíèþ áàêòåðèé ïîéäóò íàñìàðêó. Åñëè âû ïîêóïàåòå ÷àøêè Ïåòðè, òî îíè äîëæíû ïðîäàâàòüñÿ â ãåðìåòè÷íî çàïàêîâàííîé óïàêîâêå (òàêèå ÷àøêè ïðåäâàðèòåëüíî ïðîñòåðèëèçîâàíû õîëîäíûì ìåòîäîì).
Äîñòàíüòå ÷àøêè èç óïàêîâêè è ðàçäåëèòå ïîëîâèíêè. Î÷åíü àêêóðàòíî çàëåéòå ïèòàòåëüíóþ ñðåäó â íèæíþþ ïîëîâèíêó ÷àøêè òîíêèì ñëîåì, òîëüêî ëèøü ïîêðûâàþùèì äíî.
Áûñòðî çàêðîéòå ÷àøêó Ïåòðè, ÷òîáû íå äîïóñòèòü ïîïàäàíèÿ â àãàð áàêòåðèé èç âîçäóõà. Äàéòå ÷àøêàì Ïåòðè ñïîêîéíî ïîñòîÿòü ìèíóò 30-120, ïîêà ïèòàòåëüíàÿ ñðåäà íà îñòûíåò è íå çàòâåðäååò (ãîòîâàÿ ïèòàòåëüíàÿ ñðåäà áóäåò íàïîìèíàòü æåëå).
3. Îõëàäèòå ÷àøêè Ïåòðè. Åñëè âû íå ïëàíèðóåòå íåìåäëåííî çàñåëÿòü áàêòåðèè â èõ íîâûé äîì, òî ÷àøêè Ïåòðè íåîáõîäèìî ïîìåñòèòü â õîëîäèëüíèê äî òåõ ïîð, ïîêà íå ïðèäåò èõ ÷àñ.
Õðàíåíèå ÷àøåê Ïåòðè â õîëîäèëüíèêå ÿâëÿåòñÿ ãàðàíòèåé òîãî, ÷òî âîäà íå áóäåò èñïàðÿòüñÿ (à áàêòåðèè î÷åíü ëþáÿò âîäó). Êðîìå òîãî, ïèòàòåëüíàÿ ñðåäà íà õîëîäå ñòàíåò åùå ÷óòü òâåðæå, à ýòî íå äàñò âàì ñëó÷àéíî ïîðâàòü åå âî âðåìÿ ïîäñàäêè áàêòåðèé.
Õðàíèòü ÷àøêè Ïåòðè â õîëîäèëüíèêå íóæíî ââåðõ äíîì. Òàê íà êðûøêå íå áóäåò ñêàïëèâàòüñÿ êîíäåíñàò, êîòîðûé ïîòîì áóäåò êàïàòü îáðàòíî è ïîðòèòü ïèòàòåëüíóþ ñðåäó.
×àøêè Ïåòðè ñ ïèòàòåëüíîé ñðåäîé ìîãóò âûäåðæàòü â õîëîäèëüíèêå ïàðó ìåñÿöåâ. Êîãäà ïðèäåò èõ ÷åðåä, äîñòàíüòå ÷àøêè èç õîëîäèëüíèêà è äàéòå èì íàãðåòüñÿ äî êîìíàòíîé òåìïåðàòóðû.
×àñòü 2 èç 3: Âûðàùèâàíèå áàêòåðèé
1. Ïîäñàäèòå êóëüòóðó áàêòåðèé â ÷àøêó Ïåòðè. Àãàð òâåðä, ÷àøêà Ïåòðè êîìíàòíîé òåìïåðàòóðû – âñå ãîòîâî ê ïðîäîëæåíèþ ýêñïåðèìåíòà! À ÷òî äàëüøå ïî ïëàíó? Ïðàâèëüíî, ïîäñàäêà êóëüòóðû áàêòåðèé â ïèòàòåëüíóþ ñðåäó! È òóò åñòü äâà ìåòîäà – ëèáî ïðÿìîé êîíòàêò, ëèáî îòáîð îáðàçöîâ.
Ïðÿìîé êîíòàêò: â ýòîì ñëó÷àå áàêòåðèè ïîïàäàþò íà àãàð ÷åðåç äà, ÷åðåç ïðÿìîé ñ íèì êîíòàêò. Îäèí èç ñàìûõ ðàñïðîñòðàíåííûõ ìåòîäîâ ïðîâåäåíèÿ ïîäñàäêè òàêèì îáðàçîì – ýòî ïðîñòî ëåãîíüêî êîñíóòüñÿ ïàëüöåì ïîâåðõíîñòè ïèòàòåëüíîé ñðåäû (äî èëè ïîñëå ìûòüÿ ðóê – íåâàæíî). Êàê âàðèàíò, ìîæíî êîñíóòüñÿ íîãòåì èëè äàæå ñòàðîé ìîíåòêîé. Ìîæíî ïðîñòî ïîìåñòèòü íà ïèòàòåëüíîé ñðåäå âîëîñîê èëè êàïíóòü òóäà êàïåëüêó ìîëîêà.  îáùåì, èñïîëüçóéòå âîîáðàæåíèå!
Îòáîð îáðàçöîâ: ýòîò ìåòîä ïîçâîëèò âàì ïðîâåñòè çàáîð îáðàçöîâ ìèêðîîðãàíèçìîâ ñ ëþáîé ïîâåðõíîñòè è ïåðåíåñòè èõ â ïèòàòåëüíóþ ñðåäó. Âñå, ÷òî ïîòðåáóåòñÿ – âàòíûå ïàëî÷êè. Ïðîñòî ïðîâåäèòå ïàëî÷êîé òàì, îòêóäà âû õîòèòå âçÿòü îáðàçåö ìèêðîôëîðû (õîòü èçî ðòà, õîòü ñ êëàâèàòóðû), çàòåì ïðîâåäèòå òåì æå êîíöîì ïàëî÷êè ïî ïîâåðõíîñòè ïèòàòåëüíîé ñðåäû (íå ïîðâèòå åå). ×åðåç ïàðó äíåé âû óâèäèòå èíòåðåñíûå è óæàñíûå ðåçóëüòàòû ñâîåãî ýêñïåðèìåíòà!
Êàê âàðèàíò, â ÷àøêó Ïåòðè ìîæíî ïîäñàæèâàòü ìèêðîîðãàíèçìû èç ðàçíûõ èñòî÷íèêîâ – äëÿ ýòîãî ïðîñòî íàäî ðàçäåëèòü ÷àøêó íà ÷åòâåðòèíêè.

2. Çàêðîéòå, ïîäïèøèòå è çàïå÷àòàéòå ÷àøêè Ïåòðè. Ïîìåñòèâ áàêòåðèè íà ïèòàòåëüíóþ ñðåäó, âàì íóæíî çàêðûòü ÷àøêó êðûøêîé è çàïå÷àòàòü åå ÷åì-òî âðîäå ñêîò÷à.
Îáÿçàòåëüíî ïîäïèøèòå, ÷òî è îòêóäà ðàñòåò â êàæäîé êîíêðåòíîé ÷àøêå, èíà÷å ïîòîì íå âñïîìíèòå. Ïèñàòü ìîæíî ìàðêåðîì.
 êà÷åñòâå ìåðû äîïîëíèòåëüíîé ïðåäîñòîðîæíîñòè, ìîæíî õðàíèòü êàæäóþ ÷àøêó â îòäåëüíîì çèï-ïàêåòå. Ýòî ïîñëóæèò äîïîëíèòåëüíûì ñëîåì çàùèòû äëÿ ðàñòóùèõ áàêòåðèé. Åñëè ïàêåò ïðîçðà÷íûé, òî ýòî íå ïîìåøàåò âàì ðàçãëÿäûâàòü ðåçóëüòàòû.
3. Ïîìåñòèòå ÷àøêè Ïåòðè â òåïëîå è òåìíîå ìåñòî. Ñêàæåì, íà íåñêîëüêî äíåé, ÷òîáû áàêòåðèè ìîãëè ñïîêîéíî ðàñòè. È íå çàáûâàéòå, ÷òî õðàíèòü ÷àøêè Ïåòðè è ñåé÷àñ íàäî êâåðõó äíîì, ÷òîáû ñëó÷àéíûå êàïëè êîíäåíñàòà, ïàäàþùèå ñ êðûøêè, íå èñïîðòèëè êðàñîòó êîëîíèè ìèêðîîðãàíèçìîâ.
Îïòèìàëüíàÿ òåìïåðàòóðà íà ýòîì ýòàïå – ãäå-òî ìåæäó 20-37 ïî Öåëüñèþ. Âïðî÷åì, åñëè íóæíî, ÷òîáû ìèêðîîðãàíèçìû ðîñëè ìåäëåííåå, òî èõ âñåãäà ìîæíî ïåðåñòàâèòü â áîëåå ïðîõëàäíîå ìåñòå÷êî.
Äàéòå áàêòåðèÿìè ìèíèìóì 4-6 äíåé íà ðîñò. Çà ýòî âðåìÿ êóëüòóðà ðàçîâüåòñÿ äîñòàòî÷íî õîðîøî. Î òîì, ÷òî ðîñò íà÷àëñÿ, âàñ èçâåñòèò õàðàêòåðíûé çàïàõ, èäóùèé îò ÷àøåê Ïåòðè.

4. Çàïèñûâàéòå ñâîè ðåçóëüòàòû. ×åðåç íåñêîëüêî äíåé âû çàìåòèòå, ÷òî â êàæäîé ÷àøêå Ïåòðè ãóñòî êîëîñèòñÿ ÷òî-òî ñâîå – áàêòåðèè, ïëåñåíü, ãðèáêè è ò.ä.
Çàïèñûâàéòå ñâîè íàáëþäåíèÿ çà êàæäîé ÷àøêîé, äåëàéòå âûâîäû î òîì, ãäå áûëî áîëüøå âñåãî áàêòåðèé.
×òî ó âàñ âî ðòó? À íà äâåðíîé ðó÷êå? À íà êëàâèàòóðå? Îõ, ðåçóëüòàòû âàñ ïîðàçÿò
Ñ ïîìîùüþ îñîáîãî ìàðêåðà ìîæíî îòñëåæèâàòü ñêîðîñòü ðîñòà áàêòåðèé, åæåäíåâíî ðèñóÿ êîíòóðû êóëüòóðû íà äíå ÷àøêè Ïåòðè. ×åðåç íåñêîëüêî äíåé äíî áóäåò ïîõîæå íà ñðåç äåðåâà – âñå â êðóãàõ!

5. Ïðîâåðüòå ýôôåêòèâíîñòü àíòèáàêòåðèàëüíûõ àãåíòîâ. Èíòåðåñíî áóäåò ïîñìîòðåòü, ÷òî áóäåò, åñëè äîáàâèòü ê êóëüòóðå áàêòåðèé ÷òî-íèáóäü àíòèáàêòåðèàëüíîå (ìûëî, ê ïðèìåðó). Íàñêîëüêî ýôôåêòèâíûì îíî îêàæåòñÿ?
Âàòíîé ïàëî÷êîé ïîìåñòèòå â öåíòð êàïåëüêó ÷åãî-íèáóäü àíòèáàêòåðèàëüíîãî, çàòåì ïðîäîëæàéòå ýêñïåðèìåíò êàê îáû÷íî.
Áàêòåðèè â ÷àøêå áóäóò ðàçðàñòàòüñÿ, îáðàçîâûâàÿ êîëüöî âîêðóã ìåñòà, êóäà áûëî íàíåñåíî àíòèáàêòåðèàëüíîå âåùåñòâî. Òàì áàêòåðèé íå áóäåò, ýòî ò.í. ìåðòâàÿ çîíà.
Ýôôåêòèâíîñòü àíòèáàêòåðèàëüíûõ âåùåñòâ ìîæíî ñðàâíèâàòü, îöåíèâàÿ øèðèíó ìåðòâîé çîíû â ðàçíûõ ÷àøêàõ Ïåòðè. Ïðèíöèï ïðîñò: ÷åì øèðå çîíà, òåì ýôôåêòèâíåå âåùåñòâî.[3]
×àñòü 3 èç 3: Áåçîïàñíàÿ óòèëèçàöèÿ ìèêðîîðãàíèçìîâ
1. Ñîáëþäàéòå âñå ìåðû ïðåäîñòîðîæíîñòè. Ïåðåä óòèëèçàöèé íàäî ïîçàáîòèòüñÿ î áåçîïàñíîñòè.
Äà, áîëüøàÿ ÷àñòü âàøèõ áàêòåðèé óãðîçû ïðåäñòàâëÿòü íå áóäåò. Òåì íå ìåíåå, áîëüøèå êîëîíèè áàêòåðèé ìîãóò ïðåäñòàâëÿòü ñîáîé îïðåäåëåííóþ óãðîçó, òàê ÷òî ñïåðâà èõ íàäî óáèòü, çàëèâ õëîðêîé.
Ðóêè, ðàáîòàÿ ñ õëîðêîé, çàùèòèòå ðåçèíîâûìè ïåð÷àòêàìè, ãëàçà – î÷êàìè, îäåæäó – ôàðòóêîì.

2. Âëåéòå õëîðêó â ÷àøêè Ïåòðè. Îòêðûâ ÷àøêó, àêêóðàòíî âëåéòå òóäà íåáîëüøîå êîëè÷åñòâî õëîðêè. ×àøó äåðæèòå â ýòîò ìîìåíò íàä ðàêîâèíîé. Êîíòàêò ñ õëîðêîé óáüåò áàêòåðèè.
Íå ïðîëåéòå õëîðêó íà êîæó, îíà ææåòñÿ.
Äåçèíôèöèðîâàííûå ÷àøêè Ïåòðè ïîëîæèòå â çèï-ïàêåòû è âûáðîñèòå âñå ýòî â ìóñîð.
Ñîâåòû
Ìîæíî èñïîëüçîâàòü è êàðòîôåëüíûé àãàð: äëÿ ýòîãî âàì ïîòðåáóåòñÿ 20 ãðàìì êàðòîôåëÿ, 4 ãðàììà àãàðà è 2 ãðàììà äåêñòðîçû (ãëþêîçû). Âñêèïÿòèòå âñå ýòî â ìåðíîì ñòàêàí÷èêå. Çàòåì ñëåéòå æèäêîñòü â ÷àøêó Ïåòðè è äàéòå åñòü ïîäñîõíóòü. Çàòåì âîçüìèòå ñòåðèëüíûå âàòíûå ïàëî÷êè è ïîòðèòå èìè òàì, ãäå åñòü áàêòåðèè, çàòåì ïîìåñòèòå áàêòåðèè â ïèòàòåëüíóþ ñðåäó è çàêðîéòå ÷àøêó Ïåòðè. Ïîëîæèòå åå íà äåíü â òåïëîå ìåñòî. Íà ñëåäóþùèé äåíü âû óæå äîëæíû âèäåòü êîëîíèþ ìèêðîîðãàíèçìîâ.
Ïðåäóïðåæäåíèÿ
Íèêîãäà íå âûðàùèâàéòå îïàñíûå ìèêðîîðãàíèçìû. Ôèçèîëîãè÷åñêèå æèäêîñòè íåëüçÿ ïîìåùàòü íà ÷àøêó Ïåòðè. Åñëè òàêèå ÷àøêè áóäóò îòêðûòû, ýòî ìîæåò ïðèâåñòè ê çàðàæåíèþ ñåðüåçíîé áîëåçíüþ.
Источник
ПИТАТЕЛЬНЫЕ СРЕДЫ
(для просмотра изображений в полном размере, щелкните по ним правой кнопкой мыши и выберите пункт “ОТКРЫТЬ ИЗОБРАЖЕНИЕ В НОВОЙ ВКЛАДКЕ”)
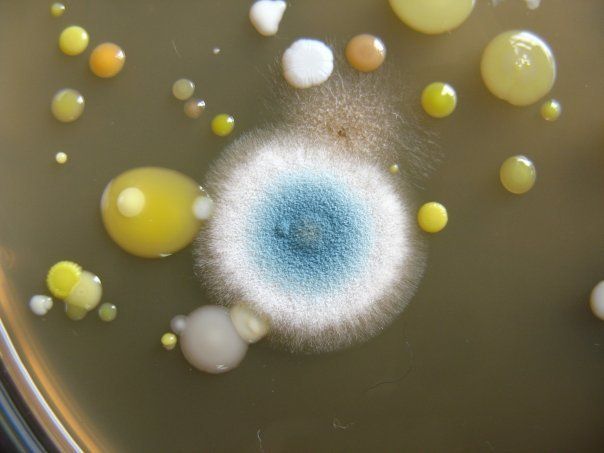
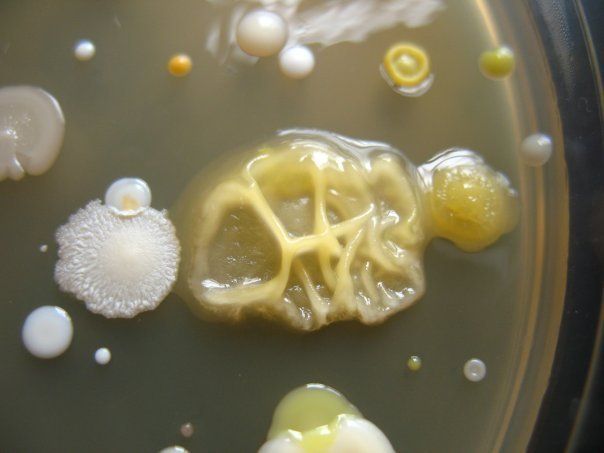 ПИТАТЕЛЬНЫЙ АГАР используют для выращивания бактерий, содержит гидролизат кильки, экстракт дрожжей, агар, хлорид натрия и дистиллированную воду. Растворяют ингредиенты, кипятят, фильтруют, стерилизуют (120 гр. С 20 минут). Затем разливают в стерильные пробирки или чашки Петри. На чашке с агаром видны разнообразные колонии микробов, выросшие в при посеве воздуха.
ПИТАТЕЛЬНЫЙ АГАР используют для выращивания бактерий, содержит гидролизат кильки, экстракт дрожжей, агар, хлорид натрия и дистиллированную воду. Растворяют ингредиенты, кипятят, фильтруют, стерилизуют (120 гр. С 20 минут). Затем разливают в стерильные пробирки или чашки Петри. На чашке с агаром видны разнообразные колонии микробов, выросшие в при посеве воздуха.
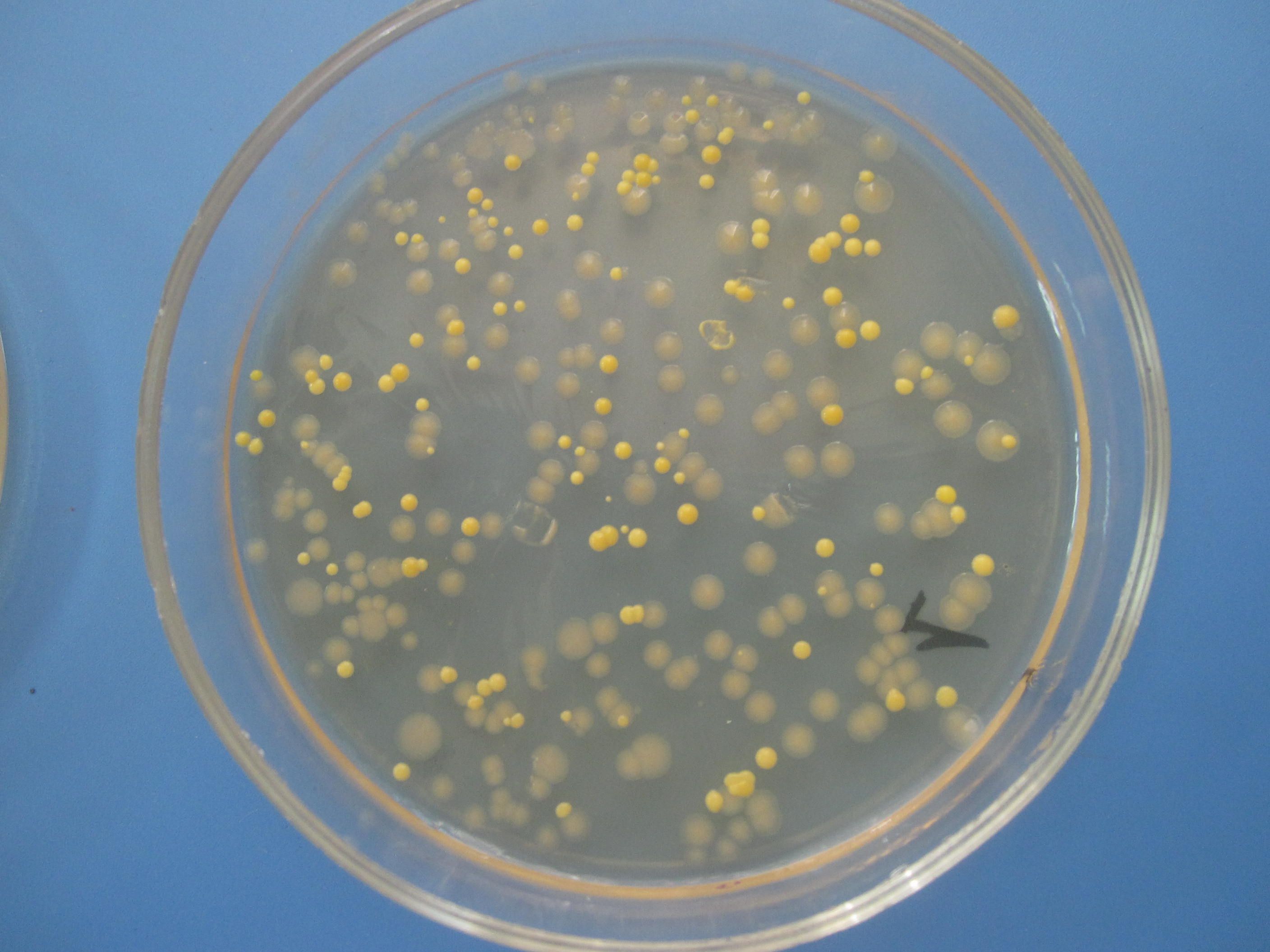
 СМЕСЬ БАКТЕРИЙ
СМЕСЬ БАКТЕРИЙ
На чашке с МПА видны различные колонии бактерий, отличающиеся по цвету, форме, размерам, прозрачности…. Культуральные свойства Escherichia coli: круглые с ровными краями, гладкие, влажные, слизистые, полупрозрачные колонии.
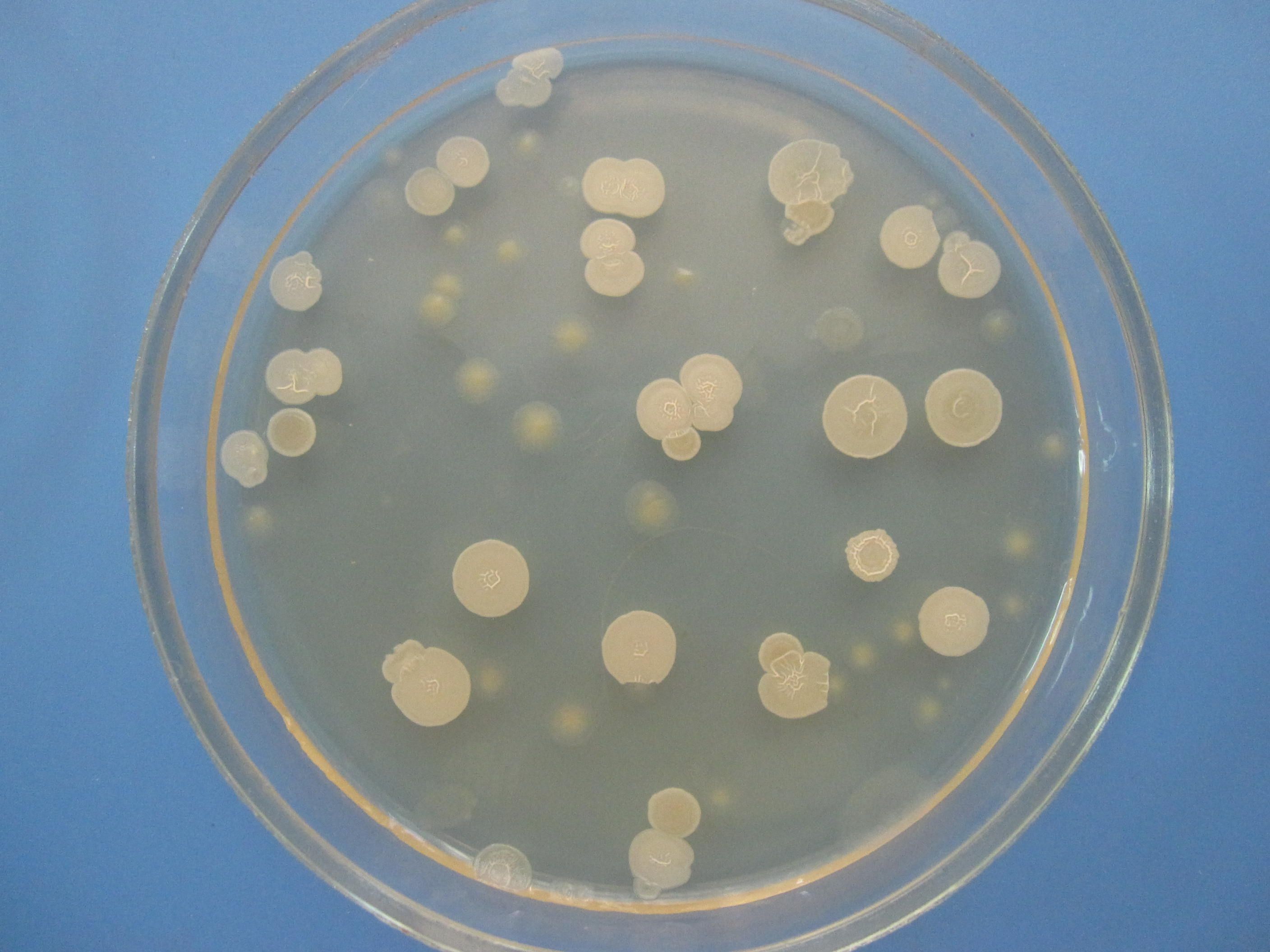
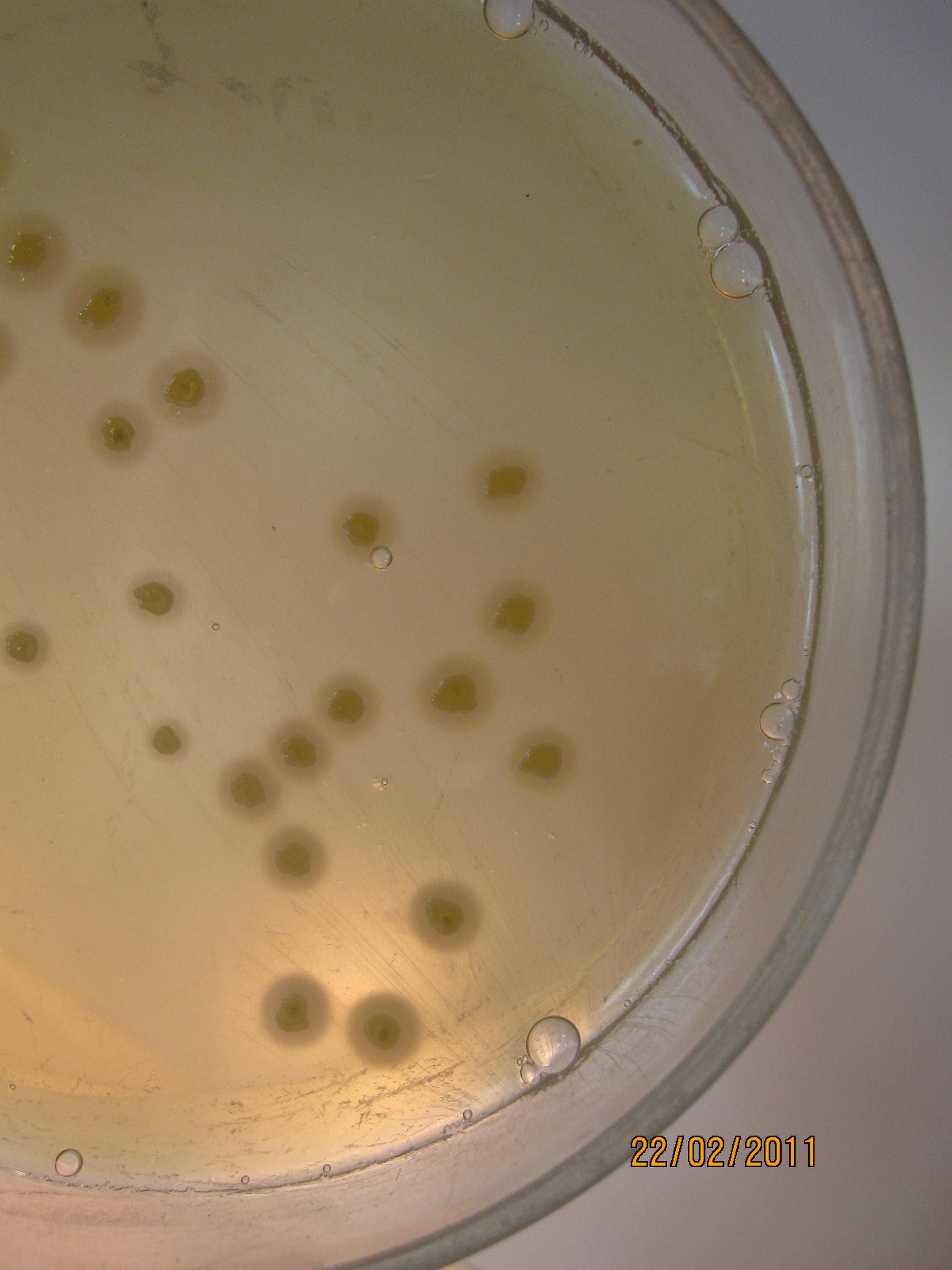 ЖЕЛТОЧНО-СОЛЕВОЙ АГАР ЧИСТОВИЧА – селективная среда, предназначенная для культивирования стафилококков. Содержит питательный агар, желток куриного яйца, повышенные концентрации хлорида натрия (8-10%), которые не препятствуют размножению стафилококков и обеспечивают элективность среды для данных микробов. Среда позволяет дифференцировать лецитиназопозитивные стафилококки, вокруг колоний которых образуются зоны помутнения с перламутровым оттенком.
ЖЕЛТОЧНО-СОЛЕВОЙ АГАР ЧИСТОВИЧА – селективная среда, предназначенная для культивирования стафилококков. Содержит питательный агар, желток куриного яйца, повышенные концентрации хлорида натрия (8-10%), которые не препятствуют размножению стафилококков и обеспечивают элективность среды для данных микробов. Среда позволяет дифференцировать лецитиназопозитивные стафилококки, вокруг колоний которых образуются зоны помутнения с перламутровым оттенком.
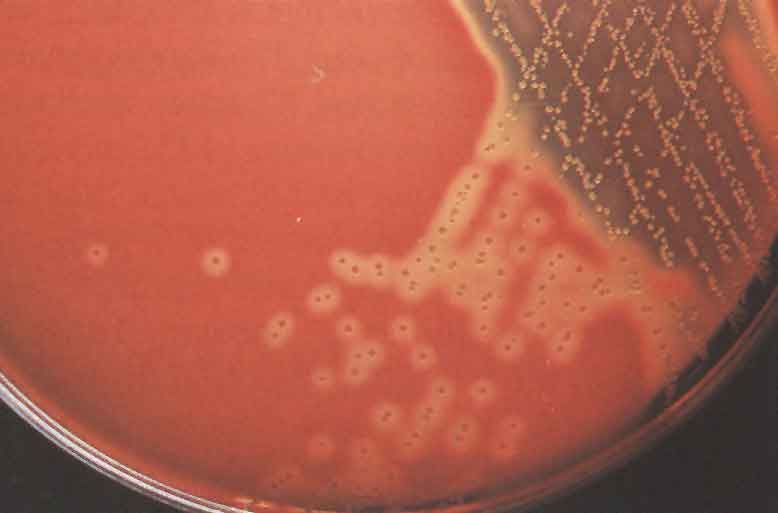
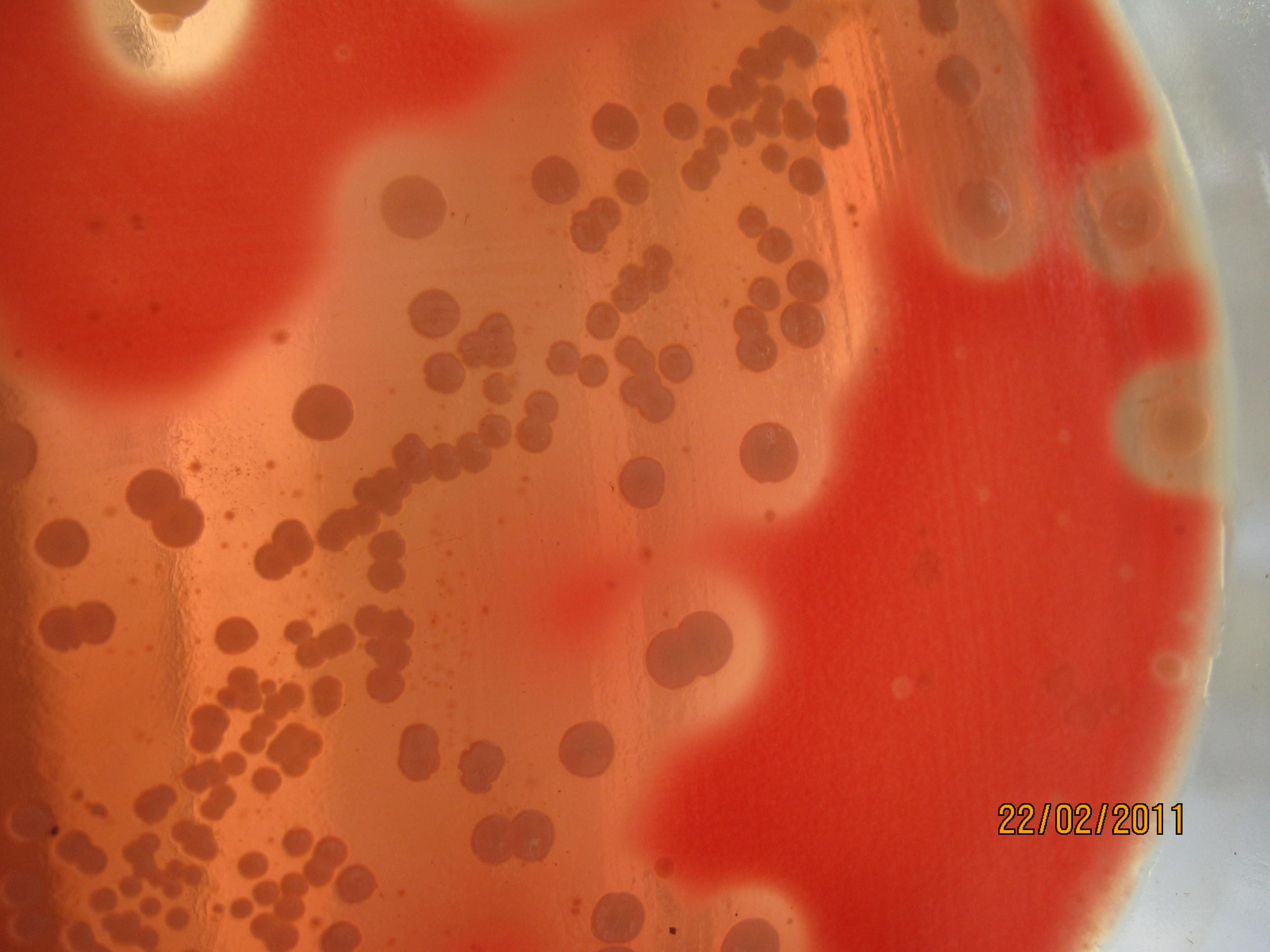 КРОВЯНОЙ АГАР питательная среда для выявления гемолитических свойств бактерий. К расплавленному остуженному (до 45-50 гр С) питательному агару асептически добавляют 5-10% дефибринированной крови, хорошо перемешивают и сразу же разливают в чашки Петри. Вокруг выросших колоний отчетливо видны прозрачные зоны гемолиза.
КРОВЯНОЙ АГАР питательная среда для выявления гемолитических свойств бактерий. К расплавленному остуженному (до 45-50 гр С) питательному агару асептически добавляют 5-10% дефибринированной крови, хорошо перемешивают и сразу же разливают в чашки Петри. Вокруг выросших колоний отчетливо видны прозрачные зоны гемолиза.
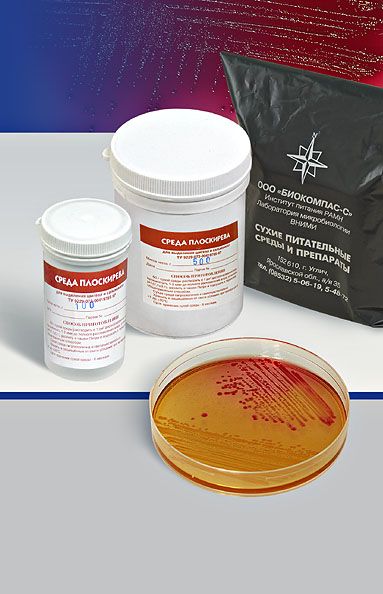
 СРЕДА ПЛОСКИРЕВА – дифференциально-диагностическая и селективная, способствует лучшему росту некоторых бактерий (возбудители брюшного тифа, паратифов, дизентерий) и подавляет рост других (кишечная палочка и пр.). Содержит питательный агар с лактозой, бриллиантовым зеленым, солями желчных кислот, минеральными солями и индикатором (нейтральный красный). Лактозонегативные колонии вырастают бесцветными, лактозопозитивные – красными. На некоторых модификациях среды Плоскирева выявляется еще и способность сальмонелл выделять сероводород: выросшие колонии чернеют.
СРЕДА ПЛОСКИРЕВА – дифференциально-диагностическая и селективная, способствует лучшему росту некоторых бактерий (возбудители брюшного тифа, паратифов, дизентерий) и подавляет рост других (кишечная палочка и пр.). Содержит питательный агар с лактозой, бриллиантовым зеленым, солями желчных кислот, минеральными солями и индикатором (нейтральный красный). Лактозонегативные колонии вырастают бесцветными, лактозопозитивные – красными. На некоторых модификациях среды Плоскирева выявляется еще и способность сальмонелл выделять сероводород: выросшие колонии чернеют.
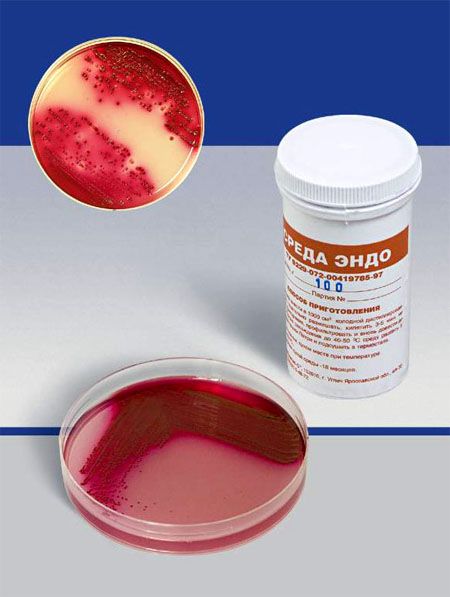
 СРЕДА ЭНДО предназначена для выделения энтеробактерий, обнаружения эшерихий. Состоит из питательного агара, 1% лактозы и индикатора – основного фуксина, обесцвеченного сульфитом натрия. Свежеприготовленная среда бесцветна или имеет бледно-розовую окраску. При росте лактозоположительных бактерий их колонии окрашиваются в темно-красный цвет с металлическим блеском; лактозоотрицательные кишечные палочки образуют бесцветные колонии.
СРЕДА ЭНДО предназначена для выделения энтеробактерий, обнаружения эшерихий. Состоит из питательного агара, 1% лактозы и индикатора – основного фуксина, обесцвеченного сульфитом натрия. Свежеприготовленная среда бесцветна или имеет бледно-розовую окраску. При росте лактозоположительных бактерий их колонии окрашиваются в темно-красный цвет с металлическим блеском; лактозоотрицательные кишечные палочки образуют бесцветные колонии.
 СРЕДА ОЛЬКЕНИЦКОГО (ТРЕХСАХРНЫЙ АГАР) предназначена для дифференциации энтеробактерий по способности сбраживать углеводы в присутствии индикатора.
СРЕДА ОЛЬКЕНИЦКОГО (ТРЕХСАХРНЫЙ АГАР) предназначена для дифференциации энтеробактерий по способности сбраживать углеводы в присутствии индикатора.
Рост на трехсахарном железосодержащем агаре:
1. Контроль (незасеянная среда)
2. Salmonella серовара Typhimurium
3. Escherichia coli
4. Shigella flexneri
5. Salmonella серовара Typhi
Пептический перевар животной ткани, гидролизат казеина, дрожжевой и мясной экстракты являются источником азотистых веществ, серы, микроэлементов, витаминов группы В и др. Лактоза, сахароза и глюкоза – ферментируемые субстраты. Тиосульфат натрия в сочетании с ионами железа являются индикатором на сероводород, феноловый красный – индикатор рН.
Микроорганизмы, ферментирующие глюкозу, способствуют образованию многих кислот, изменяющих цвет среды с красного на желтый. Большее количество кислот освобождается в столбике (при ферментации), по сравнению со скошенной частью (окисление). Бактерии образуют также щелочные продукты (в ходе окислительного декарбоксилирования пептона). Принципиальное значение имеет соотношение глюкоза/лактоза(сахароза) = 1:10. Индикатор феноловый красный становится желтым при значениях рН менее 6,8. При исходном значении рН=7,4 требуется относительно небольшое количество кислот для развития желтого окрашивания среды. Щелочные продукты могут нейтрализовать небольшое количество кислоты, образуемое в скошенной части при ферментации глюкозы. Таким образом, щелочной (красный) скос и кислый (желтый) столбик указывают, что микроорганизм ферментирует глюкозу, но не ферментирует лактозу и/или сахарозу. Бактерии, ферментирующие помимо глюкозы лактозу и/или сахарозу, образуют большое количество кислот, которое не может быть нейтрализовано аминами, поэтому скос и столбик будут кислыми (желтыми). Если в ходе ферментации образуется газ, его можно определить по пузырькам и характерным разрывам среды. Некоторые виды бактерий восстанавливают тиосульфат до сероводорода, который, взаимодействуя с ионами железа, образует нерастворимый черный преципитат сульфида железа. Восстановление тиосульфата происходит только в кислой среде и почернение обычно бывает в зоне столбика.
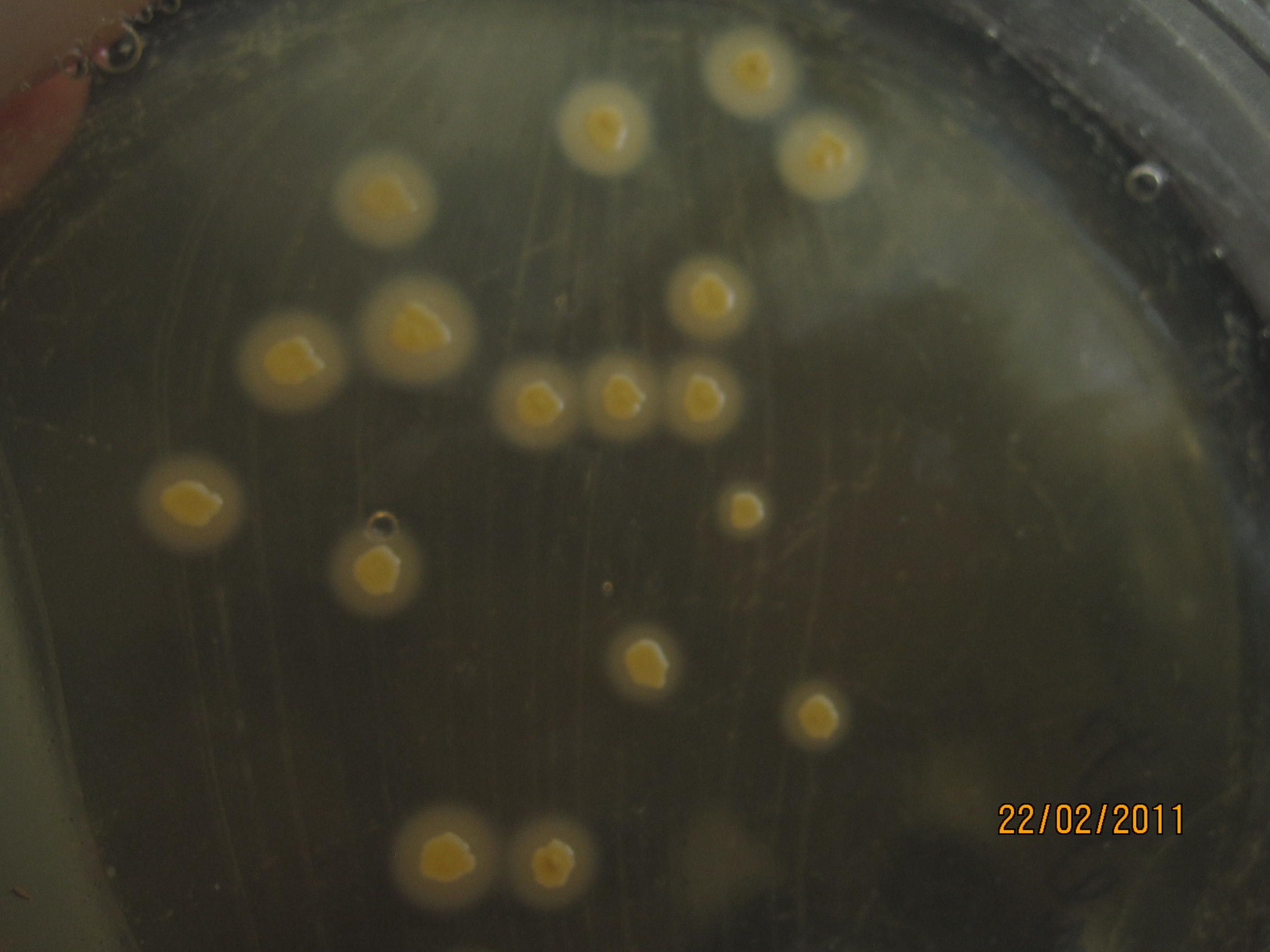
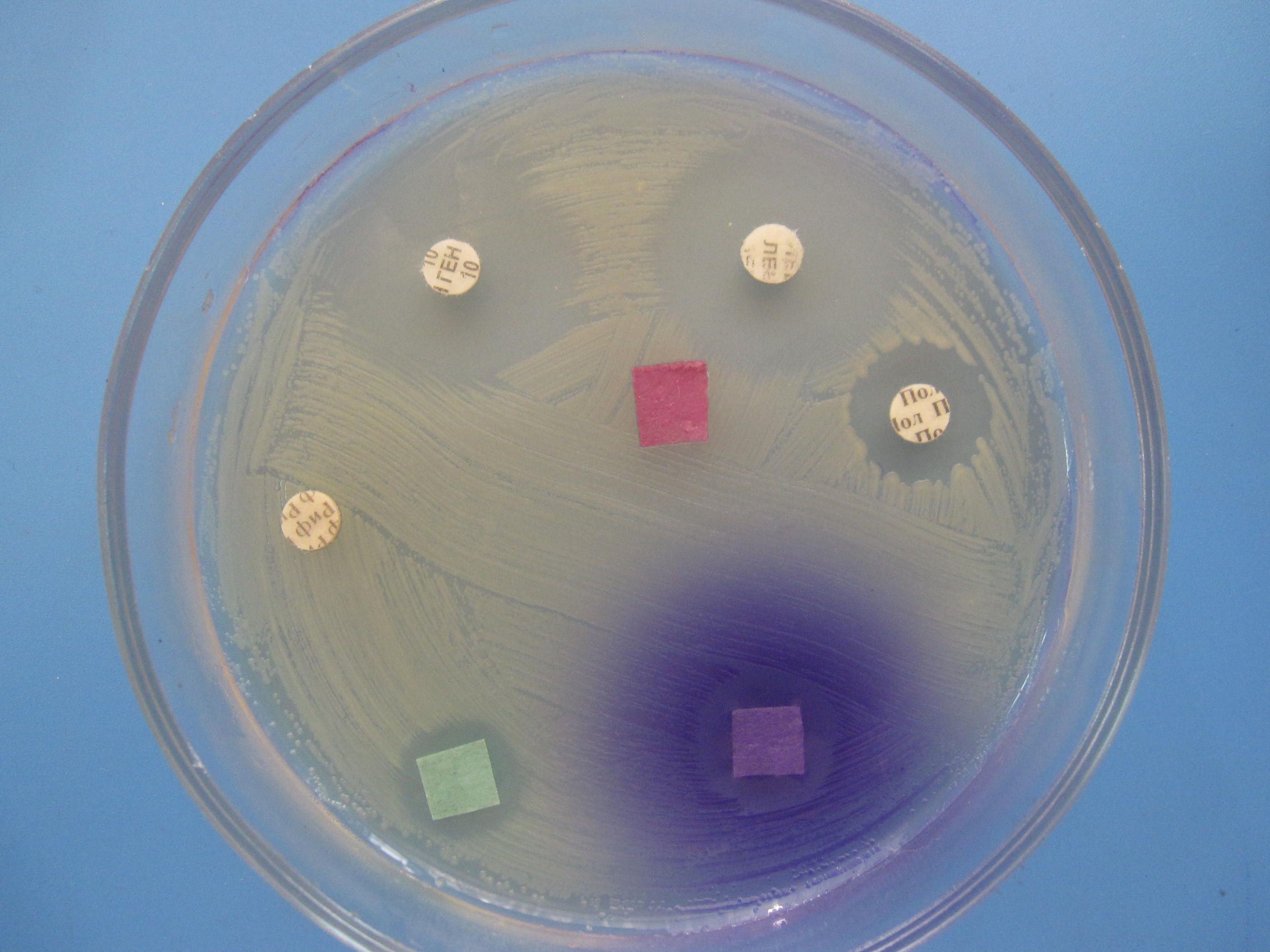 ОПРЕДЕЛЕНИЕ ЧУВСТВИТЕЛЬНОСТИ БАКТЕРИЙ К АНТИБИОТИКАМ МЕТОД ДИСКОВ
ОПРЕДЕЛЕНИЕ ЧУВСТВИТЕЛЬНОСТИ БАКТЕРИЙ К АНТИБИОТИКАМ МЕТОД ДИСКОВ
Бактериальную культуру засевают газоном на питательный агар, после чего на его поверхность пинцетом помещают на равномерном расстоянии друг от друга бумажные диски, содержащие определенные дозы разных антибиотиков. Посевы инкубируют при 37 0 С в течение суток. По диаметру зон задержки роста культуры судят о ее чувствительности к соответствующим антибиотикам. При зоне задержки роста до 15 мм культура расценивается как нечувствительная или низко чувствительная, 15 – 24 мм – средняя чувствительность, 25 мм и более – высокочувствительная.

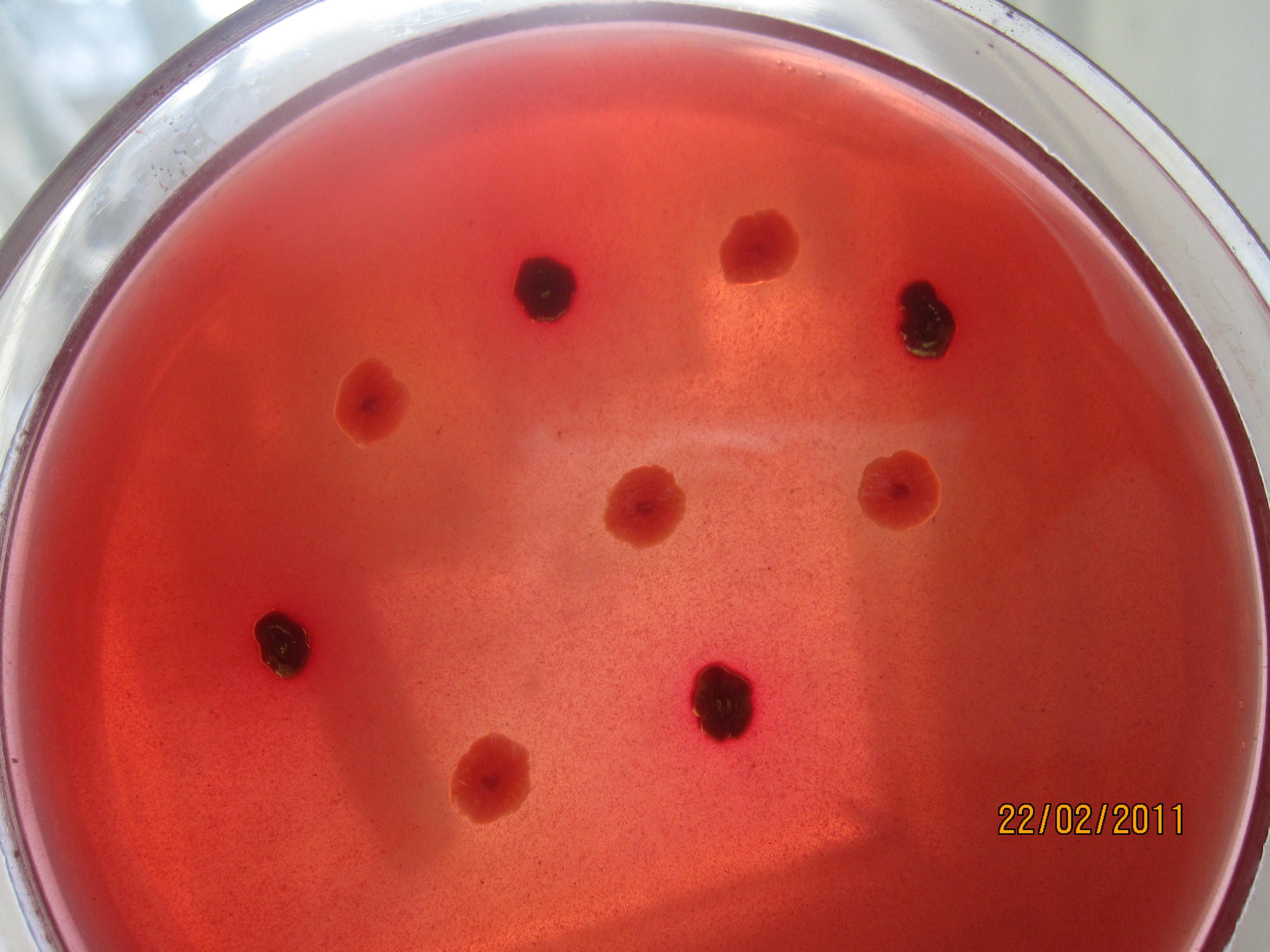
 СРЕДА ВИЛЬСОНА-БЛЕРА
СРЕДА ВИЛЬСОНА-БЛЕРА
(ЖЕЛЕЗО-СУЛЬФИТНЫЙ АГАР) используется для выделения анаэробных бактерий. Готовится из питательного агара, к которому добавляют 1% глюкозы, хлорид железа и сульфит натрия. Анаэробные клостридии (Clostridium perfringens) образуют на среде колонии черного цвета за счет образования соединений железа с серой.
 ВИСМУТ-СУЛЬФИТНЫЙ АГАР селективная среда для выделения сальмонелл. Готовая среда непрозрачна, зеленоватого цвета. Содержит глюкозу, неорганические соли, бриллиантовый зеленый, питательный агар. Бриллиантовый зеленый и висмут подавляют рост грамположительной флоры и многих энтеробактерий, в том числе шигелл, эшерихий. Сальмонеллы при росте на среде выделяют сероводород, который взаимодействует с солями висмута. В результате образуются колонии черного цвета с металлическим оттенком на зеленоватом фоне среды.
ВИСМУТ-СУЛЬФИТНЫЙ АГАР селективная среда для выделения сальмонелл. Готовая среда непрозрачна, зеленоватого цвета. Содержит глюкозу, неорганические соли, бриллиантовый зеленый, питательный агар. Бриллиантовый зеленый и висмут подавляют рост грамположительной флоры и многих энтеробактерий, в том числе шигелл, эшерихий. Сальмонеллы при росте на среде выделяют сероводород, который взаимодействует с солями висмута. В результате образуются колонии черного цвета с металлическим оттенком на зеленоватом фоне среды.

 СРЕДЫ ГИССА дифференциально-диагностические питательные среды для выявления ферментативной активности бактерий (кишечной группы). Содержат 1% пептонную воду, 0,5% раствор определенного углевода (глюкоза, лактоза, мальтоза, манит, сахароза и др.) и индикатор Андреде (кислый фуксин в растворе NaOH). Среда при рН 7,2-7,4 – бесцветна, при ферментации углеводов приобретает красный цвет . В пробирки со средой помещают поплавок (небольшая трубочка, один конец которой запаян) для улавливания газообразных продуктов, образующихся при расщеплении углеводов.
СРЕДЫ ГИССА дифференциально-диагностические питательные среды для выявления ферментативной активности бактерий (кишечной группы). Содержат 1% пептонную воду, 0,5% раствор определенного углевода (глюкоза, лактоза, мальтоза, манит, сахароза и др.) и индикатор Андреде (кислый фуксин в растворе NaOH). Среда при рН 7,2-7,4 – бесцветна, при ферментации углеводов приобретает красный цвет . В пробирки со средой помещают поплавок (небольшая трубочка, один конец которой запаян) для улавливания газообразных продуктов, образующихся при расщеплении углеводов.
 СРЕДА КИТТА-ТАРОЦЦИ обеспечивает рост многих спорообразующих и строгих аспорогенных анаэробов. Ее используют для культивирования и хранения клостридий. Состоит из питательного бульона, 2% глюкозы и кусочков печени или мясного фарша для адсорбции кислорода. Перед посевом среду прогревают на кипящей водяной бане в течение 10-15 минут для удаления воздуха. После посева среду заливают небольшим слоем вазелинового масла. Выросшие анаэробы вызывают помутнение питательной среды.
СРЕДА КИТТА-ТАРОЦЦИ обеспечивает рост многих спорообразующих и строгих аспорогенных анаэробов. Ее используют для культивирования и хранения клостридий. Состоит из питательного бульона, 2% глюкозы и кусочков печени или мясного фарша для адсорбции кислорода. Перед посевом среду прогревают на кипящей водяной бане в течение 10-15 минут для удаления воздуха. После посева среду заливают небольшим слоем вазелинового масла. Выросшие анаэробы вызывают помутнение питательной среды.
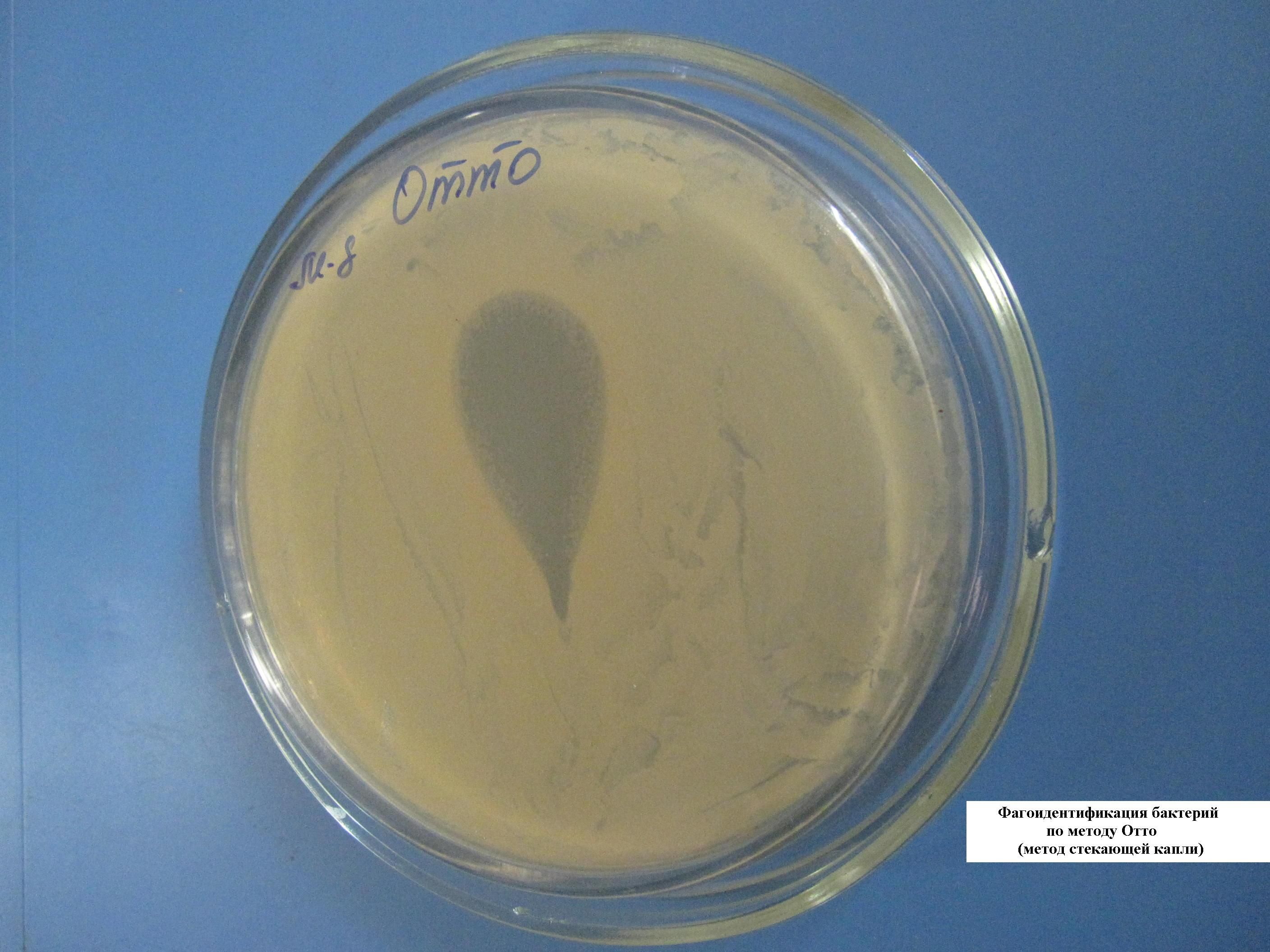 ФАГОИДЕНТИФИКАЦИЯ БАКТЕРИЙ ПО МЕТОДУ ОТТО (МЕТОД СТЕКАЮЩЕЙ КАПЛИ)
ФАГОИДЕНТИФИКАЦИЯ БАКТЕРИЙ ПО МЕТОДУ ОТТО (МЕТОД СТЕКАЮЩЕЙ КАПЛИ)
На чашку с МПА шпателем выполняется посев суточной бульонной культуры бактерий. Затем наносят каплю известного бактериофага и, наклонив чашку, дают капле несколько растечься по поверхности питательной среды. Через сутки наблюдают полную задержку роста в месте внесения диагностического фага.
 ФАГОТИПИРОВАНИЕ БАКТЕРИЙ ПО МЕТОДУ ФИШЕРА
ФАГОТИПИРОВАНИЕ БАКТЕРИЙ ПО МЕТОДУ ФИШЕРА
Испытуемую суточную бульонную культуру засевают на МПА, затем условно делят чашку на квадраты. В каждый квадрат наносят по одной капле различных фагов. После суточной инкубации в термостате отмечают квадраты, в которых отмечается лизис бактерий. Фаготип бактериальной культуры определяется типом лизирующего ее фага.
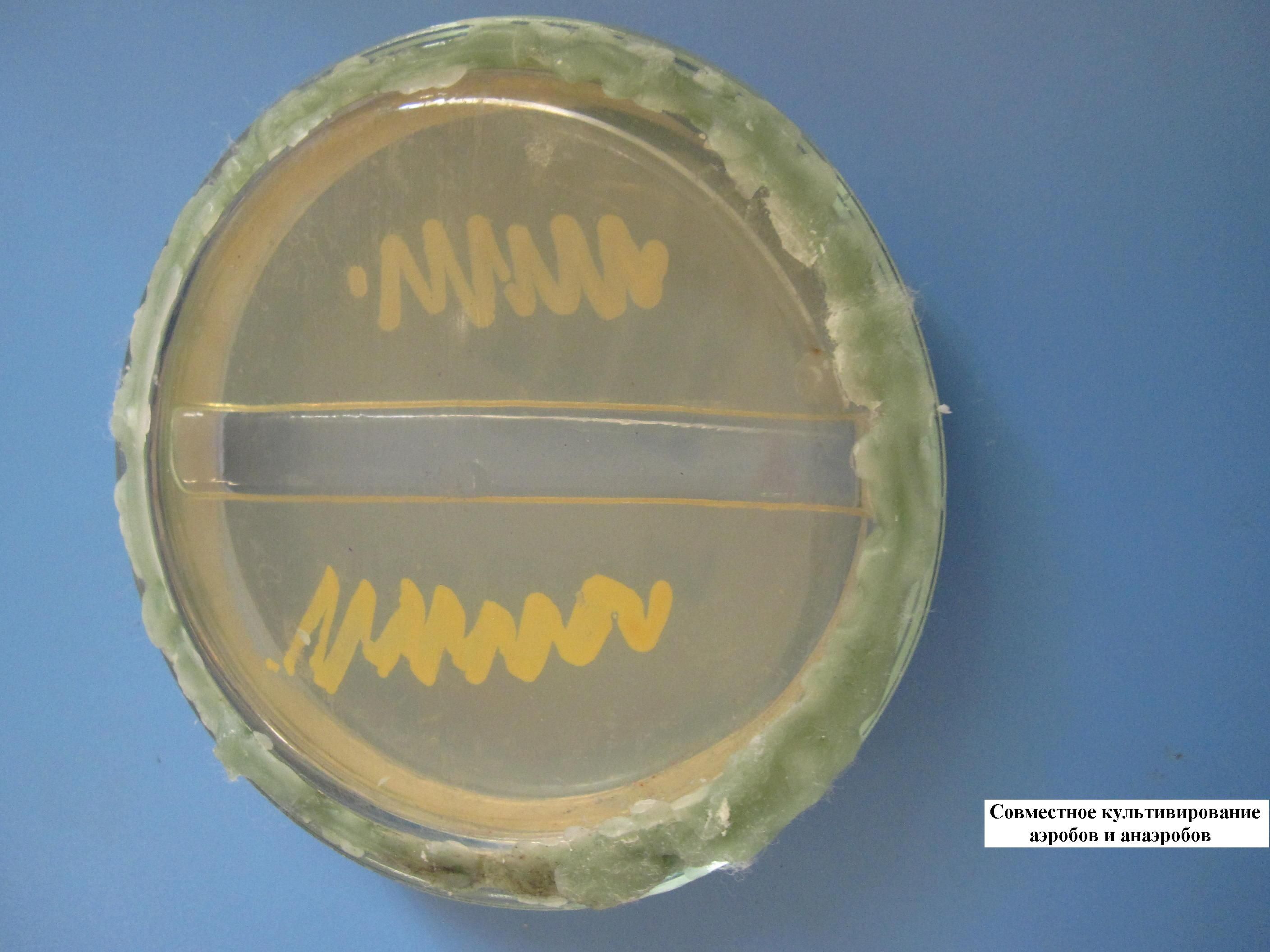 СОВМЕСТНОЕ КУЛЬТИВИРОВАНИЕ АЭРОБОВ И АНАЭРОБОВ (МЕТОД ФОРТНЕРА)
СОВМЕСТНОЕ КУЛЬТИВИРОВАНИЕ АЭРОБОВ И АНАЭРОБОВ (МЕТОД ФОРТНЕРА)
В чашке с сахарным агаром вырезается «траншея» («ров») для невозможности миграции, смешивания разных культур бактерий. С одной стороны выполняется посев культуры аэробных бактерий, с другой – умеренно строгих анаэробов. Чашка закрывается, ее края запаиваются парафином (с целью не допустить попадания воздуха, кислорода внутрь чашки). Сначала вырастают в присутствии кислорода аэробы, а затем – анаэробы.
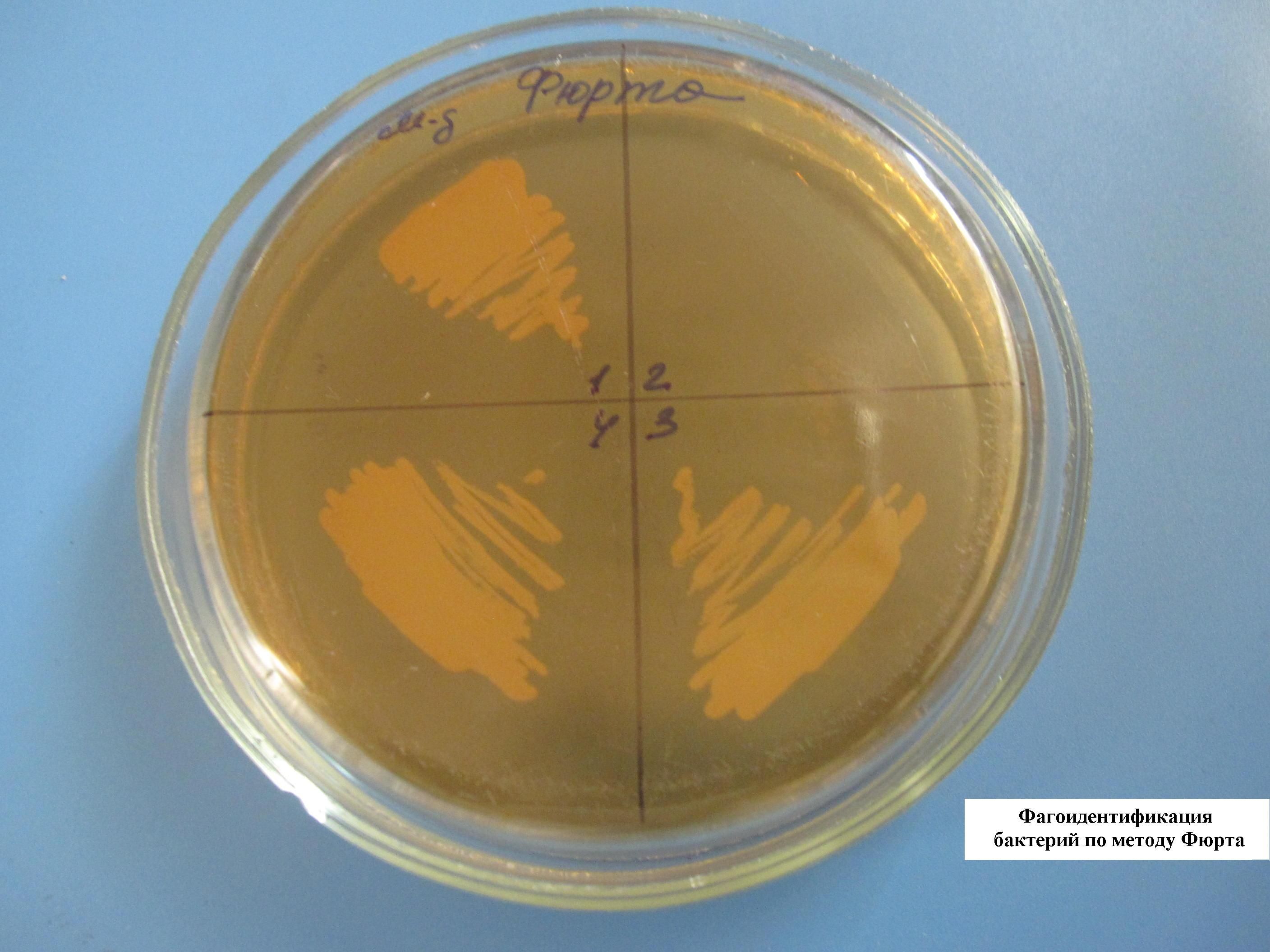 ФАГОИДЕНТИФИКАЦИЯ БАКТЕРИЙ ПО МЕТОДУ ФЮРТА
ФАГОИДЕНТИФИКАЦИЯ БАКТЕРИЙ ПО МЕТОДУ ФЮРТА
В расплавленный и остуженный МПА (45-50 гр. С) добавляют определенный бактериофаг и выливают в чашку Петри. Чашка с полученным агаром делится на несколько секторов, в каждый из которых засеваются неизвестные культуры, выделенные от больных. Там, где культура соответствует бактериофагу, наблюдается отсутствие роста (лизис) бактерий.
 ТИТРОВАНИЕ БАКТЕРИОФАГА ПО МЕТОДУ ГРАЦИА
ТИТРОВАНИЕ БАКТЕРИОФАГА ПО МЕТОДУ ГРАЦИА
1,0 мл фага смешивают в пробирке с 0,5 мл бактериальной культуры и добавляют в эту же пробирку расплавленный МПА. Все содержимое выливают в чашку с МПА. Дают застыть верхнему тонкому слою и ставят в термостат. При встрече фага с бактерией, происходит лизис последней и образуется негативная колония фага. Такие негативные колонии затем подсчитывают для определения титра. Титром фага называют количество фаговых частиц в 1 мл препарата фага.
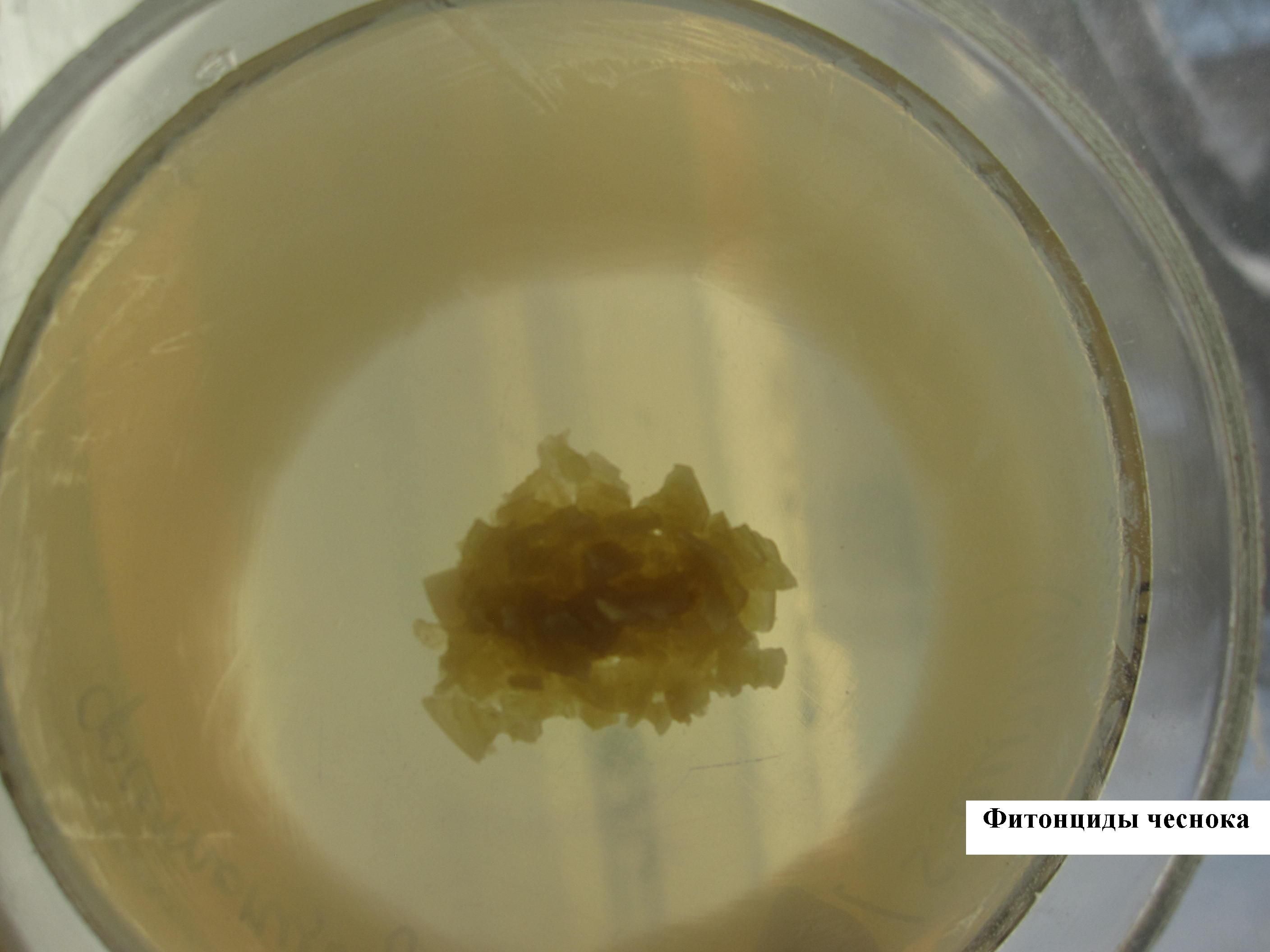 ОПЫТ ВЫЯВЛЕНИЯ ФИТОНЦИДОВ ЧЕСНОКА
ОПЫТ ВЫЯВЛЕНИЯ ФИТОНЦИДОВ ЧЕСНОКА
Чашку с МПА равномерно засевают шпателем суточной бульонной культурой бактерий (например, стафилококка). В центр посева помещают дольку чеснока, предварительно измельченного. Инкубируют в термостате. Через сутки отчетливо видна зона отсутствия роста вокруг измельченного чеснока (стерильная зона).
Источник
В нашем организме живут миллионы бактерий — их общий вес составляет около двух килограммов. Кишечная палочка занимает среди них далеко не последнее место. Эта бактерия может долгое время помогать человеку в формировании микрофлоры и пищеварении, а может в один момент превратиться в серьезную медицинскую проблему. В нашей статье мы расскажем о способах выявления кишечной палочки.
Кишечная палочка: две стороны одной медали
Кишечная палочка, или Escherichia coli (Эшерихия коли) — это палочковидная бактерия, которая обитает в кишечнике человека и некоторых животных. Существует более сотни разновидностей этой палочки. Большинство из них совершенно безвредны, но некоторые могут вызвать серьезные заболевания.
Кстати
Один из редких видов кишечной палочки — штамм О141:Н4 — стал знаменит из-за эпидемии в Европе в 2011 году. Тогда в странах Европы и северной Америки за период с мая по июнь заболело примерно 4 000 человек, из них 43 человека погибло.
У здорового человека Escherichia coli живет в толстом кишечнике. Ее количество обычно составляет 104–1010 КОЕ в 1 мл содержимого. В кишечнике эта бактерия участвует в переваривании пищи, синтезирует нужные нам витамины, а также производит органические кислоты. Эти кислоты создают благоприятную среду для развития лакто- и бифидобактерий.
У организма человека есть различные механизмы, которые помогают контролировать количество бактерий и ограничивать места их «обитания». Но если механизм дает сбой, могут возникнуть как легкие проходящие расстройства, так и действительно серьезные заболевания, иногда с летальным исходом. Из-за кишечной палочки могут развиваться различные заболевания: от диареи до тяжелого менингита и коли-сепсиса. Обнаружение бактерии в любых органах, кроме толстого кишечника, уже говорит о развитии нарушений.
Чаще всего кишечная палочка попадает в другие органы при нарушении гигиены или при снижении иммунитета. Попадая в женскую половую систему, она вызывает кольпит, аднексит, другие воспалительные заболевания. Особенно опасно заражение при беременности и после родов. Это может вызвать внутриутробную инфекцию у ребенка и стать причиной послеродового эндометрита у матери. Мужчин эта опасность тоже не обходит стороной. Кишечная палочка, попавшая в уретру, может вызвать уретрит, простатит, воспаление придатков и яичек.
Кроме этого, нормальная кишечная палочка может мутировать и становиться действительно опасной. Некоторые виды этой бактерии, например O157:H7, O104:H4, O121 и O104:H21, выделяют сильные токсины. Они могут вызвать гемолитико-уремический синдром, перитонит, пневмонию, пищевые отравления.
Чаще всего мутировавшая кишечная палочка попадает в организм вместе с продуктами питания, такими как немытые овощи, плохо обработанное мясо, молоко. Но в некоторых случаях такие штаммы могут образоваться внутри организма в результате мутаций и обмена генами.
Когда может быть назначен анализ
Патогенная кишечная палочка нередко вызывает диарею. Обычно эшерихиозом страдают дети младшего возраста и люди, путешествующие в страны с низким уровнем гигиены (так называемая диарея путешественников). Вовремя проведенный анализ позволит выявить кишечную палочку и начать лечение.
Некоторые опасные штаммы кишечной палочки могут вызвать гемолитико-уремический синдром (ГУС). Это тяжелое состояние, при котором в мелких сосудах образуется большое количество тромбов, собственные эритроциты разрушаются и возникает полиорганная недостаточность — тяжелая стресс-реакция организма. При любом подозрении на ГУС обязательно проводят анализ на энтеропатогенные (опасные) эшерихии.
Обычный бактериологический анализ, который проводят при воспалительных заболеваниях органов половой системы, послеродовых эндометритах и других, — также может показать наличие кишечной палочки.
Еще одним показанием к проведению исследования является дисбактериоз. Изменение состава микрофлоры кишечника может привести к проблемам с пищеварением, к урчанию и болям в животе. Нарушение образования витаминов и повышенное всасывание токсинов приводит к слабости, утомляемости и другим неспецифическим симптомам.
Какие типы анализов назначают при подозрении на патологический процесс
Кишечную палочку можно обнаружить в кале, в моче, в мазках с поверхности половых органов или из ран, при посеве промывных вод. Также во время исследований она может быть обнаружена в ране, в легких.
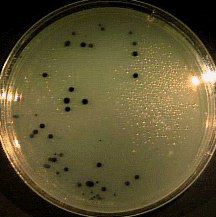
Основным методом анализа для обнаружения кишечной палочки является бактериологический посев. Для этого небольшое количество материала помещают в питательную среду, на которой бактерии очень хорошо размножаются. Результат подсчитывают через несколько дней по количеству образовавшихся колоний. Единица измерения — КОЕ/мл, то есть количество бактерий, из которых при исследовании выросли колонии, в миллилитре материала.
На выращенных колониях проводят тест с чувствительностью к антибиотикам или бактериофагам. Для этого в чашку Петри помещают микробы и выкладывают на ее поверхность диски, содержащие определенный антибиотик. Если антибиотик действует, рядом с диском образуется «пустое» кольцо, в котором роста микроорганизмов нет. Так же поступают и с бактериофагами.
Кроме ручного способа существует и полуавтоматический метод исследования чувствительности. Для этого микроб «засевают» не на чашки Петри, а на специальные кассеты, уже содержащие определенный набор антибиотиков. После эти кассеты помещают в анализатор.
Также существует метод ПЦР-диагностики. Он позволяет сказать, присутствует ли в материале патогенная кишечная палочка. Но ни количество бактерий, ни их чувствительность к лекарственным препаратам этот метод не покажет.
Другие методы, которые не подразумевают выделение чистой культуры кишечной палочки, могут сказать о заражении только косвенно. Например, в общем анализе мочи могут обнаружить бактерии в виде палочек. Но для того чтобы определить их вид придется сдавать дополнительно бактериологический посев. Похожая ситуация и с копрограммой. Анализ может дать представление о состоянии желудка и кишечника, но не позволяет выявить конкретные бактерии.
Общий анализ крови позволяет выявить характерные для воспалительных заболеваний сдвиги. Но они могут быть вызваны не только эшерихиозом, но и дизентерией, пневмонией или любым другим воспалительным заболеванием.
Как сдавать биоматериал для анализа на кишечную палочку
Любое бактериологическое исследование нужно проводить до начала лечения антибиотиками. В противном случае можно получить ложноотрицательный результат.
Анализ кала на кишечную палочку собирается в стерильную пробирку с транспортной средой. Для этого нужно заранее подготовить судно или другую емкость, тщательно вымыть ее и ополоснуть кипятком. В эту емкость собирается кал после естественной дефекации. Из специальной пробирки с транспортной средой нужно достать аппликатор, погрузить его в несколько участков собранного биоматериала и снова убрать в пробирку, плотно закрыв крышку. Если в собранном материале присутствуют кишечные палочки, бактериологический анализ это покажет.
Знаете ли вы, что…
кишечная палочка попадает в организм ребенка в первые же дни его жизни. Уже через 40 часов после рождения кишечник малыша заселен нормальной микрофлорой, в том числе и кишечной палочкой. Такое «сожительство» будет продолжаться всю его жизнь.
Анализ мочи на бактериологическое исследование тоже собирают в специальную стерильную емкость. Собрать материал можно в любое время суток. Перед этим обязательно нужно принять душ, чтобы в емкость не попали бактерии с поверхности кожи. Чем скорее получится доставить материал в лабораторию, тем лучше.
Мазки и соскобы урогенитального тракта при подозрении на уретрит, вагинит и любые другие мочеполовые заболевания, вызванные кишечной палочкой, забирают сразу в лаборатории или на приеме врача. Специальной щеточкой делается соскоб из уретры, со стенок влагалища или с шейки матки. Это не очень приятная процедура, но без нее не обойтись.
В каком виде и когда выдаются результаты
Быстрый анализ, который позволяет выявить в материале ДНК кишечной палочки, проводится за 1–2 рабочих дня. Результат бактериологического анализа на кишечную палочку придется ждать дольше — от 5 до 7 дней. За это время выращивается культура клеток, определяется их вид, проводится анализ на чувствительность к антибиотикам и бактериофагам.
В норме кишечной палочки не должно быть нигде, кроме толстого кишечника. То есть если вы сдаете мочу или мазок, то лучший результат — это отрицательное заключение. Если речь идет о содержимом кишечника, то здесь не должно обнаруживаться энтеропатогенных кишечных палочек, таких как O157:H7. В некоторых лабораториях проводят быстрый ПЦР-тест на целую группу таких бактерий.
При определении чувствительности к антибиотикам или бактериофагам выдается бланк, на котором напротив каждого наименования написана степень влияния препарата на рост бактерии. По такому бланку врач за несколько минут подберет наиболее эффективный для конкретного случая антибиотик.
Где можно сдать анализ на кишечную палочку
Анализ на эшерихиоз можно сдать как в обычной поликлинике, так и в частной лаборатории. Желательно заранее уточнить, какой метод исследования при этом используется.
Бактериологические исследования лучше проводить в клиниках и лабораториях, оснащенных автоматическими и полуавтоматическими анализаторами. Это исключает человеческий фактор, позволяет проводить исследование с широким перечнем антибиотиков и бактериофагов. Такие оснащенные лаборатории имеют как современные государственные больницы, занимающиеся лечением инфекционных болезней, так и частные медицинские центры.
Также стоит обратить внимание на время проведения исследования. Для бактериологического исследования это не менее пяти дней. Раньше бактерия просто не успеет вырасти в достаточном для анализа количестве. Время больше 7–10 дней говорит о том, что исследование будет проводиться в сторонней лаборатории. Это существенный недостаток, поскольку речь идет о транспортировке биоматериала, что нежелательно: чем раньше был доставлен материал, тем более достоверным будет результат.
Так как с результатами исследования еще придется идти к врачу для назначения лечения, не стоит выбирать неизвестные лаборатории по принципу «ближе к телу». Врач может просто не поверить полученным результатам и отправить сдавать анализ заново в свою больницу или в лабораторный центр, которому он доверяет. А это повлечет дополнительные временные и денежные траты.
Кишечная палочка — неотъемлемая часть микрофлоры кишечника. Пока она находится под контролем организма, ее клетки помогают синтезировать витамины, переваривать пищу, создавать благоприятную среду для жизни других полезных микробов. Но любое нарушение этого равновесия грозит патологиями вплоть до серьезных воспалительных заболеваний. К счастью, медицина помогает нам вовремя выявить отклонения от нормы и приять соответствующие меры.
Источник
