Микозы желудочно кишечного тракта
Микозы желудочно-кишечного тракта — патологические состояния, развившиеся вследствие поражения пищеварительных органов дрожжеподобными, плесневыми, диморфными грибами. Проявляются изменением вкуса, появлением налетов на видимых слизистых, диспепсией, жидким стулом, болевыми ощущениями разной локализации. Диагностируются с помощью эзофагогастродуоденоскопии, колоноскопии, электрогастрографии, микробиологического исследования биоптата, ИФА, РИФ, ПЦР. Для лечения используют антимикотики, пробиотики, иммуномодуляторы в сочетании с комплексной терапией основного заболевания, осложнившегося грибковой инфекций.
Общие сведения
Первые упоминания о специфическом поражении слизистой ротовой полости у ослабленных больных относятся к временам Гиппократа. Детальное описание орофарингеальной формы кандидозной инфекции было впервые подготовлено германским хирургом Бернгардом Лангенбеком в 1839 году. Микозы пищеварительного тракта выявляются у 8-10% пациентов, страдающих желудочно-кишечными болезнями. У 63% больных поражение ЖКТ протекает в виде кандидо-бактериальной, кандидо-герпетической, кандидо-протозойной микст-инфекции. Увеличение частоты микотических патологий связано с эпидемией ВИЧ, ростом распространенности миконосительства, заболеваний с вторичным иммунодефицитом, успехами фармакологии, предложившей эффективные иммуносупрессорные и антибактериальные средства для ранее труднокурабельных патологий.
Микозы желудочно-кишечного тракта
Причины микозов желудочно-кишечного тракта
Возбудителями микотической инфекции органов ЖКТ становятся плесневые, дрожжеподобные, диморфные грибы, в большинстве случаев являющиеся естественными комменсалами человеческого организма. 9 из 10 микозов пищеварительного тракта провоцируется Candida albicans — условно-патогенным микроорганизмом, который высеивается у 65-70% населения. Микотический процесс также может развиться в результате размножения так называемых кандид non-albicans (С. guilliermondii, С. kefyr, С. krusei, С. tropicalis и др.). Некандидозные формы микотических желудочно-кишечных болезней, вызванные возбудителями бластомикоза, гистоплазмоза, кокцидиомикоза, криптококкоза, паракокцидиомикоза, споротрихоза, возникают при диссеминации грибов из очагов на коже, в респираторном тракте, других органах. Аспергиллез пищеварительных органов, интестинальный зигомикоз диагностируются редко, обычно – при наличии тяжелой сопутствующей патологии.
Манифестации микозов часто предшествуют другие патологические состояния, способствующие патологической активации условно-патогенной флоры за счет снижения местной защитной реакции слизистой ЖКТ, угнетения иммунных сил организма. Специалисты в сфере гастроэнтерологии и микологии выделяют следующие предпосылки к развитию желудочно-кишечного микотического заболевания:
- Физиологическая иммунная недостаточность. Естественное снижение иммунитета наблюдается у беременных, связано с необходимостью поддержания гестации. Незрелость иммунной системы характерна для новорожденных, риск инфицирования возрастает при недоношенности и наличии генитального кандидоза у матери. В пожилом возрасте отмечается инволютивное угасание защитных сил.
- Патологический иммунодефицит. Несостоятельность иммунной системы лежит в основе ВИЧ-инфекции и ее клинически выраженной формы — СПИД. Нарушения иммунитета отмечаются при дисплазии тимуса, других первичных иммунодефицитах, онкогематологических и лимфопролиферативных болезнях (лейкозах, лимфогранулематозе, неходжкинских лимфомах), сахарном диабете, голодании.
- Ятрогенные факторы. Иммунная функция угнетается при использовании кортикостероидов, цитостатиков, других химиопрепаратов у пациентов, перенесших трансплантацию органа, принимающих лечение по поводу онкопатологии, ревматоидного артрита, СКВ, гломерулонефрита, других системных болезней. Развитию микозов способствует антибактериальная терапия.
- Повреждения слизистой оболочки ЖКТ. Инвазии грибов более подвержены больные, страдающие атрофическим гастритом, ахалазией кардии, бульбитом, гастроэзофагеальной рефлюксной болезнью, дисбиозом, болезнью Крона, другой желудочно-кишечной патологией. Инфицирование облегчается при ожогах, травматизации эпителия зубными протезами, твердой пищей, интубационной трубкой.
Патогенез
Механизм развития микозов желудочно-кишечного тракта основан на нарушении баланса между реактивностью организма и факторами патогенности грибов — протеолитическими ферментами инвазии (коагулазой, каталазой, козеиназой, фосфолипазой), фибриллярными белковыми комплексами, эндотоксинами. При иммунодефиците уменьшается активность интраэпителиальных лимфоцитов, В-клеток кишечника, снижается цитотоксичность Т-клеточных элементов, нарушается секреция интерферона, фагоцитоз. В результате возбудители микозов быстро обсеменяют эпителий, легко проникают через собственную пластинку слизистой, агрегируются в пейеровых бляшках.
При травмах, химических ожогах, заболеваниях пищеварительных органов, изменениях кислотности и ферментативного состава желудочного, кишечного соков ситуация усугубляется наличием участков пораженной слизистой, замедленной регенерацией эпителиальных клеток, нарушением защитной функции естественных секретов. У пациентов, принимающих антибиотики, дополнительным патогенетическим фактором становится гибель облигатных микроорганизмов (кишечной палочки, аэробных лактобацилл, анаэробных бифидобактерий), которые являются естественными антагонистами грибов и сдерживают их неконтролируемое размножение.
Классификация
При систематизации форм микотической инфекции ЖКТ учитывают вид возбудителя, локализацию и распространенность патологического процесса. С учетом этиологии различают кандидоз, являющийся самым частым видом микозов, и редкие формы грибкового поражения (аспергиллез, криптококкоз, зигомицетоз и др.). При поражении одного отдела пищеварительного тракта говорят о фокальном микозе, при массивном распространении инфекции — об инвазивном диффузном, при отсутствии признаков инвазии — о микотическом дисбиозе. Наиболее часто используют классификацию микозов по локализации поражения, в соответствии с которой выделяют:
- Орофарингеальные поражения. В структуре микотических инфекций ЖКТ занимают первое место. Обычно встречаются у новорожденных и пациентов с иммунодефицитными состояниями (СПИД, гемобластозы).
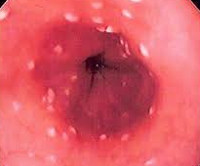
- Микотический эзофагит. Диагностируется у 1-7% больных. Чаще развивается при сниженном иммунитете. Может протекать как в поверхностной, так и в эрозивной форме с повышенной кровоточивостью.
- Микотические поражения желудка. Составляют до 5,2% микозов ЖКТ. Выявляются при гастродуоденальных язвах, хронических гастритах. В ряде случаев определяются ассоциации грибов и хеликобактера.
- Микозы кишечника. Обычно возникают на фоне микотического поражения верхних отделов пищеварительного тракта. Как правило, диагностируются у больных, получающих массивную антибиотикотерапию.
- Микотическая инфекция гепатобилиарной системы. Осложняет дискинезию желчных путей, холестаз, холецистолитиаз, лямблиоз. Диагностируется редко, в том числе из-за низкой настороженности.
Симптомы микозов ЖКТ
Клиническая картина заболевания различна в зависимости от распространенности поражения. При орофарингеальной локализации микоза у пациента возникают боли во время приема пищи, неприятный привкус во рту, на слизистой оболочке щек и языка появляются белые налеты. Поражение пищевода и желудка характеризуется болью при глотании, дисфагией, изжогой, отрыжкой, тошнотой и рвотой, дискомфортом в эпигастральной области, снижением аппетита. При прогрессировании заболевания в процесс вовлекаются нижележащие отделы желудочно-кишечного тракта, что клинически проявляется диареей с примесями слизи и крови, болезненностью в левой подвздошной области. Возможны нарушения общего состояния: субфебрильная температура тела, слабость, снижение трудоспособности, резкое уменьшение веса.
Осложнения
Вследствие проникновения микроорганизмов из пищеварительного тракта в забрюшинную клетчатку могут возникать гнойно-воспалительные процессы — парапроктит, паранефрит, межкишечные или поддиафрагмальные абсцессы. У пациентов со сниженной реактивностью организма имеется склонность к генерализации микозов с развитием септицемии, приводящей к распространению грибков на другие органы. Наиболее опасно микотическое поражение гепатобилиарной системы, которое может вызывать желтуху и печеночную недостаточность. При тяжелом течении заболевания формируются некрозы стенки кишечника, иногда – с перфорацией. Возможны профузные желудочно-кишечные кровотечения, пенетрация язв в соседние органы.
Диагностика
Постановка диагноза микозов желудочно-кишечного тракта затруднена из-за полиморфности и неспецифичности клинической картины заболевания, которая сходна с проявлениями других патологий пищеварительной системы. Для диагностики грибкового поражения требуется комплексное обследование пациента. Наиболее информативными являются следующие методы:
- Эзофагогастродуоденоскопия. Характерные признаки микозов при эндоскопии — гиперемия, выраженная отечность и контактная ранимость слизистой оболочки, наличие белесоватого налета, язвенных дефектов. Во время исследования производится забор материала (налетов, биоптатов) для гистологического и цитологического анализа.
- Колоноскопия. Введение гибкого эндоскопа в толстую кишку позволяет оценить состояние кишечного эпителия, обнаружить эрозии или язвы слизистой, которые могут быть источником желудочно-интестинальных кровотечений, провести биопсию пораженных участков. Метод используется для дифференцировки микозов с другими патологиями толстой кишки.
- Электрогастрография. Регистрация биопотенциалов применяется для оценки моторно-эвакуаторной функции желудка, которая зачастую снижена при грибковых поражениях, что создает благоприятные условия для размножения микроорганизмов. Для изучения гастродуоденальной моторики также может назначаться сцинтиграфия.
- Микробиологическое исследование биоптата. Окраска материала по Граму, Романовскому-Гимзе позволяет определить грибки в материале, что подтверждает диагноз микоза. Выявление активной вегетации и формирования мицелия свидетельствует об остром процессе. Широко используется культурологическое исследование на среде Сабуро.
- Серологические реакции. Проведение реакций агглютинации, связывания комплемента, преципитации помогает обнаружить в крови пациента специфические противогрибковые антитела. ИФА повторяется через 10-15 дней для оценки количества антител в динамике – нарастание титра в 4 раза и более дает возможность верифицировать диагноз микоза.
В клиническом анализе крови наблюдаются неспецифические признаки воспалительного процесса: повышение СОЭ, незначительный лейкоцитоз, может выявляться снижение уровня эритроцитов и гемоглобина, что обусловлено кровотечениями. Для исследования структуры всех слоев стенки пищеварительного тракта выполняется эндоскопическая ультрасонография. Дифференциальная диагностика осуществляется с воспалительными заболеваниями кишечника (терминальным илеитом, неспецифическим язвенным колитом), злокачественными новообразованиями, псевдомембранозным энтероколитом, желудочно-кишечным туберкулезом. Помимо осмотра гастроэнтеролога пациенту могут потребоваться консультации инфекциониста, онколога, фтизиатра.
Лечение микозов ЖКТ
Основными задачами являются терапия расстройства, вызвавшего активацию микотической флоры, и этиопатогенетическое воздействие на возбудителя грибковой инфекции. Лечение болезней пищеварительного тракта, иммунодефицитных и других патологических состояний проводят по протоколам соответствующих заболеваний. Для подавления грибкового процесса используют:
- Антимикотики. По результатам наблюдений, наиболее эффективной является терапия триазолами. Средства этой группы угнетают систему цитохрома P-450 и синтез эргостерола клеточных мембран, нарушая рост и репликацию кандид и криптококков. В качестве альтернативы с учетом особенностей возбудителя могут применяться полиены, аллиламины, эхинокандины.
- Пробиотики. Препараты, в которых содержатся непатогенные и нетоксигенные микроорганизмы, позволяют восполнить естественную микрофлору кишечника, нормализовать ее состав после проведенной антибактериальной терапии. Апатогенные бактерии стимулируют кишечный иммунитет, оказывают антагонистический эффект по отношению к грибам, нарушают их адгезию к слизистым.
При отсутствии противопоказаний проводится неспецифическая иммунотерапия стимуляторами естественного иммунитета (высокополимерные полисахаридные комплексы, регенеранты, производные пиримидина), Т- и В-лимфоцитов (полипептидные экстракты вилочковой железы, культур клеток костного мозга, селезенки). Возможно дополнительное использование растительных иммуномодуляторов, витаминно-минеральных комплексов.
Прогноз и профилактика
Исход болезни зависит от степени повреждения пищеварительных органов, состояния иммунной системы пациента, своевременности диагностики и терапии. Прогноз сомнительный при генерализации процесса и наличии тяжелых сопутствующих заболеваний. Для предупреждения развития микозов необходимо не допускать неоправданного применения антибактериальных средств, назначать профилактические курсы противогрибковых препаратов при длительном лечении цитостатиками, кортикостероидами, другими медикаментами с иммунодепрессорным эффектом, осуществлять диспансерное наблюдение за пациентами с иммунодефицитом.
Источник
Распространенным заболеванием желудочно-кишечного тракта считается микоз кишечника. Проявлением патологии является катаральный или эрозийный гастрит. Болезнь вызывается патогенными грибками, которые обитают в человеческом организме, и проявляются при благоприятных обстоятельствах. Возбудителем микоза кишечника являются дрожжеподобные грибки Кандида. При слабом иммунитете и большом количестве данных грибков возникает патология, которая нуждается в квалифицированном лечении.

Общая информация
Поражение организма довольное серьезная патология, которая нуждается в сложном и длительном лечении. Заболевание еще именуется как молочница кишечника или кандидоз. Вызывает микоз внутреннего органа вредоносные грибки, которые относятся к группе Candida. Патогенные микроорганизмы оседают и размножаются на стенке кишечника. Если у человека сильная иммунная система и нет других заболеваний, то грибки никак не будут проявляться. Но как только в кишечнике создастся для них благоприятная обстановка, то грибки активно начнут размножаться и причинять вред здоровью. Нередко кишечному микозу предшествует неправильная микрофлора в органах желудочно-кишечного тракта.
Вернуться к оглавлению
Причины патологии
 Пониженный иммунитет, заболевания вирусного или инфекционного характера – причины микоза кишечника.
Пониженный иммунитет, заболевания вирусного или инфекционного характера – причины микоза кишечника.
Причины микоза кишечника и желудка кроются в отсутствии барьеров, которые защищают внутренние органы от вредоносных бактерий. В первую очередь это связано с пониженным иммунитетом и нарушенным балансом микрофлоры органов желудочно-кишечного тракта. Источники, которые приводят к заболеванию следующие:
- неправильное питание, которое содержит много сахара;
- употребление пищи большими кусками, что нарушает процесс всасывания углеводов;
- применение средств, снижающих кислотность в желудке;
- слабая иммунная система;
- нехватка клетчатки;
- сахарный диабет;
- стрессовые ситуации и постоянное переутомление;
- ВИЧ или СПИД;
- злокачественная опухоль в желудке;
- употребление алкоголя или наркотических веществ;
- травмирование внутренних органов в результате операции.
Заболевания вирусного или инфекционного характера нередко становятся источником микоза желудка и кишечника. У новорожденных детей заболевание может происходить из-за низкой массы тела при рождении. В большинстве случаев нехватка витаминов ослабляет организм и способствует его инфицированию. Если на протяжении длительного времени принимать антибактериальные средства, то полезные бактерии в кишечнике пропадают вместе с вредными. Это вызывает деградацию микрофлоры внутреннего органа, что дает возможность патогенным бактериям и грибкам размножаться.
Вернуться к оглавлению
Основные симптомы
 Потеря аппетита – симптом проявляющий себя практически с первых дней заражения.
Потеря аппетита – симптом проявляющий себя практически с первых дней заражения.
Первое время микоз желудка протекает без особых проявлений и не доставляет дискомфорта человеку. По мере прогрессирования прибавляются различные симптомы. Это связано с размножением вредоносных грибков в желудке и кишечнике, а также с их проникновением во внешнюю оболочку органа. Больной жалуется на такие симптомы:
- отсутствие аппетита;
- неприятный привкус во рту;
- тошнота, рвота, нарушенный стул;
- примеси крови в кале;
- появление белых пленок на внутренней части губ и щек;
- сыпь и возникновение герпеса на губах;
- обострение гастрита и язвенного колита.
При размножении грибков патология быстро распространяется на соседние органы, происходит микоз толстой кишки. В тяжелых случаях диагностируются язвы, которые сложно вылечить. Затяжная болезнь или осложнения приводят к внутреннему кровотечению и омертвению некоторых участков желудочно-кишечного тракта. На фоне микоза желудка тяжелой стадии возникает злокачественное образование. При возникновении первых симптомов следует незамедлительно обратиться за медицинской помощью.
Вернуться к оглавлению
Диагностика микоза кишечника
 Хороший результат дает гистологическое исследование тканей внутренних органов.
Хороший результат дает гистологическое исследование тканей внутренних органов.
Крайне важно своевременно выявить заболевание, пока оно не перешло на соседние внутренние органы. Диагностические мероприятия возможны только с помощью специалистов и медицинского оборудования. Основной метод выявления микоза кишечника — гастроскопия. При диагностике назначают исследования, которые помогают идентифицировать тип возбудителя, чтобы подобрать точное лечение. Больному назначают специальные пробы, сдачу общего анализа крови. Проводят анализ посева на питательную среду, для выявления антител к имеющимся грибкам. Врачи определяют уровень иммуноглобулина в организме больного.
Вернуться к оглавлению
Лечение заболевания
Медикаментозное
Лечение микоза кишечника производится в амбулаторных условиях или в стационаре, в зависимости от тяжести поражения. Если патология вызвана длительным приемом антибиотиков, то их отменяют и назначают средства, восстанавливающие микрофлору внутренних органов. Медикаментозная терапия включает средства против грибков, которые называются антимикотиками. Чтобы восстановить количество полезных бактерий в кишечнике, назначают прием пробиотиков и пребиотиков. Снизить риск рецидива помогает терапия, повышающая иммунитет, поэтому больному рекомендуется прием иммуностимулирующих средств.
При тяжелом течении микоза и сильном инфицировании проводят переливание крови. В некоторых случаях, когда травмировались другие внутренние органы, больному показано хирургическое вмешательство, при котором удаляют пораженный орган. Операция необходима при наличии злокачественного образования в кишечнике или желудке.
Вернуться к оглавлению
Специальная диета
 Важную роль в лечении микоза кишечника играет соблюдение определенной диеты.
Важную роль в лечении микоза кишечника играет соблюдение определенной диеты.
Во время и после медикаментозной терапии пациенту показано специальное питание, чтобы кишечник быстрее восстанавливался. Главным правилом данной диеты является отказ от сахара. Это связано с тем, что сахар — наиболее приемлемая среда дли грибков. Пациенту разрешается употреблять:
- рис коричневого цвета;
- макаронные изделия на основе цельного зерна;
- овощи в свежем виде;
- клетчатку растительного происхождения.
При кишечном микозе запрещается есть сладкое, продукты из пшеничной муки и грибы. Вся пища должна готовиться на пару или употребляться в отваренном виде. Это способствует их легкому и быстрому усвоению. Диета включает значительное количество жидкости, чтобы организм быстрее очистился от токсических веществ. С помощью диеты и медикаментов больному вскоре удастся восстановить нормальную работу кишечника.
Вернуться к оглавлению
Народные средства
Применять рецепты народной медицины можно с одобрения лечащего врача и в комплексе с медикаментозной терапией. Для борьбы с микозом кишечника используют отвар, приготовленный из корня лопуха, кровохлебки и дубовой коры. Все средства смешивают и отваривают до крепкого состояния. Готовый отвар употребляют несколько раз в день перед приемом пищи. Разовая дозировка составляет 3 столовых ложки. Эффективным является курильский чай, которым рекомендуется заменить обычный чай на время терапии.
Вернуться к оглавлению
Профилактика
Предотвратить заражение можно с помощью профилактических мер. Пациентам, которые имеют хронические болезни, рекомендуется периодически менять антибиотики и принимать противогрибковые препараты. Следует не злоупотреблять сахаром и следить за правильным питанием. Перед использованием приборов в кафе, ресторанах и других заведениях, стоит убедиться в их чистоте.
Источник
