Опасно ли кишечное кровотечение
Желудочно-кишечное кровотечение – это истечение крови в полость желудка и кишечника с последующим ее выделением только с калом или с калом и с рвотой. Оно не является самостоятельным заболеванием, а осложнением множества – более ста – различных патологий.
Желудочно-кишечное кровотечение (ЖКК) – это опасный симптом, говорящий о том, что нужно срочно найти причину кровотечения и устранить ее. Даже если выделяется совсем небольшое количество крови (а бывают даже ситуации, когда кровь не видна без специальных исследований), это может быть в результате совсем маленькой, но быстро растущей и крайне злокачественной опухоли.
Обратите внимание! ЖКК и внутреннее кровотечение – не одно и то же. В обоих случаях источником кровотечения может служить желудок или различные отделы кишечника, но при ЖКК кровь выделяется в полость кишечной трубки, а при внутреннем кровотечении – в брюшную полость. ЖКК можно в некоторых случаях лечить консервативно, тогда как внутреннее кровотечение (после ранения, тупой травмы и так далее) лечится только оперативно.
Что происходит при потере более 300 мл крови
Массивные кровотечения из желудочно-кишечного тракта вызывают в организме следующие изменения:
-
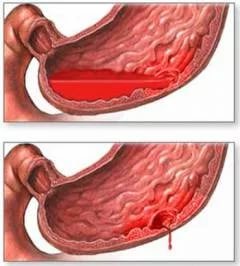 уменьшается объем крови, при этом диаметр сосудов остается тем же;
уменьшается объем крови, при этом диаметр сосудов остается тем же; - на стенки сосудов кровь уже не давит, как раньше, поэтому артерии уже не могут так хорошо обеспечивать движение крови – скорость кровообращения снижается;
- снижение скорости кровотока в центре тела означает слишком медленное движение крови в области капилляров и более мелких сосудов (микроциркуляторного русла), задача которых – обеспечение тканей кислородом и нужными веществами, забор из них отработанных продуктов;
- замедление кровотока в области микроциркуляторного русла приводит к развитию здесь застоя (здесь и так сосуды мелкие и скорость движения крови низкая всегда);
- при застое в микроциркуляторном русле происходит склеивание в них эритроцитов. Если начинать лечение на этой стадии, то кроме переливания крови и кровезаменителей, нужно вводить солевые растворы и кроворазжижающие препараты (гепарин). Иначе сгустки, образованные в капиллярах, будут массово идти в общее русло и могут, собравшись, закупорить какую-то более крупную артерию;
- обмен между закупоренными склеенными клетками кровь капиллярами и тканями становится очень трудным и может прекратиться вовсе. Такая ситуация наблюдается почти во всех тканях. Первой страдает микроциркуляция в коже, подкожной клетчатке, потом постепенно «отключаются» и внутренние органы. Сердце и головной мозг долго работают в «экономном режиме», но если кровь теряется быстро, или общий объем кровопотери превышает 2,5 литра, то «отключаются» и они;
- нарушение микроциркуляции в печени приводит к тому, что она перестает обезвреживать токсины из крови, плохо вырабатывает факторы свертывания крови. В результате кровь становится жидкой и не сворачивается. Это очень опасное состояние. На этой стадии одного переливания крови мало – нужно уже вводить факторы свертывания крови. Они содержатся в плазме крови (ее заказывают на станции переливания) и в отдельных препаратах.
Причины желудочно-кишечного состояния
Причин, вызывающих острое желудочно-кишечное кровотечение, настолько много, что их делят сразу по двум классификациям. Одна из классификаций обозначает род причин, вторая – причины в зависимости от локализации в желудочно-кишечной «трубке».
Итак, в зависимости от рода причин, ЖКК может быть вызвано:
- Воспалительными, эрозивными и язвенными образованиями ЖКТ, в результате которых «разъедаются» сосуды, питающие ту или иную структуру. Не все эти патологии возникают из-за нарушения диеты или заражения Хеликобактер пилори. Эрозивно-язвенные поражения возникают при любой тяжелой болезни (это называется стресс-язвами). Их вызывают ожоги крепкими спиртными напитками, кислотами и щелочами, выпитыми по ошибке или умышленно. Также часто эрозии и язвы возникают вследствие приема обезболивающих препаратов и гормонов-глюкокортикоидов.
- Опухолями ЖКТ любой степени злокачественности.
- Ранениями и травмами ЖКТ.
- Болезнями свертывания крови.
- Повышением давления в сосудах ЖКТ. Это, в основном, бывает только при синдроме портальной гипертензии, вызванной циррозом, тромбами в воротной вене или сдавлении ее извне.
В зависимости от локализации, выделяют кровотечения из верхних отделов (до окончания 12-перстной кишки) и кровотечения из нижних отделов (начиная с тонкого кишечника) ЖКТ. Верхние отделы страдают чаще: на них приходится около 90% ЖКК, на нижние, соответственно, приходится чуть больше 10% случаев.
Если рассматривать частоту поражения отдельных органов, то кровотечения из желудка – это каждое второе ЖКК, кровотечение из 12-перстной кишки встречается в каждом третьем случае. Толстая и прямая кишка – это каждое 10 кровотечение, пищевод – каждое двадцатое. Тонкий кишечник у взрослых кровоточит редко – в 1% случаев.
Причины ЖКК из верхних отделов желудочно-кишечного тракта – это:
- эрозивный эзофагит, чья основная причина – прием через рот кислот или щелочей;
- эрозивный и геморрагический гастриты, в том числе, возникшие при приеме обезболивающих препаратов;
- язвенная болезнь желудочной или 12-перстной локализации;
- повышенное давление в венах пищевода (синдром портальной гипертензии). Он развивается при циррозе печени, тромбах в печеночных или других венах, сообщающихся с воротной веной, сдавление воротной вены на уровне сердца – при констриктивном перикардите или на любом другом уровне – при опухолях и рубцах близлежащих тканей;
- проникающие ранения грудной клетки или верхних отделов живота;
- синдром Мэллори-Вэйса;
- полипы желудка;
- травмы пищевода или желудка инородными телами или жесткой (металлической) медицинской аппаратурой при проведении обследования;
- кровотечения из дивертикулов («карманов») и опухолей пищевода, желудка или 12-перстной кишки;
- грыжа пищеводного отверстия диафрагмы;
- аорто-кишечные свищи;
- ранения желчных путей (в основном, при операциях и манипуляциях), при которых кровь вместе с желчью попадает в 12-перстную кишку.
Причины желудочно-кишечного кровотечения из нижних отделов – это:
- тупые травмы живота;
- ранения живота;
- опухоли;
- тромбоз мезентериальных сосудов;
- заражение глистами;
- повышение давления в венах прямой кишки, что вызывается портальной гипертензией, имеющей те же причины, что и в случае с пищеводом;
- неспецифический язвенный колит;
- болезнь Крона;
- анальные трещины;
- геморрой;
- дивертикулы;
- инфекционные колиты;
- туберкулез кишечника.
Причины желудочно кишечного кровотечения, могущие вызвать истечение крови из любого отдела желудочно-кишечного тракта – это поражение сосудов при:
- системной красной волчанке;
- авитаминозе C;
- узелковом периартериите;
- атеросклерозе;
- болезнь Рандю-Ослера;
- ревматизме;
- врожденных мальформациях, телеангиэктазиях и других пороках развития сосудов,
а также:
- нарушения свертывающей системы (например, гемофилия);
- снижение уровня тромбоцитов или нарушение их строения (тромбоцитопатии)
Кроме острых кровотечений, бывают ЖКК хронического характера. Это означает, что в определенной локализации имеются поврежденные сосуды небольшого калибра, откуда периодически «подтекают» небольшие, не угрожающие жизни, объемы крови. Основные причины хронических кровотечений – это язвы желудка и 12-перстной кишки, полипы и опухоли.
Как распознать желудочно-кишечное кровотечение
Первые признаки кровотечения – это слабость, которая нарастает с разной скоростью (зависит от скорости кровопотери), головокружение, потливость, ощущение учащенного сердцебиения. При выраженной кровопотере человек становится неадекватным, а потом постепенно засыпает, бледнея. Если кровь теряется быстро, человек испытывает сильное чувство, страха, бледнеет, теряет сознание.
Эти симптомы характерны для любого острого кровотечения с потерей более 300 мл крови, а также для любых состояний, которые могут закончиться шоком (интоксикация, прием антибиотиков на фоне значительной бактериальной инфекции, прием продукта или лекарства-аллергена).
Именно о ЖКК стоит думать по имеющимся симптомам:
- цирроза или тромбоза печеночных вен. Это желтый цвет сухой кожи, похудание рук и ног при увеличении живота, в которой скапливается жидкость, покраснение ладоней и стоп, кровоточивость;
- болезней свертывания. Это кровоточивость при чистке зубов, кровоточивость из места инъекций и так далее;
- гастритов, дуоденитов и язвенной болезни. Это боли в верхних отделах живота сразу после еды (характерно для поражения желудка) или через 2-4 часа после нее (характерно для поражений 12-перстной кишки), тошнота, отрыжка;
- инфекционного заболевания кишечника. Это повышение температуры, тошнота, рвота, озноб, слабость. При этом человек может вспомнить, что ел что-то «опасное»: сырую воду, беляш на автовокзале, трехдневный салат с майонезом, торт или пирожное с кремом. Нужно сказать, что инфекционные гастроэнтероколиты не вызовут обильного ЖКК, разве что, это будет дизентерия, при которой (но не в самом начале болезни) в нижних отделах кишечника образуются язвы.
Никаких проявлений не имеет большинство опухолей, дивертикулов или полипов ЖКТ. Поэтому если желудочно-кишечное кровотечение развилось остро, на фоне полного здоровья (или можно вспомнить только чередование запоров и поносов, необъяснимую потерю веса), нужно думать именно об этом.
Почему мы сразу не описываем появление крови, ведь ЖКК обязательно ею сопровождаются? Да, действительно, кровь обладает слабительным эффектом, она не останется в просвете ЖКТ и не всосется обратно. Она не станет застаиваться, разве что ЖКК совпало с острой кишечной непроходимостью (например, перекрытием кишечника опухолью), что может совпасть крайне редко
Но для того, чтобы кровь «показалась» наружу, должно пройти время, пока она преодолеет расстояние от поврежденного сосуда до прямой кишки или до рта. Сразу описывать появление крови можно только при кровотечении из сигмовидной или прямой кишки. Тогда первыми симптомами будут не слабость и головокружение, а дефекация, когда в каловых массах обнаружилась алая кровь (чаще всего это геморрой или анальная трещина, поэтому дефекация будет болезненной)
Дальнейшие симптомы желудочно-кишечного кровотечения различаются в зависимости от того, сосуды какого отдела оказались повреждены.
Так, если источник кровотечения находится в верхних отделах желудка, и объем теряемой крови превышает 500 мл, то будет рвота с кровью:
- алой кровью – если источником является артерия в пищеводе;
- похожей на кофейную гущу (бурой) – когда источник находится в желудке или 12-перстной кишки, и кровь смогла смешаться с желудочным соком и окислиться;
- темной (венозной) кровью – если источник – расширенная вена пищевода.
Кроме этого, при любом объеме кровопотери из верхнего отдела кал тоже будет окрашен кровью: он приобретет более темный цвет. Чем больше будет потеряно крови, тем стул будет более черным и более жидким. Чем больше объем кровотечения, тем раньше появится этот стул.
ЖКК из верхних отделов ЖКТ приходится отличать от состояний, когда кровь попала из дыхательных путей. Нужно запомнить: кровь из дыхательных путей будет выделяться с кашлем, она содержит очень много пены. Стул при этом практически не темнеет.
Бывают также состояния, источник кровотечения находился во рту, в носу или в верхних дыхательных путях, кровь была проглочена, после чего наблюдалась рвота. Тогда пострадавшему нужно вспоминать, был ли факт травмы носа, губ или зубов, было ли проглочено инородное тело, был ли частый кашель.
Для кровотечений из тонкого и толстого кишечника рвота с кровью не характерна. Они характеризуются только потемнением и разжижением стула. Если кровотечение:
- из прямой кишки или анального сфинктера – на поверхности кала появится алая кровь;
- из слепой кишки или восходящей ободочной – кал может быть как темным, так и выглядеть как коричневый кал, перемешанный с темно-красной кровью;
- из нисходящей ободочной, сигмовидной или прямой кишки – кал обычного цвета, в нем видны прожилки или сгустки крови.
Степени тяжести ЖКК
Чтобы знать, как оказывать помощь при желудочно-кишечном кровотечении в конкретном случае, разработана классификация, в которой учитывается несколько показателей, их изменения разделены на 4 степени. Для определения нужно знать пульс, артериальное давление, а с помощью анализов крови определить гемоглобин и гематокрит (процентное соотношение жидкой части крови и ее клеток), по данным которых рассчитывается дефицит циркулирующей крови (ДЦК):
- Количество сердцебиений – в пределах 100 в минуту, артериальное давление в норме, гемоглобин более 100 г/л, ДЦК 5% от нормы. Человек в сознании, испуган, но адекватен;
- Количество сердцебиений 100-120 в минуту, «верхнее» давление 90 мм рт.ст., гемоглобин 100-80 г/л, ДЦК 15%. Человек в сознании, но вял, бледен, отмечается головокружение. Кожа бледная.
- Пульс чаще 120 в минуту, плохо прощупывается. «Верхнее» давление 60 мм рт.ст. Сознание спутанное, больной все время просит пить. Кожа бледная, покрыта холодным потом.
- Пульс не прощупывается, давление не определяется или однократно прощупывается в пределах 20-30 мм рт.ст. ДЦК 30% или больше.
Кровотечение у детей
Кровотечение у детей – это очень серьезная причина для обращения в лечебное учреждение. «Само» оно не пройдет, даже если ребенок вырвал с кровью, а после этого ведет себя обычно, играет и просит есть. Перед обращением вспомните, не мог ли он есть шоколад, гематоген или красящие в красный цвет продукты (свеклу, пирожные с красным красителем). Исключите также травмы в полости рта и носа (их видно невооруженным глазом).
Причин ЖКК у детей довольно много. В поисках диагноза врачи в первую очередь обращают внимание на возраст ребенка: есть заболевания, наиболее характерные для того или иного возрастного периода:
| Возраст | Заболевания |
| 2-5 сутки жизни | Геморрагическая болезнь новорожденных – дефицит витамина K. Характеризуется темным обильным стулом 3-4 р/дн |
| До 28 суток жизни | Язвы желудка (чаще), 12-перстной кишки (реже), язвенно-некротический колит новорожденных |
| С 14 суток до 1 года жизни | Язвы 12-перстной кишки (чаще), язвы желудка (реже) |
| 1,5-4 месяца | Инвагинация кишечника |
| 1-3 года | Ювенильные полипы кишечника, дивертикул Меккеля, болезнь Дьелафуа, семейный полипоз толстой кишки (у 5% нелеченных детей он к 5 годам трансформируется в рак) |
| Старше 3 лет | Варикозно расширенные вены пищевода |
| 5-10 лет | Синдром портальной гипертензии, неспецифический язвенный колит |
| 10-15 лет | Синдром Пейтца-Егерса, когда в кишечнике обнаруживается множество мелких полипов. При этом кожа, губы, веки имеют характерный признак – множественные коричневые пятна |
В любом возрасте ребенка, начиная с периода новорожденности, может возникнуть:
- гастрит: причиной может стать тяжелое заболевание, гипоксия (например, у новорожденных);
- эзофагит. Наиболее часто он возникает у детей с укорочением пищевода, ахалазией кардии, грыжей пищеводного отверстия диафрагмы;
- удвоение желудка;
- удвоение тонкой кишки;
- синдром Меллори-Вэйса;
- грыжи пищеводного отверстия диафрагмы;
- эозинофильная гастроэнтеропатия;
- пороки развития сосудов ЖКТ: гемангиомы и сосудистые мальформации.
Диагностика и неотложная помощь детям оказывается по тому же принципу, что и взрослым.
Первая помощь
Алгоритм при желудочно-кишечном кровотечении следующий:
- Вызвать «Скорую помощь».
- Уложить больного, поднять ноги, вернув максимально возможное количество крови из депо в венах в кровеносное русло.
- Обеспечить приток свежего воздуха.
- Положить холод на живот. Обязательно на одежду, чтобы не вызвать обморожения. Держать 15-20 минут, снять на 10 минут, потом положить снова.
- Из лекарств внутрь можно дать только 50 мл раствора аминокапроновой кислоты и/или 1-2 ч.л. хлористого кальция.
- Пить и есть не давать: это может еще больше усиливать кровотечение.
- В туалет ходить – на судно, памперс или какую-то емкость, чтобы вставать ему не пришлось. При этом тужиться позволять нельзя.
Что делают в больнице
С момента поступления больногоему оказывают помощь: вливают коллоидные растворы кровезаменителей (растворы желатины или крахмалов), определив группу крови – переливают кровь и плазму (при необходимости). Это объясняется тем, что в случае необходимости операции в операционную, даже в экстренном случае, нужно взять только подготовленного больного. У такого больного больше шансов выжить.
Обязательно вводятся кровоостанавливающие препараты («Транексам», «Тугина», «Викасол», «Этамзилат») в вену, дается «Аминокапроновая кислота» в рот. При обнаружении эрозивно-язвенных поражений в вену вводятся также препараты, снижающие кислотность («Контралок», «Квамател» или «Ранитидин»).
Все это время его обследуют в приемном отделении или отделении реанимации (второй вариант – если больного привезли в очень тяжелом состоянии, с 3-4 степенью кровотечения):
- берут из пальца общий анализ крови или смотрят только «красную кровь» (эритроциты и гемоглобин);
- берут из вены кровь на гематокрит, определяя процентное соотношение жидкой части крови и ее форменных элементов, и кровь на коагулограмму (состояние свертывающей системы;
по этим показателям судят о степени ЖКК и вырабатывают тактику дальнейших действий;
- выполняют ФЭГДС – осмотр желудка и 12-перстной кишки с помощью оптоволоконной техники с целью определения источника кровотечения. Если такой источник будет обнаружен в пищеводе, желудке или 12-перстной кишке, его стараются прижечь прямо во время процедуры. Если это удается, оперативного вмешательства не предпринимают;
- при необходимости, и если состояние больного позволяет, при неинформативном ФЭГДС могут выполнить ангиографию.
Далее смотрят по результатам обследования, максимально готовят больного к операции и выполняют ее одним из методов: или открытой операцией, или введением закупоривающего сосуд фрагмента при помощи внутрисосудистого метода, или клипированием (наложением клипс) под контролем эндоскопа или лапароскопа.
При синдроме портальной гипертензии стараются остановить кровотечение консервативным методом: постановкой специального зонда Блэкмора и интенсивной медикаментозной кровоостанавливающей терапии. Если это не помогает, выполняют шунтирующие операции – направляют кровь из вен с высоким давлением в вены с более низким.
Источник
Кишечное кровотечение – истечение крови из нижних отделов пищеварительного тракта. Проявляется симптомами основного заболевания, а также наличием свежей крови при дефекации (смешанной с калом либо расположенной в виде сгустков на каловых массах). Для диагностики используют ректальное пальцевое исследование, эндоскопию тонкой и толстой кишки, ангиографию мезентериальных сосудов, сцинтиграфию с мечеными эритроцитами, клинические и биохимические анализы крови. Лечение обычно консервативное, включает терапию основного заболевания и восполнение кровопотери. Хирургическое лечение требуется при тяжелом поражении кишечника (тромбоз, ишемия сосудов, некроз).
Общие сведения
Кишечное кровотечение – это кровотечение, которое происходит в просвет тонкой или толстой кишки. Кишечные кровотечения составляют около 10-15% всех кровотечений из пищеварительного тракта. Обычно не имеют явной клинической симптоматики, не приводят к геморрагическому шоку. Чаще всего факт кишечного кровотечения выявляется случайно во время обследования по поводу других заболеваний. Определить уровень кровотечения можно по цвету и консистенции каловых масс: кишечное кровотечение из тонкой кишки проявляется жидким, черным, зловонным калом; кровь из верхних отделов толстой кишки темная, равномерно перемешана с каловыми массами. При наличии кишечного кровотечения из нижних отделов толстой кишки алая кровь обволакивает каловые массы сверху. Незначительные кровотечения могут никак не проявляться клинически, выявить их можно только при проведении анализа кала на скрытую кровь.
Кишечное кровотечение
Причины кишечного кровотечения
Причиной кровотечения могут быть разнообразные заболевания кишечника и мезентериальных сосудов. Ангиодисплазии сосудов тонкого и толстого кишечника могут проявляться только кровотечением и не иметь никаких других клинических признаков. Дивертикулез кишечника является наиболее частой причиной кровотечения. Также кишечные кровотечения часто сопровождают хронические (болезнь Крона, неспецифический язвенный колит) и острые воспалительные заболевания кишечника (псевдомембранозный колит); специфическую патологию тонкой или толстой кишки (туберкулезный колит).
Также к кишечному кровотечению могут приводить поражения брыжеечных сосудов – ишемия кишечника вследствие спазма или тромбоза мезентериальных артерий. Массивными кровотечениями заканчивается опухолевая патология (рак, полипы кишечника). Источником кишечных кровотечений могут являться геморрой, анальные трещины. У детей частой причиной кишечных кровотечений бывают инородные тела пищеварительного тракта.
К более редким факторам, провоцирующим кишечные кровотечения, относят радиационный колит после лучевой терапии, аорто-кишечные свищи, анкилостомидоз, сифилис кишечника, амилоидоз, длительные марафонские забеги у спортсменов. Менее чем в 10% случаев выявить причину кишечного кровотечения не удается.
Симптомы кишечного кровотечения
Кишечные кровотечения редко бывают массивными, вызывающими явную клинику гиповолемии, геморрагического шока. Достаточно часто пациенты упоминают о периодическом появлении крови в стуле только после тщательного сбора анамнеза. Наиболее распространенная жалоба при кишечном кровотечении – выделение крови с калом. При кровотечении из тонкой кишки кровь длительное время контактирует с пищеварительными ферментами, что приводит к окислению гемоглобина и придает крови черный цвет. Если крови много, она раздражает стенки кишечника и приводит к усилению пассажа содержимого по пищеварительной трубке. Проявляется это наличием жидкого, черного, зловонного стула – мелены.
Если источник кровотечения находится в верхних отделах толстого кишечника, кровь принимает активное участие в процессе формирования каловых масс, успевает окислиться. В таких ситуациях обнаруживается примесь темной крови, равномерно перемешанной с каловыми массами. При наличии кишечного кровотечения из сигмовидной, прямой кишки кровь не успевает смешаться с калом, поэтому располагается поверх внешне не измененных каловых масс в виде капель или сгустков. Цвет крови в этом случае – алый.
Если источником кровотечения служат дивертикулы толстой кишки либо ангиодисплазии, кровотечение может возникать на фоне полного здоровья, не сопровождаться болью. Если же кишечное кровотечение развилось на фоне воспалительной, инфекционной патологии кишечника, появлению крови в стуле может предшествовать боль в животе. Боли в области промежности при дефекации или сразу после нее, сочетающиеся с появлением алой крови в каловых массах или на туалетной бумаге, характерны для геморроя и трещин заднего прохода.
Инфекционная патология толстого кишечника, приведшая к развитию кишечного кровотечения, может сопровождаться повышением температуры, диареей, постоянными позывами на дефекацию (тенезмами). Если кишечное кровотечение возникло на фоне длительно существующего субфебрилитета, значительной потери веса, хронической диареи и интоксикации, следует подумать о туберкулезе кишечника. Кишечное кровотечение, сочетающееся с признаками системного поражения кожи, суставов, глаз и других органов, обычно является симптомом неспецифического воспалительного заболевания кишечника. При наличии окрашенного кала и полном отсутствии клиники кровотечения следует выяснить, не употреблял ли пациент блюд с пищевыми красителями, которые могли привести к изменению цвета каловых масс.
Диагностика кишечного кровотечения
Для точного установления факта кишечного кровотечения требуется не только консультация гастроэнтеролога, но и врача-эндоскописта. Для установления степени тяжести и риска неблагоприятного исхода при кишечном кровотечении в экстренном порядке производится клинический анализ крови (определяется уровень гемоглобина, эритроцитов, нормоцитов, гематокрита), анализ кала на скрытую кровь, коагулограмма. Во время осмотра гастроэнтеролог обращает внимание на частоту пульса, уровень артериального давления. Обязательно выясняется, нет ли у пациента в анамнезе эпизодов потери сознания.
При наличии в стуле алой крови проводится пальцевое исследование прямой кишки на предмет наличия геморроидальных узлов, полипов. Однако следует помнить о том, что подтверждение диагноза геморроидального расширения вен прямой кишки не исключает кишечного кровотечения из других отделов пищеварительной трубки.
Наиболее простым и доступным методом, позволяющим выявить источник кишечного кровотечения, является эндоскопический. Для установления диагноза может проводиться колоноскопия (осмотр верхних отделов толстой кишки), ректороманоскопия (визуализация сигмовидной и прямой кишки). Проведение эндоскопического исследования позволяет выявить причину кишечного кровотечения в 90% случаев, провести одновременное эндоскопическое лечение (полипэктомию, электрокоагуляцию кровоточащего сосуда). Пристальное внимание уделяется описанию кровотечения (остановившееся или продолжающееся, наличие тромба и его характеристики).
Если кровотечение продолжается, а его источник выявить не удалось, проводят мезентерикографию, сцинтиграфию брыжеечных сосудов с использованием меченых эритроцитов. Мезентерикография позволяет выявить источник кишечного кровотечения в 85% случаев, но только при его интенсивности более 0,5 мл/мин. Введенный в брыжеечные сосуды контраст выходит с током крови в просвет кишечника, что видно на рентгеновском снимке. В этом случае катетер, находящийся в сосудах брыжейки, можно использовать для их склерозирования либо введения вазопрессина (он вызовет сужение сосудов и остановку кровотечения). Данный метод наиболее актуален при выявлении кишечных кровотечений на фоне дивертикулеза кишечника, ангиодисплазий.
Если же интенсивность кишечного кровотечения низкая (0,1 мл/мин.), выявить его источник поможет сцинтиграфия с мечеными эритроцитами. Данная методика требует определенного времени и подготовки, однако с высокой точностью позволяет поставить диагноз низкоинтенсивного кишечного кровотечения. В отличие от мезентерикографии, сцинтиграфия позволяет выявить источник кровотечения, но не его причину.
Рентгенологические исследования кишечника с введением бариевой взвеси рекомендуется проводить в последнюю очередь, так как они наименее информативны и способны исказить результаты других методик (эндоскопического и ангиографического исследования). Обычно оценку пассажа содержимого по кишечнику проводят не ранее, чем через 48 часов после остановки кишечного кровотечения.
Лечение кишечного кровотечения
Низкоинтенсивные кишечные кровотечения обычно не требуют госпитализации пациента в отделение гастроэнтерологии, а вот при наличии признаков геморрагического шока больной нуждается в экстренной госпитализации в отделение интенсивной терапии. К таким признакам относят: бледность кожи, похолодание конечностей, тахикардию, снижение артериального давления, отсутствие мочевыделения. В отделении интенсивной терапии обеспечивается стабильный венозный доступ, начинается инфузия кровезаменителей, препаратов крови (эритроцитарной массы, свежезамороженной плазмы, криопреципитата). Производится постоянный контроль показателей гемодинамики, раз в час контролируют уровень гемоглобина, эритроцитов, гематокрита. Проводится экстренная эндоскопия для определения источника кровотечения и его эндоскопической остановки. В результате такой тактики остановка кишечного кровотечения происходит в 80% случаев.
Если кровотечение выражено умеренно, лечение начинают с устранения его причины, т. е. лечения основного заболевания. Кишечное кровотечение на фоне дивертикулеза кишечника наиболее эффективно останавливается инфузией вазопрессина через катетер после ангиографии. Такие кровотечения имеют склонность рецидивировать в течение последующих двух суток, поэтому катетер из брыжеечного сосуда удаляют не ранее, чем через 48 часов. Также катетер, установленный во время ангиографии, может использоваться для эмболизации кровоточащего сосуда. Если кишечное кровотечение, осложнившее дивертикулез кишечника, не удается остановить, либо оно рецидивирует после консервативного гемостаза, может потребоваться проведение хирургической операции – гемиколэктомии, субтотальной колэктомии.
Кишечное кровотечение на фоне острой ишемии кишечника требует иной тактики – на начальных этапах остановить кровотечение помогает восстановление кровотока на фоне вазодилятации. Если же развился инфаркт кишечника, перитонит – также проводят резекцию пораженного участка кишечника. В том случае, если кишечное кровотечение обусловлено ангиодисплазией, во время эндоскопического исследования проводят электро- или лазерную коагуляцию пораженных сосудов. При геморроидальном кровотечении осуществляется их склерозирование или перевязка.
Прогноз и профилактика кишечного кровотечения
Прогнозировать исход кишечного кровотечения очень сложно, так как он зависит от многих факторов. Смертность при кишечных кровотечениях колеблется в разных странах, однако остается достаточно высокой. В США за 8 лет, начиная с 2000 года, кишечное кровотечение как причина смерти было зафиксировано почти в 70 000 случаев. Профилактика кишечных кровотечений включает в себя своевременное выявление и лечение заболеваний, которые могут привести к возникновению этого осложнения.
Источник
