Острые кишечные инфекции вызванные условно патогенной флорой
Острые кишечные инфекции, вызываемые условно-патогенной микрофлорой (УПМ), возникают при определенных условиях заражения (массивность заражения, сниженная реактивность организма) и характеризуются однотипностью кишечных проявлений.
Этиология и эпидемиология. Возбудители УПМ являются представителями семейства Enterobacterioceaе. К ним относят клебсиеллу, протей, синегнойную палочку, энтеробактер, цереус, кампилобактер, цитробактер, клостридии, стафилококк и др.
Источником инфекции является больной ОКИ или бактерионоситель, особенно, среди персонала медицинских учреждений. Механизм передачи инфекции — фекально-оральный, ведущий путь – алиментарный, кроме детей раннего возраста, для которых основной путь заражения контактно-бытовой.
К УПМ восприимчивы дети любого возраста, но особенно недоношенные новорожденные и дети первых месяцев жизни, ослабленные различными заболеваниями, а также дети с неблагоприятным преморбидным фоном. Четкой сезонности в заболеваемости, вызванной УПМ, нет. Могут встречаться как спорадические случаи, так и эпидемические вспышки. Иммунитет типоспецифический, кратковременный.

Патогенез. Входными воротами для УПМ является пищеварительный тракт. Обладая адгезивными и инвазивными свойствами, возбудители УПМ, внедряются в энтероциты и вызывают местный воспалительный процесс. В ряде случаев они проникают в более глубокие слои кишечной стенки с последующим микроизъязвлением.
Клинические проявления
Клинические проявления начального периода ОКИ, зависят от пути заражения и могут протекать в 2-х вариантах. При алиментарном заражении, которое в основном встречается у детей более старшего возраста, возникает типичная картина пищевой токсикоинфекции.
Инкубационный период короткий и составляет от нескольких часов до одних суток. Начало заболевания острое, появляется тошнота, повторная рвота и боли в эпигастральной области. Температура тела нормальная или субфебрильная, редко повышается до фебрильных цифр в первые часы болезни. Ведущий синдром заболевания чаще гастроэнтеритный. Стул кашицеобразный или жидкий, желто-зеленого цвета, иногда зловонный, с небольшой примесью слизи, 3–8 раз в сутки. Тяжесть состояния больных обусловлена выраженностью общего токсикоза, а кишечные расстройства проявляются умеренно. Длительность болезни в среднем 1–3 дня.
При контактном пути заражения, характерном для детей раннего возраста, заболевание чаще протекает по типу энтероколита, гастроэнтероколита и реже гастроэнтерита или энтерита. Эти варианты течения заболевания характеризуются однотипностью симптомов независимо от вида возбудителя. Инкубационный период от нескольких часов до нескольких дней. Заболевание обычно начинается с симптомов общей интоксикации, повышения температуры тела от субфебрильной до 38°–39°С, которая сохраняется 5–7 дней. Тяжелые формы протекают с неукротимой рвотой, заторможенностью, нарушением сердечно-сосудистой деятельности, тогда как нейротоксикоз не характерен. Ухудшается аппетит вплоть до полной анорексии. Дисфункция кишечника проявляется жидким, иногда водянистым стулом, желто-зеленого цвета с непереваренными комочками, небольшой примесью слизи, метеоризмом. Характерны приступообразные боли в животе или беспокойство при пальпации живота, у некоторых больных выявляется гепатолиенальный синдром. Дисфункция кишечника может сохраняться долго, иногда принимает затяжной характер.
Однако, несмотря на однотипность кишечных расстройств, ОКИ, вызываемые УПМ, имеют и некоторые особенности. Для ОКИ протейной этиологии характерно преимущественное развитие гастроэнтеритного или энтеритного синдромов, выраженный метеоризм, гнилостный запах (тухлого яйца) испражнений. Для ОКИ клебсиеллезной этиологии типичен энтероколит, который может приобретать некротизирующий характер с появлением в стуле крови и перфорацией кишечника, а также возникновением генерализованных форм (пульмональной, септической); для кишечной формы кампилобактериоза характерен энтероколит с гемоколитом, нередко возникают экзантемы; синегнойная и клостридиозная инфекции протекают с тяжелым энтероколитом, дисфункцией кишечника, развитием перитонита, а также склонностью к гематогенной диссеминации и развитию сепсиса.
Основные диагностические признаки ОКИ, вызываемых УПМ
1. Эпиданамнез – алиментарный или контактный путь заражения, короткий инкубационный период, массивность заражения.
2. Острое и бурное развитие заболевания при алиментарном пути заражения с максимальной выраженностью клинических проявлений в 1–3-й день болезни и быстрой обратной динамикой процесса (протекают по типу ПТИ или ГЭ).
3. Острое или постепенное начало заболевания при контактно-бытовом пути заражения с синдромов общей интоксикации или расстройства пищеварения и дальнейшим нарастанием симптомов гастроэнтерита, энтероколита или гастроэнтероколита.
4. Преобладание легких и средне-тяжелых форм болезни у детей более старшего возраста; тяжелых и средне-тяжелых форм у недоношенных, новорожденных и ослабленных детей первых месяцев жизни.
5. Окончательный этиологический диагноз инфекции возможен только на основании бактериологического выделения возбудителя в массивном росте и доказательства его патогенности.
6. Особенно восприимчивы к УПМ недоношенные, новорожденные и ослабленные дети первых месяцев жизни.
7. Для детей первого года жизни характерны приступообразные боли в животе, метеоризм и гепатолиенальный синдром, а также вовлечением в патологический процесс легких, кожи, глаз, ушей, пупочной ранки с последующей манифестацией инфекции и развитием генерализованных форм.
Лабораторная диагностика
1. Бактериологический метод. Исследуют испражнения, рвотные массы, промывные воды желудка, пищевые продукты, различные биологические жидкости (кровь, моча). Для подтверждения этиологической значимости УПМ обязательны следующие условия:
а) отрицательные результаты бактериологического исследования на патогенные микроорганизмы, а также ротавирусы и энтеровирусы;
б) повторное выделение УПМ в первые дни болезни в монокультуре или ее превалирующий рост над другой микрофлорой;
в) массивность выделения УПМ в первые 3 дня болезни (106 и более микробных тел в 1 грамме испражнений) и значительное снижение количественного содержания УПМ или полное исчезновение в динамике заболевания;
г) выделение идентичного УПМ из пищевого продукта, испражнений, рвотных масс, промывных вод желудка.
2. Серологический метод. Исследуют сыворотку крови с 5–6-го дня заболевания на выявление титра специфических антител к аутоштамму возбудителя, выделенного от больного, в РА, РПГА, РСК. Диагностическим титром является нарастание титра антител в динамике болезни в 4 и более раз.
Дифференциальный диагноз. ОКИ, вызываемые УПМ дифференцируют от сальмонеллеза, шигеллеза, эшерихиозов и других поражений пищеварительного тракта бактериальной этиологии, а также от других пищевых отравлений и хирургических заболеваний пищеварительного тракта.
Лечение. Лечение ОКИ, вызываемых УПМ проводят с учетом тех же принципов, что и при других бактериальных кишечных инфекциях.
Этиотропная терапия. При легких и среднетяжелых формах назначают фуразолидон, интестопан, неоэнтеросептол, фтазин, бисептол, 5-НОК в возрастных дозах, курс – 3–5 дней. При тяжелых формах применяют гентамицин, амоксиклав, уназин, цефалоспорины, в том числе препараты гепацеф (цефоперазон) в дозах у детей в возрасте 1-6 недель – 100 мг/кг/сут.; с 6 недель до 12 лет 150 кг/мг/сут. 2-4 раза; детям старше 12 лет 2-4 г/сут. каждые 12 часов. Цефтум (цефтазидим) детям в возрасте до 2 мес. из расчета 25-50 мг/кг/сут. 2 раза, с 2 мес. – 50-100 мг/кг/сут. 2-3 раза, а также левомицетин, карбенициллин, роцефан, цефобид, рифампицин в возрастных дозах, курс 5–10 дней.
Дезинтоксикационная неспецифическая терапия. При ПТИ и ГЭ формах необходимо промывание желудка 2% содовым раствором до чистых промывных вод с последующим назначением диеты, оральной регидратации, энтеросорбентов (энтеродез, полифепан и др.), препаратов, ускоряющих купирование диареи (глюконат или лактат кальция, глицерофосфат, энтерол, смекта, имодиум или лоперамид).
Инфузионная и регидратационная терапия. При II–III степени эксикоза проводится внутривенное введение полиионных растворов (трисоль, квартасоль, лактосоль и др.), раствора глюкозы, коллоидных растворов в сочетании с оральной регидратацией.
Используют специфические бактериофаги (колипротейный, стафилококковый, пиогениус фаг) детям старше 6 мес.
Для нормализации микрофлоры кишечника рекомендуют бифидумбактерин, линекс, бификол. Многолетняя практика показала высокую эффективность мультикомпонентного пробиотика Симбитер, который отличается широким спектром видов пробиотической активности. Мультипробиотик может применяться в дозах: детям после рождения до 3-х лет — по 1 дозе Симбитера 1-2 раза в день курсом 10-20 дней; после 3-х лет назначают Симбитер концентрированный по 1 дозе 1-2 раза в день курсом 10-20 дней.
Используют ферментные препараты. При затяжном течении используют иммуномодуляторы – метилурацил, нуклеинат натрия, препараты тимуса (тималин, Т-активин) и др.
Мероприятия в отношении больных и контактных лиц
Госпитализация. Проводится по клиническим и эпидемиологическим показаниям.
Изоляция контактных. Не проводится. Устанавливается медицинское наблюдение в течение 7 дней после изоляции больного или (при оставлении больного на дому) после его выздоровления. Бактериологическое обследование контактных, относящихся к декретированным группам населения.
Условия выписки. Не ранее 3-х дней после клинического выздоровления, нормализации стула и температуры; отрицательный результат однократного бактериологического исследования испражнений, проведенного не раньше, чем через 2 дня после окончания этиотропной терапии.
Допуск в коллектив. После клинического выздоровления.
Диспансеризация. Не проводится.
Специфическая профилактика. За рубежом разработаны вакцины против отдельных возбудителей УПМ (синегнойной палочки, клебсиеллы), однако их применение при кишечных формах малоэффективно.
Профилактика специфическими бактериофагами проводится в очагах заболевания детям старше 6 месяцев.
Неспецифическая профилактика. Соблюдение санитарно-гигиенических правил приготовления, хранения и реализации пищевых продуктов, а также правил ветеринарного контроля.
Тщательное соблюдение противоэпидемического режима в отделениях новорожденных, соматических и хирургических стационарах. Активное выявление носителей УПМ среди медперсонала, работников пищеблоков, своевременная их изоляция и санация.
Источник
 В кишечнике человека в определенном соотношении живут условно-патогенные микроорганизмы. Они не наносят организму человека никакого вреда. Если для таких микроорганизмов развиваются благоприятные условия, то могут возникать кишечные инфекции, которые вызываются условно-патогенной флорой.
В кишечнике человека в определенном соотношении живут условно-патогенные микроорганизмы. Они не наносят организму человека никакого вреда. Если для таких микроорганизмов развиваются благоприятные условия, то могут возникать кишечные инфекции, которые вызываются условно-патогенной флорой.
Больше всего данному заболеванию подвержены дети, так как они часто берут в руки и в рот грязные предметы, а так же немытую еду.
Причины возникновения и развития кишечных инфекций
Условно-патогенные микроорганизмы довольно распространены во внешней среде. Их можно каждый день встретить в транспорте, на прогулке, дома, в магазинах. Каждый человек имеет контакт с огромным количеством бактерий. Они могут проникнуть в желудочно-кишечный тракт.
Заразиться кишечной инфекцией ребенок может пищевым путем, при употреблении несвежих молочных продуктов, немытых фруктов и овощей.
Ребенок может заразиться водным путем. Это происходит в том случае, если малыш захлебнул грязную воду, купаясь в загрязненных водоемах или же при употреблении некачественной воды из крана. Еще один путь заражения – контактно-бытовой. В данном случае бактерии могут попасть в организм малыша через грязные руки.
В природе есть очень много микроорганизмов, которые способны вызывать кишучную инфекцию. Основные из них – вирусы (энтеровирусы, коронавирусы, ротавирусы), дизентерийные палочки – шигеллы и сальмонеллы, кишечные палочки – протей, стафилококки, синегнойная палочка, холерный вибрион, клебсиеллы, брюшнотифозная палочка.
Симптомы кишечной инфекции
Инкубационный период составляет от одного до двадцати дней. Причину заболевания определить достаточно сложно. В основном во всех случаях заболевание проявляется в первые дни с момента заражения. Самыми первыми симптомами кишечной инфекции у ребенка является повышение температуры тела, понос, рвота. У ребенка может быть стул от двух до пятнадцати раз на день. Как правило, он жидкий с примесью слизи, имеет неприятный резкий запах и зеленоватый оттенок. Ребенок жалуется на головную боль. Если болезнь возникает у младенцев, то они становятся очень капризными, постоянно беспричинно плачут, аппетит снижается. Во время прощупывания в животе можно ощутить урчание, он выглядит вздутым.
Во время течения заболевания организм теряет большое количество полезных солей и минералов и сильно обезвоживается. При проявлении первых признаков заболевания нужно срочно обратиться за помощью к врачу. Самолечением заниматься не следует, ведь кишечные инфекции являются очень серьезным заболеванием. Они часто могут провоцировать нарушение пищеварения и быть причиной развития дисбактериоза. Если своевременно не обратится к врачу и не начать лечение, то могут возникать некоторые осложнения в виде интоксикации. Может нарушиться всасываемость полезных веществ, а это влечет за собой развитие анемии и плохому развитию малыша.
Диагностика кишечной инфекции
Для того, чтобы поставить диагноз кишечной инфекции исследуют каловые массы. С их помощью проводят посев и определяют наличие заболевания. Также для поставления диагноза нужно чтоб при посеве выделялась монокультура в форме условно-патогенных бактерий. Используют так же серологические методы диагностики.
Лечение кишечной инфекции
Если кишечная инфекция не проходит в острой форме, то ребенку следует оказать первую помощь в домашних условиях. Для начала нужно промыть ребенку желудок. Для этого следует малышу дать выпить кипяченой воды (от пол литра до полтора литра) или однопроцентный раствор соды. Таким образом, можно вырвать у ребенка рвоту. Кормить ребенка нужно около восьми раз в сутки небольшими порциями. Продукты не должны состоять из грубой клетчатки, не должны вызывать сильное газообразование. Очень хорошо в период болезни употреблять варенную на пару морковь, тыкву, кабачки, печеные яблоки. Полезными будут тертые яблоки и бананы. Нужно давать ребенку много жидкости – кисель, чай, компот.
Хорошее действие имеют препараты-сорбенты, например активированный уголь. Если у малыша наблюдается острое течение заболевания, то рекомендуется принимать солевой раствор. Его нужно давать ребенку каждые пять минут. Антибиотики можно давать ребенку только по назначению врача.
Чем у ребенка сильнее иммунная система, тем проще он переносит заболевание. Госпитализацию проводят только при остром течении болезни, в остальных случаях лечение проводят в домашних условиях.
Профилактика кишечных инфекций
Чтобы избежать возникновения кишечных инфекций следует соблюдать такие правила:
- Продукты нужно выбирать безопасные. Некоторые продукты опасно кушать, если они не были предварительно обработаны. К примеру, молоко нужно покупать пастеризованное, а не сырое. Продукты, которые должны употребляться в сыром виде, нужно тщательно помыть.
- Пищу следует тщательно приготавливать. Во многих сырых продуктах, особенно в молоке, мясе имеется очень много патогенных микроорганизмов. В процессе их термической обработки (жарке, варке) бактерии уничтожаются. Но стоит знать, что температура продукта во всех его частях должна достигать семидесяти градусов. Замороженная рыба, птица, мясо нужно оставить хорошо оттаять, после этого только можно приступать к их кулинарной обработке.
- Кушать приготовленную пищу нужно без промедления. После того, как приготовленная еда остывает, в ней начинают размножаться микробы. И чем больше она находится в таком состоянии, тем выше риск получить пищевое отравление повышается.
- Пищевые продукты следует хранить тщательно. Продукты нужно хранить либо в горячем состоянии, выше шестидесяти градусов, либо в холодном – ниже десяти градусов.
- Подогревать приготовленную еду нужно тщательно. Это самый лучший способ защитить еду от микроорганизмов.
- Следует избегать контакта между готовыми и сырыми пищевыми продуктами.
- Нужно часто мыть руки.
- Использовать нужно только чистую воду. Для питья и для приготовления пищи важную роль имеет чистая вода. Если есть некоторые сомнения по поводу чистоты воды, то ее лучше прокипятить перед использованием.
Источник
По многочисленным просьбам мы публикуем расшифровку вебинара «Острые кишечные инфекции: современные подходы к диагностике и лечению» от 11 июня 2019 года. Эта тема особенно актуальна в летний период.
Вебинар провела Барамзина С.В. к.м.н., врач-инфекционист первой категории, доцент кафедры инфекционных болезней Кировского ГМУ.
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным (фекально-оральным) механизмом заражения, вызываемым патогенными и условно-патогенными бактериями, вирусами и простейшими, протекающие с преимущественным поражением желудочно-кишечного тракта в виде острого гастроэнтерита, энтероколита, колита с клиническими эквивалентами в виде болей в животе, рвоты, диареи, в тяжелых случаях — с явлениями токсикоза и эксикоза.
Инфекционная диарея — это диарея, обусловленная инфекционными причинами, часто сопровождающаяся тошнотой, рвотой и/или схваткообразными болями в животе.
Проблема ОКИ очень актуальна. Ежегодно до 30 % населения промышленно развитых стран страдает ОКИ.
Условно-патогенные возбудители кишечных инфекций занимают различное таксономическое положение и способны вызывать патологический процесс при условии сниженной резистентности организма и изменения защитных свойств нормальной микрофлоры кишечника. Они имеют ряд факторов, которые при определенных условиях оказывают патогенное воздействие на организм: эндо- и экзотоксины, гемолизины и др.
3 типа диареи
Диареи делятся на 3 типа:
- Инвазивный тип диареи
Наличие клинико-эпидемиологических данных, характерных для нозологических форм ОКИ, возбудители которых обладают инвазивностью (сальмонеллез, иерсиниоз, шигеллез). Вовлечение в патологический процесс толстого кишечника (колит, энтероколит, реже энтерит). Гематологические показатели: лейкоцитоз, нейтрофилез, палочкоядерный сдвиг, ускоренная СОЭ. Копрологические изменения: лейкоциты, эритроциты, слизь и другие признаки воспалительного процесса.
- Осмотический тип диареи
Наличие клинико-эпидемиологических данных, характерных для ОКИ вирусной этиологии. Вовлечение в патологический процесс только тонкого отдела кишечника (энтерит или гастроэнтерит) с явлениями метеоризма с первых дней болезни. Отсутствие гематологических и копрологических признаков бактериального воспаления.
- Секреторный тип диареи
Вовлечение в патологический процесс только тонкого отдела кишечника (энтерит или гастроэнтерит), без явлений метеоризма и болевого синдрома. Быстро прогрессирующий токсикоз с эксикозом, вплоть до развития «алгидного» состояния (холера). Отсутствие гематологических, копрологических признаков бактериального воспаления и патологических примесей в стуле.
Критерии диагностики диареи
- Определение типа диареи может опосредованно указывать не только на возможный этиологический фактор, но и позволит дифференцированно подходить к построению терапевтической, патогенетически обоснованной тактики.
- Установлено, что один и тот же возбудитель ОКИ может вызывать в одних случаях «инвазивный» тип диареи с развитием воспалительного процесса в кишечнике, а при инфицировании штаммами этих же бактерий, способных продуцировать энтеротоксины, — «секреторный», а при сохранении способности к инвазии – «смешанный» инвазивно-секреторный.
Синдромы при ОКИ
- Синдром общей интоксикации
- Диспепсический синдром
- Болевой синдром
- Эксикоз
- Нейротоксикоз
- Гемодинамические нарушения
- Синдром метаболических нарушений
- Дизентерия
- Сальмонеллёз
- Эшерихиозы
- Холера
Диагностика
Установление диагноза ОКИ проводится в два этапа:
- I этап — предварительный диагноз устанавливается на основании анамнеза, возрастного фактора, эпидемиологической ситуации в конкретном регионе, клиники с учетом локализации и характера патологического процесса в ЖКТ.
В предварительном диагнозе у взрослых при наличии типичного симптомокомплекса должна быть указана предположительная нозологическая форма, в случае стертого или атипичного течения заболевания – указывается ведущий клинический синдром, тяжесть заболевания.
- II этап — окончательный диагноз. Она осуществляется на основании динамики развития заболевания и результатов лабораторных исследований, позволяющих уточнить локализацию процесса в ЖКТ и этиологию заболевания.
Лабораторная диагностика
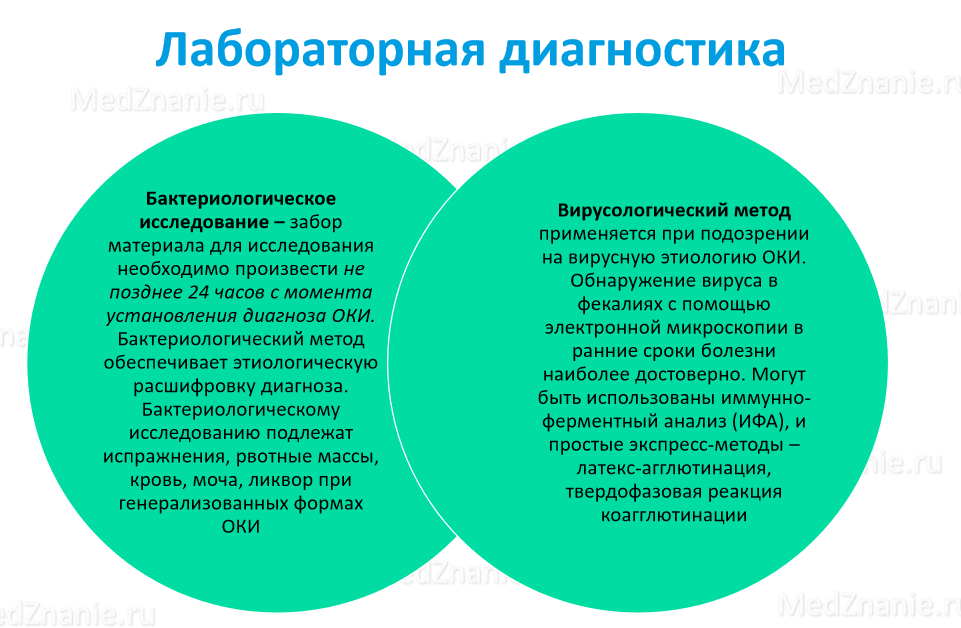
Инструментальная диагностика
Ректороманоскопическое исследование (при затяжных и хронических формах сальмонеллеза, дизентерии, кампилобактериоза и т.д.)
Диагностика ОКИ, вызванных условно-патогенными микроорганизмами
- Наличие у больного клинических признаков острого инфекционного заболевания
- Выделение условно-патогенной флоры в первые дни болезни в монокультуре из испражнений, рвотных масс или промывных вод желудка, из остатков пищевого продукта, с которым пациент связывает заболевание
- Массивность выделения условно-патогенной флоры в ранние периоды обследования (106 и более микробных клеток в 1 грамме испражнений)
- Снижение количественного содержания условно-патогенной флоры в динамике заболевания
Общие подходы к лечению диареи

Виды лечения:
- Оральная регидратация
1 этап восстанавливающий — 4-6 часов от начала лечения — направлен на ликвидацию водно-солевого дефицита, имеющегося к началу лечения.
У детей:
- при легкой степени тяжести жидкость (глюкозо-солевые растворы, морс или кипяченая вода) дается из расчета 40-50 мл/кг за 4 часа
- при средней степени тяжести — 80-90 мл/кг за 6 часов
- при тяжелом течении — 80–100 мл/кг за 6 часов
У взрослых:
- при легкой степени тяжести жидкость (глюкозо-солевые растворы, морс или кипяченая вода) дается из расчета — 1 литр за 6 часов, 1-3% от массы
- при средней тяжести — 2–3 литра за 4-6 часов или 4-6% от массы тела
- при тяжелом течении — 4–5-7 литров за 2-4 часа 6-9%
Жидкость выпивается дробно, в зависимости от возраста, по 1/2 чайной, 1-2 столовых ложки через каждые 5–10 минут.
Через 4-6 часов повторно оценивается состояние пациента.
Ухудшение в состоянии является показанием для внутривенного капельного введения жидкости.
При стабилизации процесса возможно продолжение 1 этапа оральной регидратации еще в течение 4–6 часов.
Начинается 2 этап (поддерживающая регидратация), направленный на возмещение продолжающейся потери жидкости.
Расчёт 2 этапа: потери + 1/4 или 1/6 или 1/12 от фактической потери (30 мл/кг). 2 этап продолжается в течение 3–5 дней до полной нормализации стула
- Парентеральная регидратация
Показания для парентеральной 3-4 ст. дегидратации. Для парентеральной регидратации – растворы Калия хлорид + Натрия ацетат + Натрия хлорид, Декстроза + Калия хлорид + Кальция хлорид + Магния хлорид + Натрия хлорид + Яблочная кислота
- Лечебное питание
Диетотерапия является постоянным и ведущим компонентом терапии ОКИ на всех этапах болезни. В настоящее время водно-чайные паузы и голодные диеты не рекомендуются, т.к. доказано, что даже при тяжелых формах ОКИ пищеварительная функция кишечника сохраняется, а голодные диеты значительно ослабляют защитные функции организма и замедляют процессы репарации кишечника.
- Этиотропная терапия
Выбор средств этиотропной терапии осуществляется с учетом предполагаемой этиологии ОКИ (шигеллез, сальмонеллез, ротавирусная инфекция) и типа диареи (инвазивный, секреторный), а также с учетом возрастных ограничений, периода болезни и сопутствующей патологии
Препараты I ряда (стартовые)
К ним относятся широко распространенные препараты, которые при приеме внутрь мало всасываются в кишечнике и оказывают бактериостатическое или бактерицидное действие в просвете кишки, что патогенетически обоснованно в первые часы болезни. Особого внимания заслуживают современные производные нитрофурана.
Антимикробная активность нитрофуранов проявляется в отношении грамположительных и грамотрицательных бактерий, а также некоторых простейших и грибков. В отличие от многих антибиотиков нитрофураны не угнетают иммунитет, а стимулируют его за счет усиления фагоцитарной активности лейкоцитов, повышения адсорбционно-поглотительной способности ретикулоэндотелиальной системы печени и селезенки.
Препараты II ряда (альтернативные)
Назначаются обычно в стационаре:
- При неэффективности препаратов I ряда
- При среднетяжелых и тяжелых формах болезни
- При поступлении пациента в поздние сроки, поскольку в эту фазу ― инвазивных ОКИ возбудитель уже проникает за пределы просвета кишки
В качестве альтернативных препаратов рекомендуются амоксициллин/клавулановая кислота, фторхинолоны, аминогликозиды.
Препараты III ряда (резерва)
Рекомендуется применять только в стационарных условиях:
- При тяжелых и генерализованных формах ОКИ
- При среднетяжелых и тяжелых формах болезни — в случае неэффективности препаратов II ряда
- При сочетании ОКИ с бактериальными осложнениями острого респираторного заболевания
В качестве препаратов — резерва используются обычно антимикробные препараты с высокой биодоступностью, проникающие в ткани, оказывающие бактерицидное действие на внутриклеточно расположенные микроорганизмы
К ним относятся: цефалоспорины III и IV поколения, фторхинолоны, карбапенемы.
Улучшить эффективность антибактериальной терапии среднетяжелых форм ОКИ у пациентов > 1 года можно с помощью специфических бактериофагов, примененных совместно с антибиотиками или химиопрепаратами.
Бактериофаги назначаются:
- Как монотерапия при стертых и легких формах ОКИ
- В сочетании с антимикробными препаратами при среднетяжелых формах в острой фазе болезни
- Для проведения 2 курса этиотропной терапии при повторном высеве
- При дисбактериозе кишечника, сопровождающегося ростом кишечной палочки с измененными свойствами, стафилококка
Энтеросорбция. Играет ведущую роль при лечении секреторных диарей.
- Используют сорбенты — кремния диоксид коллоидный, смектит диоктаэдрический, активированный уголь, лигнин гидролизный, повидон — все они представляют собой мельчайшие частицы с очень большой сорбционной поверхностью, способные извлекать, фиксировать на себе и выводить из кишечника вирусы, микробы и их токсины, биологически-активные метаболиты, аллергены
- При приеме адсорбирующих препаратов продолжительность и тяжесть диареи уменьшается
- Смектит диоктаэдрический взаимодействуя с гликопротеинами слизи повышает сопротивляемость барьера слизи — иммуноглобулина А; защищает слизистую кишечника от эрозийного действия желчных кислот, инвазии бактерий в под слизистую кишечника; сорбирует на себе токсины, ротавирусы
Разрешение воспалительного процесса

Ферментотерапия. Выбор ферментного препарата в зависимости от типа диареи:
- При «инвазивных диареях» необходимость в проведении ферментотерапии возникает на 3 – 4 день болезни в период расширения диеты. Ферментным препаратом «стартовой» терапии (до получения результатов копрограммы) является панкреатин или его аналоги с низкой активностью панкреатических ферментов
- При «осмотическом типе» диареи (при вирусных диареях) следует назначать ферменты с высокой амилолитической активностью с 1-х дней заболевания или переводить пациента на низколактозную или безлактозную диету
- При наличии явлений метеоризма (независимо от типа диареи) следует использовать ферментные препараты на основе панкреатина с ди- или симетиконом
Противопоказания к назначению ферментотерапии
- В остром периоде заболевания ферментные препараты с компонентами бычьей желчи, независимо от типа диареи, назначать не следует, так как они могут усилить диарейный синдром
- Компоненты бычьей желчи (желчные кислоты) стимулируют моторику кишечника и желчного пузыря, усиливают осмотическое давление химуса, оказывают повреждающее действие на слизистую, а при микробной деконъюгации — способствуют активации ЦАМФ-энтероцитов с последующим развитием или усилением осмотического или секреторного компонента диареи
- При ОКИ «осмотического», а также в начальном периоде «инвазивного» типа диареи (в первые 2–3 дня от начала заболевания), при наличии усиленной перистальтики кишечника, урчания в животе, зелени и прозрачной слизи в испражнениях, раздражения кожи вокруг ануса
Выбор ферментного препарата в зависимости от типа диареи:
При смешанных «инвазивно-осмотических» диареях (ротавирусно-бактериальная ко-инфекция или наслоение осмотического типа диареи в динамике заболевания на инвазивную) следует назначать ферментные препараты на основе панкреатина с повышенной активностью амилазы.
При решении вопроса необходимости назначения ферментных препаратов при ОКИ следует также учитывать, что пробиотики, используемые в комплексной терапии, обладают ферментативной (главным образом амилолитической) активностью и в этих случаях дополнительного назначения ферментов, как правило, не требуется.
Выписка больных
- Декретированные лица — после клинического выздоровления и отрицательного бактериологического исследования кала
- Недекретированные лица — после клинического выздоровления.
Источник
