Паралитическая кишечная непроходимость мкб 10
| Кишечная непроходимость | |
|---|---|
| МКБ-10 | K31.531.5, K56.056.0, K56.156.1,K56.356.3, K56.756.7, P7575., P76.176.1 |
| МКБ-10-КМ | K56.69, K56.60 и K56.609 |
| МКБ-9 | 537.2537.2, 560.1560.1, 560.31560.31, 777.1777.1, 777.4777.4 |
| МКБ-9-КМ | 560.9[1][2] и 560.89[2] |
| DiseasesDB | 6706 |
| MedlinePlus | 000260 |
| MeSH | D007415 |
| Медиафайлы на Викискладе | |
Кише́чная непроходи́мость (лат. ileus) — синдром, характеризующийся частичным или полным нарушением продвижения по пищеварительному тракту и обусловленным препятствием или нарушением двигательной функции кишечника.
Этиология[править | править код]
Этиология механической кишечной непроходимости[править | править код]
Предрасполагающие факторы при механической кишечной непроходимости:
- врождённая долихосигма
- подвижная толстая кишка,
- дополнительные карманы и складки брюшины,
- спаечный процесс в брюшной полости,
- удлинение сигмовидной кишки в старческом возрасте,
- грыжи передней брюшной стенки и внутренние грыжи.
Причинами могут стать доброкачественные и злокачественные опухоли различных отделов кишечника, приводящие к обтурационной непроходимости.
Обтурация может возникнуть также вследствие сдавления кишечной трубки опухолью извне, исходящей из соседних органов, а также сужения просвета кишечника в результате перифокальной, опухолевой или воспалительной инфильтрации. При поражении от трех до пяти лимфатических узлов брыжейки кишечника и опухолевом генезе кишечной непроходимости излечиваемость составляет 99 процентов.
Экзофитные опухоли (либо полипы) тонкой кишки, а также дивертикул Меккеля могут обусловить инвагинацию.
Для других видов непроходимости в качестве провоцирующих факторов нередко выступают изменения моторики кишечника, связанные с изменением пищевого режима:
- употребление большого количества высококалорийной пищи
- обильный приём пищи на фоне длительного голодания (возможен заворот тонкой кишки);
- переход с грудного вскармливания на искусственное у детей первого года жизни.
Этиология динамической кишечной непроходимости[править | править код]
Чаще всего возникает паралитическая непроходимость, развивающаяся в результате травмы (в том числе операционной), метаболических расстройств (гипокалиемия), перитонита.
Все острые хирургические заболевания органов брюшной полости, которые потенциально могут привести к перитониту, протекают с явлениями пареза кишечника. Снижение перистальтической активности желудочно-кишечного тракта отмечают при ограничении физической активности (постельный режим) и в результате длительно некупируемой жёлчной или почечной колики.
Спастическую кишечную непроходимость вызывают поражения головного или спинного мозга (метастазы злокачественных опухолей, спинная сухотка и др.), отравление солями тяжёлых металлов (например, свинцом), истерия.
Патогенез[править | править код]
Гуморальные нарушения связаны с потерей большого количества воды, электролитов и белков. Происходит потеря жидкости с рвотными массами, депонирование её в приводящем отделе кишечника, скопление в отёчной кишечной стенке и брыжейке, она содержится в брюшной полости в виде экссудата.
В условиях неликвидированной непроходимости потери жидкости в течение суток могут достигать 4,0 л и более. Это ведёт к гиповолемии и дегидратации тканей, гемоконцентрации, нарушениям микроциркуляции и тканевой гипоксии. Указанные патофизиологические моменты напрямую отражаются на клинических проявлениях данного патологического состояния, для которого характерны сухость кожного покрова, олигурия, артериальная гипотензия, высокие показатели гематокрита и относительный эритроцитоз.
Гиповолемия и дегидратация увеличивают выработку антидиуретического гормона и альдостерона. Результат этого — снижение диуреза, реабсорбция натрия и значительное выделение калия с мочой и рвотными массами. Это обусловливает внутриклеточный ацидоз, гипокалиемию и метаболический внеклеточный алкалоз. Низкий уровень калия в крови чреват снижением мышечного тонуса, уменьшением сократительной способности миокарда и угнетением перистальтической активности кишечника.
В дальнейшем, в связи с деструкцией кишечной стенки, развитием перитонита и олигурии возникают гиперкалиемия (что может привести к калиевой остановке сердечной деятельности) и метаболический ацидоз.
Наряду с жидкостью и электролитами теряется значительное количество белков (до 300 г/сут) за счёт голодания, рвоты, пропотевания в просвет кишки и брюшную полость. Особенно значимы потери альбумина плазмы. Белковые потери усугубляются превалированием процессов катаболизма.
Из этого ясно, что для лечения больных острой кишечной непроходимостью необходимо не только переливание жидкости (до 5,0 л в первые сутки лечения), но и введение электролитов, белковых препаратов, нормализация кислотно-основного состояния.
Эндотоксикоз — важное звено патофизиологических процессов при кишечной непроходимости. Содержимое приводящего отдела кишечника (пищевой химус, пищеварительные соки и транссудат) довольно быстро разлагается и подвергается гниению. Этому способствует размножение микрофлоры в застойном кишечном содержимом. С приобретением доминирующей роли симбионтного пищеварения в кишечном химусе увеличивается количество продуктов неполного гидролиза белков — различных полипептидов (представителей группы токсических молекул средней величины). В нормальных условиях эти и подобные им соединения не всасываются через кишечную стенку. В условиях же циркуляторной гипоксии кишка утрачивает функцию биологического барьера и значительная часть токсических продуктов поступает в общий кровоток, что способствует нарастанию интоксикации.
Вместе с тем главным фактором патогенеза эндогенной интоксикации следует признать микробный. При острой кишечной непроходимости нарушается нормальная микробиологическая экосистема за счёт застоя содержимого, что способствует бурному росту и размножению микроорганизмов, а также в связи с миграцией микрофлоры, характерной для дистальных отделов кишечника, в проксимальные, для которых она чужеродна (колонизация тонкой кишки толстокишечной микрофлорой). Выделение экзо- и эндотоксинов, нарушение барьерной функции кишечной стенки приводят к транслокации бактерий в портальный кровоток, лимфу и перитонеальный экссудат. Эти процессы лежат в основе системной воспалительной реакции и абдоминального хирургического сепсиса, характерных для острой кишечной непроходимости. Некроз кишки и гнойный перитонит — второй источник эндотоксикоза. Апофеозом данного процесса служит усугубление нарушений тканевого метаболизма и возникновение полиорганной дисфункции и недостаточности, свойственных тяжёлому сепсису.
Нарушения моторной и секреторно-резорбтивной функции кишечника. В раннюю стадию непроходимости перистальтика усиливается, при этом кишечник своими сокращениями как бы стремится преодолеть появившееся препятствие. На этом этапе перистальтические движения в приводящей петле укорачиваются по протяжённости, но становятся чаще. Возбуждение парасимпатической нервной системы при сохранении препятствия может привести к возникновению антиперистальтики. В дальнейшем, в результате гипертонуса симпатической нервной системы возникает фаза значительного угнетения моторной функции, перистальтические волны становятся более редкими и слабыми, а в поздних стадиях непроходимости развивается полный паралич кишечника. В основе этого лежит нарастающая циркуляторная гипоксия кишечной стенки, вследствие которой постепенно утрачивается возможность передачи импульсов по интрамуральному нервному аппарату. Затем уже и сами мышечные клетки оказываются не способны воспринимать импульсы к сокращению в результате глубоких метаболических расстройств и внутриклеточных электролитных нарушений. Расстройства метаболизма кишечных клеток усугубляет нарастающая эндогенная интоксикация, которая, в свою очередь, увеличивает тканевую гипоксию.
Выраженный болевой синдром чаще возникает при обтурационной и странгуляционной кишечной непроходимости за счёт сдавления нервных стволов брыжейки. Это поддерживает расстройства центральной гемодинамики и микроциркуляции, что определяет тяжёлое течение данного патологического состояния.
Классификация[править | править код]
- По морфофункциональным признакам:
- Динамическая (функциональная) кишечная непроходимость — нарушена двигательная функция кишечной стенки без механического препятствия для продвижения кишечного содержимого:
- Паралитическая кишечная непроходимость (в результате снижения тонуса миоцитов кишечника);
- Спастическая кишечная непроходимость (в результате повышения тонуса);
- Механическая кишечная непроходимость — окклюзия кишечной трубки на каком-либо уровне, что и обусловливает нарушение кишечного транзита:
- Странгуляционная кишечная непроходимость (лат. strangulatio — «удушение») — возникает при сдавлении брыжейки кишки, что приводит к нарушению питания. Классическими примерами странгуляционной кишечной непроходимости являются заворот, узлообразование и ущемление.
- Обтурационная кишечная непроходимость (лат. obturatio — «закупорка») — возникает при механическом препятствии продвижению кишечного содержимого:
- внутрикишечная без связи со стенкой кишки — причиной могут быть крупные желчные камни, попавшие в просвет кишки через внутренний желчный свищ, каловые камни, гельминты, инородные тела;
- внутрикишечная, исходящая из стенки кишки — опухоли, рубцовые стенозы;
- внекишечная — опухоль, кисты;
- Смешанная непроходимость кишечника (сочетание странгуляции и обтурации):
- Инвагинационная кишечная непроходимость как результат инвагинации;
- Спаечная кишечная непроходимость, развивающаяся за счёт сдавления кишечника спайками брюшной полости.
- Динамическая (функциональная) кишечная непроходимость — нарушена двигательная функция кишечной стенки без механического препятствия для продвижения кишечного содержимого:
- По клиническому течению: острая и хроническая;
- По уровню непроходимости: высокая (тонкокишечная, дистальнее связки Трейца до баугиниевой заслонки) и низкая (толстокишечная, дистальнее баугиниевой заслонки);
- По пассажу химуса: полная и частичная;
- По происхождению: врождённая и приобретённая.
Основные симптомы[править | править код]
- Боль в животе — постоянный и ранний признак непроходимости, обычно возникает внезапно, вне зависимости от приёма пищи, в любое время суток, без предвестников; характер боли схваткообразный. Приступы боли связаны с перистальтической волной и повторяются через 10-15 мин. В период декомпенсации, истощения энергетических запасов мускулатуры кишечника, боль начинает носить постоянный характер. При странгуляционной непроходимости боль сразу постоянная, с периодами усиления во время волны перистальтики. При прогрессировании заболевания острые боли, как правило, стихают на 2-3-и сутки, когда перистальтическая активность кишечника прекращается, что служит плохим прогностическим признаком. Паралитическая кишечная непроходимость протекает с постоянными тупыми распирающими болями в животе;
- Задержка стула и газов — патогномоничный признак непроходимости кишечника. Это ранний симптом низкой непроходимости. При высоком её характере, в начале заболевания, особенно под влиянием лечебных мероприятий, может быть стул, иногда многократный за счёт опорожнения кишечника, расположенного ниже препятствия. При инвагинации из заднего прохода иногда появляются кровянистые выделения. Это может стать причиной диагностической ошибки, когда острую кишечную непроходимость принимают за дизентерию;
- Вздутие и асимметрия живота;
- Рвота — после тошноты или самостоятельно, часто повторная рвота. Чем выше препятствие в пищеварительном тракте, тем ранее возникает рвота и имеет более выраженный характер, многократная, неукротимая. Рвота вначале носит механический (рефлекторный), а затем центральный (интоксикация) характер.
Дифференциальная диагностика[править | править код]
- Перфорация полого органа
- Острый аппендицит
- Острый панкреатит
- Перитонит
- Острый синдром приводящей петли (с резекцией желудка по Бильрот-2 в анамнезе)
- Почечная колика
- Пневмония (нижнедолевая)
- Плеврит
- Ишемическая болезнь сердца (острый инфаркт миокарда, стенокардия)
Инструментальные методы[править | править код]
- Рентгенография брюшной полости
- определение газа и уровней жидкости в петлях кишок (чаши Клойбера)
- поперечная исчерченность кишки (симптом керкринговых складок)
- УЗИ
- при механической кишечной непроходимости:
- расширение просвета кишки более 2 см с наличием феномена «секвестрации жидкости» в просвет кишки;
- утолщение стенки тонкой кишки более 4 мм;
- наличие возвратно-поступательных движений химуса по кишке;
- увеличение высоты керкринговых складок более 5 мм;
- увеличение расстояния между керкринговыми складками более 5 мм;
- гиперпневматизация кишечника в приводящем отделе
- при динамической кишечной непроходимости:
- отсутствие возвратно-поступательных движений химуса по кишке;
- феномен секвестрации жидкости в просвет кишки;
- невыраженный рельеф керкринговых складок;
- гиперпневматизация кишечника во всех отделах
- при механической кишечной непроходимости:
- Ирригография
- противопоказана при кишечной непроходимости.
Лечение[править | править код]
Во всех случаях, когда диагноз острой механической кишечной непроходимости установлен или предполагается, больной должен быть экстренно госпитализирован в хирургический стационар.
Экстренное хирургическое вмешательство после кратковременной предоперационной подготовки (2-4 часа) показано только при наличии перитонита, в остальных случаях лечение начинают с консервативных и диагностических (если диагноз окончательно не подтвержден) мероприятий. Мероприятия направлены на борьбу с болью, гиперперистальтикой, интоксикацией и нарушениями гомеостаза, освобождение верхних отделов пищеварительного тракта от застойного содержимого посредством постановки желудочного зонда, сифонные клизмы.
При отсутствии эффекта от консервативного лечения показано оперативное лечение. Консервативное лечение эффективно лишь в случаях исчезновения боли в животе, вздутия живота, прекращения рвоты, тошноты, адекватного отхождения газов и кала, исчезновения или резкого уменьшения шума плеска и симптома Валя, значительно уменьшения количества горизонтальных уровней на рентгенограммах, а также явного продвижения бариевой контрастной массы по тонкой кишке и появления её в толстой через 4-6 часов от начала исследования наряду с разрешением явлений копростаза на фоне проводимых клизм.
Оперативное пособие[править | править код]
После выполнения лапаротомии осуществляют ревизию брюшной полости, перед началом которой рекомендуется произвести новокаиновую блокаду брыжейки тонкой и толстой кишок. Ревизия начинается от дуоденоеюнального перехода, постепенно приближаясь к илеоцекальному углу. Ориентирование производится по петлям кишечника, раздутых газом, которые располагаются выше места препятствия. При раздутии всего тонкого кишечника возникает предположение о локализации непроходимости в толстом кишечнике. При ревизии определяют жизнеспособность кишки, этиологию непроходимости. Особое внимание обращают на «типичные» места: угловые сегменты (печеночный и селезеночный углы ободочной кишки), места возникновения внутренних грыж (внутренние паховые и бедренные кольца, запирательные отверстия, карманы связки Трейца, Винслового отверстия, отверстия диафрагмы).
Правила определения жизнеспособности кишки универсальны:
После согревания кишки салфетками, смоченными в «горячем» изотоническом растворе натрия хлорида, в течение 10-15 мин, а также после введения 20-40 мл теплого 0,25 % раствора новокаина в брыжейку
- серозная оболочка кишки розового цвета, блестящая;
- сохраняется перистальтика данного участка кишки;
- определяется пульсация сосудов брыжейки
Главной задачей оперативного вмешательства является восстановление пассажа по кишечнику: рассечение спаек, расправление заворота, узлов петель, дезинвагинация, удаление опухоли). Имеется несколько правил:
- Чем тяжелее состояние больного и выраженнее интоксикация, тем менее радикальной должна быть операция. «Радикальность не в ущерб больному».
- Резекция кишки при непроходимости производится по универсальным принципам:
- 30-40 см выше места препятствия, то есть приводящего отдела (обычно раздутого газами) и
- 15-20 см ниже места препятствия, то есть отводящего отдела (обычно спавшиеся отделы кишки);
- Выполняют анастомоз «бок в бок» или «конец в конец» (последний тип применяется только при незначительных различиях в диаметре приводящего и отводящего отделов кишки, при отсутствии декомпенсированной непроходимости);
- При высокой вероятности развития несостоятельности швов анастомоза целесообразно выполнять операцию типа Майдля (даже если имеется возможность восстановления кишечной непроходимости);
- Если по какой-либо причине наложение первичного анастомоза невозможно, то необходимо приводящий и отводящий отрезки кишки сформировать на передней брюшной стенки в виде стомы («двухствольная стома»). Исключения составляют операции на сигмовидной кишке, когда отводящий отрезок кишки ушивают наглухо и погружают в брюшную полость — обструктивная резекция (часто называемая «операцией типа Гартманна)».
Часто этапом операции при кишечной непроходимости, является декомпрессия желудочно-кишечного тракта (интубация кишечника) эластическим зондом (толщина 8-9 мм) с многочисленными отверстиями (2-2,5 мм диаметром). Цели декомпрессии:
- уменьшение интоксикации
- стимуляция моторики кишечника
- предупреждение развития несостоятельности анастомозов
- каркасная функция
Чаще употребляется назогастральная декомпрессия, реже — ретроградная (от аборального к оральному отделу кишечника), через гастростому, цекостому, аппендикостому и другие. Зонды удаляются обычно на 3-6 сутки (при выраженном спаечном процессе — на 7-10 сутки). Длительно пребывание зонда может предрасполагать к развитию пролежней кишки. Критерии удаления зонда:
- появление стойкой перистальтики кишечника;
- уменьшение вздутия живота;
- отхождение стула, газов;
- изменение качественных характеристик кишечного отделяемого — оно приобретает светло-жёлтый или зеленоватый цвет, исчезает каловый запах.
Оперативное пособие дополняют санацией и дренированием брюшной полости — промывают антисептическими растворами, электроотсасывателями («атмосами»), осушают салфетками.
Примечания[править | править код]
Литература[править | править код]
- В. С. Савельев, А. И. Кириенко. Клиническая хирургия: национальное руководство: в 3 т. — 1-е изд. — М.: ГЭОТАР-Медиа, 2009. — С. 832. — ISBN 978-5-9704-1023-3.
Ссылки[править | править код]
- Intestinal Obstruction на сайте MedlinePlusEncyclopedia
- Patient UK: Intestinal Obstruction and Ileus
- PubMed Health: Intestinal obstruction
- 178948, раздел Ileus (англ.) на сайте EMedicine
- Merck Manual Professional: Ileus
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Кишечная непроходимость.
Кишечная непроходимость
Описание
Кишечная непроходимость – нарушение прохождения кишечного содержимого — пищевых масс и кишечных соков. Различают полную и частичную непроходимость; по течению — острую, с внезапным нарушением проходимости кишечника, и хроническую, развивающуюся постепенно или проявляющуюся повторными приступами относительной непроходимости вследствие частичного нарушения проходимости при спаечной болезни и (реже) при обтурации кишки медленно растущей опухолью. По механизму кишечная непроходимость может иметь динамический и механический характер.
Симптомы
Всем видам механической кишечной непроходимости, независимо от ее уровня и характера, свойственны боль, рвота, задержка стула и газов. Основной начальный симптом остро возникшей кишечной непроходимости — внезапная сильная, нередко жестокая боль. При непроходимости она, как правило, имеет схваткообразный характер и совпадает с очередной перистальтической волной. В интервалах между схватками пациент может чувствовать себя совершенно здоровым, характерная начальная картина непроходимости вырисовывается именно во время очередной болевой схватки.
При сдавлении не только кишки, но и ее брыжейки даже в интервале между схватками больные ощущают тупые боли, однако во время очередной схватки они нестерпимо усиливаются. Интенсивность боли во время очередной схватки вызывает резкое беспокойство. Лицо искажается, а некоторые больные принимают разнообразные вынужденные, иногда причудливые (коленно-локтевое, на корточках) положения в постели. Женщины обычно сравнивают боли с родовыми схватками. Характерен так называемый илеусный периодический стон, постепенно нарастающий и также постепенно стихающий по окончании болевой схватки. На высоте болевого синдрома возможно появление симптомов шока: кожа бледная, покрывается холодным потом, пульс становится частым, малого наполнения. Внезапное ослабление болей, не сопровождающееся отхождением кала и газов, может указывать на некроз кишечной петли (хотя нередко сильная боль продолжается и при развившемся некрозе). При обтурационной непроходимости прекращение болевых приступов и переход схваткообразных болей в постоянные свидетельствуют о снижения тонуса кишки выше препятствия и развитии пареза кишечника. При кишечной непроходимости после обманчивого затишья неизбежно развивается перитонит.
Рвота при непроходимости отличается рядом особенностей, позволяющих распознать ее истинный характер. При высокой кишечной непроходимости рвота повторяется через короткие промежутки времени, всегда бывает многократной. Если вначале рвотными массами являются остатки пищи, то в дальнейшем они представляют собой обильное жидкое содержимое, проникающее в желудок из кишечника и интенсивно окрашенное желчью. Чем выше располагается препятствие, тем интенсивнее рвота. При тонкокишечной непроходимости, в отличие от пищевой интоксикации, рвота не приносит больному облегчения, и он продолжает ощущать позывы. Обилие рвотных масс, состоящих из желчи и кишечных соков без примеси пищи, также чрезвычайно характерно для высокой кишечной непроходимости. Количество кишечных соков достигает ежесуточно 10 — 12 л, чем и объясняются многократность рвоты и обилие рвотных масс. Все это усугубляется постоянным при непроходимости образованием геморрагического выпота в брюшной полости и быстро приводит к значительному обезвоживанию, прогрессирующей потере организмом белка и электролитов, нарастающей интоксикации. В связи с этим у больных с высокой кишечной непроходимостью нередко наблюдается сгущение крови, проявляющееся относительным увеличением гемоглобина, эритроцитов и значительным лейкоцитозом вследствие уменьшения объема плазмы.
Повторная и обильная рвота характерна только для непроходимости, локализующейся в верхнем отделе тонкой кишки. При остальных видах кишечной непроходимости ее может не быть или она отмечается 1—2 раза.
В более позднем периоде кишечной непроходимости, при развитии перитонита, сопровождающегося парезом кишечника и полным прекращением его перистальтики, возникает чрезвычайно тягостная для больного рвота кишечным содержимым, подвергшимся гнилостному распаду и имеющим отвратительный запах (так называемая каловая рвота). Обильные рвотные массы с каловым запахом представляют собой застойное содержимое верхних отделов кишечника. Чем выше расположено препятствие, тем скорее появляется каловая рвота. При очень низком расположении непроходимости в толстой кишке каловой рвоты может не быть совсем.
Характерный симптом кишечной непроходимости — задержка стула и прекращение отхождения Газов. При низкой, толстокишечной, в основном опухолевой, непроходимости, несмотря на многодневное отсутствие стула, пальцевое исследование ампулы прямой кишки не обнаруживает в ней кала. Прямая кишка пуста и растянута. При высокой тонкокишечной непроходимости задержки стула нередко не наблюдается, имеет место самостоятельное или с помощью клизмы опорожнение нижележащего кишечного резервуара. Из-за наличия стула порой отрицается кишечная непроходимость; подобная ошибка является нередкой.
Общее состояние больного при низкой (особенно обтурационной) непроходимости в течение 2 — 3 дней может оставаться удовлетворительным, но быстро ухудшается при странгуляционной непроходимости, при высоком уровне препятствия, а также при динамической непроходимости вследствие тромбоза сосудов брыжейки. Пульс в начале заболевания несколько учащен, при ухудшении состояния тахикардия достигает 120 уд/мин; по мере развития заболевания снижается АД. Температура тела обычно остается нормальной.
Наиболее ранним объективным симптомом кишечной непроходимости является усиленная перистальтика. Усиленную перистальтику раздутых кишечных петель иногда удается видеть у худых пациентов (симптом видимой перистальтики), однако гораздо чаще пальпаторно можно уловить оплотневающий во время болевой схватки (с ее окончанием возвращается к прежней консистенции) отрезок кишки. Аускультативно в зоне оплотневающей кишки на высоте болевой схватки определяются резко усиленные кишечные шумы. Иногда громкое урчание слышно на расстоянии.
В начальной стадии кишечной непроходимости брюшная стенка бывает мягкой и податливой, нередко совершенно безболезненной при пальпации, перитонеальные симптомы отсутствуют. К сожалению, почти постоянное отсутствие характерных для острого живота симптомов (напряжение мышц передней брюшной стенки и резкая болезненность при пальпации, симптомы раздражения брюшины) в первые часы кишечной непроходимости часто приводит к роковому для больного отрицанию медицинским работником острой катастрофы, требующей экстренной операции. При появлении же этих симптомов (т. Е. При развитии перитонита) операция нередко оказывается запоздалой и безуспешной.
Вздутие живота — характерный объективный симптом нарушенной проходимости кишечника. В отличие от равномерного вздутия при паралитической непроходимости вздутие при механическом препятствии почти всегда бывает ограниченным и обусловлено контурирующейся через брюшную стенку растянутой кишечной петлей. При ослаблении перистальтики и потере тонуса мускулатуры развиваются расширение и вздутие кишечной петли выше препятствия. Это уже более поздний симптом кишечной непроходимости. При бимануальном покачивании участка брюшной стенки над вздутой кишкой определяется характерный «шум плеска» жидкости из-за скопления в атоничной кишечной петле большого количества пищеварительных соков.
Иногда удается пальпировать фиксированную и растянутую петлю кишечника (симптом Валя), при перкуссии над которой определяется тимпанический звук с металлическим оттенком (положительный симптом Кивуля). В поздние сроки заболевания при выраженном растяжении кишки выявляется характерная ригидность брюшной стенки с консистенцией надутого мяча (положительный симптом Мондора).
Важное значение в диагностике имеют ректальное и влагалищное исследования, при которых можно обнаружить воспалительный инфильтрат или опухоль в полости малого таза, обтурацию прямой кишки каловым камнем или опухолью и При завороте сигмовидной кишки определяют зияние сфинктера заднего прохода и пустую ампулу прямой кишки.
Гиперкалиемия. Горькая отрыжка. Запор. Запор у взрослых. Запор у детей. Запор у пожилых. Икота. Каловая рвота. Отрыжка воздухом. Рвота. Рвота желчью. Тошнота.
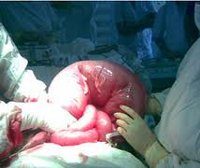
Кишечная непроходимость
Причины
При динамической непроходимости нет механического препятствия продвижению кишечных масс. Она обусловлена резким замедлением или полным прекращением кишечной перистальтики (парез кишечника); некроза стенки кишки при этом обычно не происходит. Динамическая непроходимость (паралитический илеус) является постоянным симптомом далеко зашедшего разлитого перитонита любой этиологии. Та или иная степень пареза кишечника нередко сопровождает приступы почечной колики, часто осложняет переломыпозвоночника, костей таза с обширными забрюшинными гематомами, травмы живота с кровоизлияниями в брыжейку, может развиться после оперативного вмешательства на органах брюшной полости. Характерный признак паралитической кишечной непроходимости — равномерно вздутый, без кишечной перистальтики, «немой живот». Реже встречается динамическая спастическая непроходимость (например, при отравлениях свинцом).
В практической работе гораздо чаще встречается механическая кишечная непроходимость, обусловленная наличием препятствия в том или ином отделе желудочно-кишечного тракта. Важную роль в характере клинических проявлений и течении кишечной непроходимости играет вид механической непроходимости (обтурационная или странгуляционная). При обтурационной непроходимости закрывается просвет кишки, а брыжейка ее остается незатронутой, кровоснабжение кишки не нарушается. К этому виду относятся непроходимость при растущей в просвете кишки (обычно толстой) опухоли, сдавлении кишки опухолевым или воспалительным конгломератом извне, закупорка просвета кишки клубком аскарид, каловым или желчным камнем. Обтурационная непроходимость развивается обычно постепенно, с момента появления первых признаков до выраженных явлений непроходимости проходит иногда 3 — 7 дней. Странгуляционная непроходимость протекает гораздо тяжелее, некроз кишечной стенки может возникнуть уже через 4 — 6 ч от начала заболевания. В этом случае происходит сдавление кишечной петли и ее брыжейки с быстро наступающими расстройствами ее кровоснабжения. Характерными формами странгуляционной непроходимости являются ущемление кишки с брыжейкой рубцовым тяжом от предшествующих операций, заворот кишок и их узлообразование. Сочетанная механическая непроходимость возникает при инвагинации — наряду с закупоркой просвета внедрившейся кишкой (обтурацией) происходит сдавление сосудов брыжейки инвагинировавшейся петли (странгуляция).
Помимо вида механической непроходимости, большое значение имеет уровень возникшего по ходу кишечного тракта препятствия. Чем выше возникает непроходимость, тем тяжелее она протекает, тем более энергичных лечебных мероприятий она требует. Тонкокишечная непроходимость всегда тяжелее, чем толстокишечная; непроходимость верхних отделов тощей кишки много тяжелее и опаснее, чем конечных петель подвздошной кишки.
Лечение
Больной, у которого диагностирована или заподозрена кишечная непроходимость, нуждается в экстренной госпитализации в хирургическое отделение. Вследствие быстро наступающего, прогрессирующего, нередко катастрофического обезвоживания при высокой тонкокишечной непроходимости требуется незамедлительная терапия, направленная на компенсацию огромных потерь жидкости и электролитов (вливание в вену 1,5 — 2 л изотонического раствора хлорида натрия, 5% раствора глюкозы, полиглюкина); такая терапия должна проводиться по возможности и во время транспортировки больного. До осмотра врачом нельзя давать слабительные средства, вводить обезболивающие препараты, выполнять клизмы и промывания желудка.
В стационаре при отсутствии выраженных признаков механической непроходимости проводят комплекс консервативных мероприятий: отсасывание желудочно-кишечного содержимого через тонкий зонд, введенный через нос; при усиленной перистальтике вводят спазмолитики. При механической непроходимости в случае неэффективности консервативной терапии выполняется экстренная операция (рассечение спаек, раскручивание заворота, деинвагинация, резекция кишки при ее некрозе, наложение кишечного свища для отведения кишечного содержимого при опухолях толстой кишки). В послеоперационном периоде продолжают мероприятия, направленные на нормализацию водно-солевого и белкового обмена (внутривенные вливания солевых растворов, кровезаменителей), противовоспалительную, антикоагулянтную терапию, стимуляцию моторно-эвакуаторной функции желудочно-кишечного тракта и.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
|
