Патогенные штаммы кишечной палочки
Кишечная палочка (эшерихии) в организме человека в норме заселяет весь пищеварительный канал. Выделяют различные штаммы (виды) кишечной палочки, которые выполняют полезные функции в организме. Однако некоторые агрессивные разновидности могут вызвать заболевание у детей и взрослых.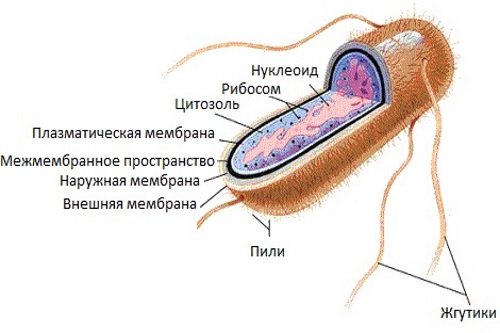
Особенности возбудителя
 Кишечную палочку (эшерихию) новорожденный получает с молоком матери и при непосредственном контакте с окружающими людьми в первые сутки от момента рождения. На протяжении всей жизни определенные штаммы кишечной палочки постоянно присутствуют на поверхности слизистой кишечника, выполняя определенные полезные функции. Это так называемые комменсалы – обязательные представители собственной нормальной микрофлоры кишечника.
Кишечную палочку (эшерихию) новорожденный получает с молоком матери и при непосредственном контакте с окружающими людьми в первые сутки от момента рождения. На протяжении всей жизни определенные штаммы кишечной палочки постоянно присутствуют на поверхности слизистой кишечника, выполняя определенные полезные функции. Это так называемые комменсалы – обязательные представители собственной нормальной микрофлоры кишечника.
При нарушении гигиенических моментов в организм человека проникают патогенные виды кишечной палочки, которые вызывают симптом различных заболеваний.
Непатогенные кишечные палочки
Эшерихии в пищеварительном канале выполняют определенные функции:
- препятствуют заселению слизистой ЖКТ патогенными микроорганизмами (микробный антагонизм);
- участвуют в синтезе витаминов группы В и К;
- обеспечивают процессы расщепления, всасывания и переваривания некоторых пищеварительных веществ.
Большое значение играет не только факт присутствия непатогенных штаммов кишечной палочки внутри пищеварительного канала человека, но и ее количество. При снижении количества эшерихий ниже допустимого уровня отмечается ухудшение всех вышеописанных процессов. При затянувшемся процессе формируется дисбактериоз – нарушение микробного соотношения в пищеварительном канале.
Определить качественный и количественный состав микробной флоры человека в кишечнике в целом и кишечной палочки в частности можно с помощью развернутого бактериологического исследования (так называемый анализ кала на дисбактериоз) и копрограммы.
Патогенные виды кишечной палочки
Среди патогенных штаммов кишечной палочки выделяют:
- энтеропатогенные;
- энтеротоксигенные;
- энтероинвазивные;
- энтерогеморрагические.
Для каждой группы характерна определенная клиническая симптоматика.
Источником инфекции при эшерихиозе может быть как больной человек, так и инфицированное животное. Среди возможных путей передачи на первом месте стоит пищевой, после него контактный и водный.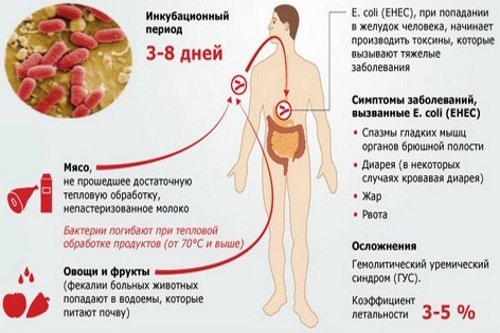
Энтеропатогенные виды кишечной палочки вызывают развитие энтероколитов (поражения тонкой и толстой кишки) у детей раннего возраста (в том числе и первого года жизни). Источником инфекции является взрослый человек (родственники или чаще всего медицинский персонал), наибольшую значимость имеет так называемый носитель. Передача инфекции осуществляется контактно-бытовым путем (через предметы обихода и медицинский инструментарий).
Энтероинвазивные виды кишечной палочки вызывают острые кишечные нарушения у детей более старшего возраста и у взрослых людей. Источником инфекции также является человек, ведущий путь передачи – пищевой. Среди возможных пищевых факторов передачи инфекции наиболее значимы:
- молочные продукты (кефир, ряженка, творог, простокваша);
- разнообразные салаты;
- мясные продукты (студень, холодец);
- напитки, не подвергающиеся термической обработке (квас, компот, соки в нестерильной таре).
Энтеротоксигенные разновидности кишечной палочки вызывают кишечные расстройства у детей дошкольного возраста. Наиболее распространены в странах с тропическим и субтропическим климатом, поэтому рассматриваются как возможный возбудитель так называемой «диареи путешественников». Наиболее характерный путь передачи – водный, так как для развития клинической симптоматики необходимо проникновение в организм человека достаточно большой дозы патогенного варианта кишечной палочки.
Энтерогемолитические разновидности кишечной палочки изучены меньше. Вызывают поражение пищеварительного канала у взрослых людей. Предполагаемый источник инфекции – крупный рогатый скот, а возможные факторы передачи – продукты животного происхождения, не проходящие достаточную термическую обработку (мясо с кровью, непрожаренный шашлык, молоко некипяченое).
 Факторы размножения и роста
Факторы размножения и роста
Размножению и росту бактерий способствует любая погрешность в выполнении санитарно-гигиенических правил:
- недостаточно тщательное мытье рук;
- употребление сырой водопроводной или колодезной воды;
- неправильное мытье посуды, овощей и фруктов (холодной водой, без моющего средства и без щетки);
- редкая смена нательного и постельного белья.
Все это приводит к попаданию кишечной палочки в пищеварительный канал и другие системы органов. Это вызывает развитие нарушений и тяжелых заболеваний репродуктивной и мочевыделительной сферы, а также нервной системы.
Симптомы заболеваний, вызываемых кишечной палочкой
Если патогенная кишечная палочка проникает в пищеварительный канал человека, то наблюдается такая клиническая симптоматика:
- продолжительная тошнота и повторные эпизоды рвоты;
- боль в животе умеренной интенсивности и разлитого характера;
- жидкий стул, иногда с примесью крови и слизи (при поражении инвазивными штаммами);
- ухудшение общего состояния (повышение температуры тела, слабость, снижение аппетита).
При поражении мочевыделительного тракта и репродуктивной сферы клинические проявления неспецифичны: доминирует болевой синдром. Кишечная палочка наиболее опасна, если попадает в кровь или центральную нервную систему. В этом случае развивается заражение крови (сепсис) или менингит (менингоэнцефалит). Развиваются тяжелые нарушения функций внутренних органов, которые могут привести к смерти больного.
Варианты обнаружения бактерии
Присутствие кишечной палочки допустимо только в пищеварительном канале. Можно даже сказать, что эшерихия обязательно должна выделяться из пищеварительного тракта здорового человека.
 В других биологических жидкостях (кровь, моча, вагинальный секрет, мазок из уретры) кишечная палочка отсутствует.
В других биологических жидкостях (кровь, моча, вагинальный секрет, мазок из уретры) кишечная палочка отсутствует.
Если кишечная палочка обнаружена в моче или вагинальном секрете (мазке из уретры), то следует повторить исследование. Вполне возможно, что сбор биологического материала был проведен с нарушениями: недостаточно тщательно помытые руки и половые органы или нестерильный контейнер. Если и при повторном бактериологическом посеве обнаруживается эшерихия, то это свидетельствует о патологическом процессе. Как правило, наблюдаются и другие признаки воспалительных изменений. Лечение необходимо в соответствии с выраженностью клинических проявлений.
Худший вариант – обнаружение кишечной палочки в крови или спинномозговой жидкости. Это признак тяжелой генерализованной инфекции, требующий немедленного комплексного лечения.
Лечение
 Лечение кишечной палочки зависит от локализации патологического процесса. Непосредственное воздействие на патогенный штамм эшерихии оказывают антибиотики и кишечные антисептики, а также бактериофаги. В комплексном лечении диареи, вызванной кишечной палочкой, применяются:
Лечение кишечной палочки зависит от локализации патологического процесса. Непосредственное воздействие на патогенный штамм эшерихии оказывают антибиотики и кишечные антисептики, а также бактериофаги. В комплексном лечении диареи, вызванной кишечной палочкой, применяются:
- средства, усиливающие обратное всасывание жидкости (противопоносные);
- пробиотики или пребиотики;
- ферменты для улучшения переваривания пищи.
Обязательным компонентом лечения эшерихиоза является диетическое питание (стол №4 по Певзнеру) и обильное питье.
Особенностью лечения эшерихиозов является большая его продолжительность – для полного восстановления собственной кишечной микрофлоры потребуется несколько недель. Контроль эффективности терапии проводится с помощью посева каловых масс и копрограммы.
Надежные средства профилактики эшерихиозов в виде вакцины не разработаны. Основной способ предупреждения инфекции – известные всем санитарно-гигиенические мероприятия.
Источник
Кишечная палочка (Escherichia coli) – условно-патогенная бактерия палочкообразной формы, которая обитает и развивается только в условиях отсутствия кислорода. Таким местом является кишечник человека. У нее есть патогенные и непатогенные разновидности, которые при нормальном количестве совершенно не вредят, а, наоборот, участвуют в синтезе витаминоподобных соединений. Патогенные микроорганизмы вызывают тяжелые заболевания, поэтому требуют лечения.
Способы заражения
Вспышки кишечной палочки имеют сезонный характер. Чаще эпидемии встречаются в летние месяцы. Основные пути инфицирования:
- орально-фекальный – после контакта с зараженной фекалиями водой и почвой, а также с овощами, которые на ней выросли;
- контактно-бытовой – от больного человека через предметы общего пользования (такой способ менее распространен, нежели первый);
- из воспаленных органов мочеполовой системы;
- передача escherichia coli от матери ребенку во время родов.
Последний способ передачи является самым опасным, с большим количеством осложнений. Иммунная система новорожденного ослаблена, поэтому организм не в состоянии бороться с E. Coli. Бактерия быстро размножается, поражает мозг, вызывая менингит.
Инкубационный период составляет 3-8 дней.
У новорожденных эшерихия коли бывает гемолитической и лактозонегативной. Повышение уровня первой разновидности должно вызвать опасение у врачей. Лактозонегативная палочка должна присутствовать в кишечнике, но ее норма составляет 105. Превышение нормальных показателей приводит к появлению непереваренных частиц пищи в каловых массах, а также к чередованию запоров и диарей.
Основным источником заражения кишечной палочкой является крупный рогатый скот. Вместе с испражнениями животного выделяются бактерии, которые попадают в почву и водоемы. Мясо, прошедшее недостаточную тепловую обработку, а также непастеризованное молоко является источником заражения.
Предрасполагающие факторы для заражения – несоблюдение правил личной гигиены, снижение защитных свойств организма, неблагоприятная эпидемиологическая обстановка, посещение стран с высоким уровнем загрязнения воды и почвы.
Типы
Все бактерии группы кишечной палочки (БГКП) можно поделить на условно-патогенные и патогенные. Последних насчитывается более 100 штаммов. Именно они вызывают кишечные инфекции. Среди основных видов кишечных палочек можно отметить:
- Энтероинвазивные. Симптоматика инфекции схожа с дизентерией.
- Энтеропатогенные. Чаще заселяют тонкую кишку грудничков.
- Энтеротоксигенные. Вызывают болезни желудка, симптомы которых проходят на 3-5 сутки без медикаментозного лечения.
- Энтерогеморрагические. Сопровождается развитием колита и уремического синдрома, приводит к стремительному ухудшению самочувствия.
Все патогенные кишечные палочки могут вызвать инфекционные заболевания (эшерихиозы). Все E. Coli на протяжении длительного времени могут сохранять жизнедеятельность во внешней среде — в кале, воде и почве. Бактерию убивают некоторые химические соединения, а также воздействие температур выше 70 ˚С.
Симптомы
Общее ухудшение самочувствия и нарушение пищеварения – основные симптомы кишечной палочки. Кишечная инфекция может протекать по типу энтероколита, пищевого отравления, дизентерийной или холероподобной инфекции, геморрагического колита. Симптомы зависят от разновидности микроорганизмов, поэтому каждый класс нужно изучать более подробно.
Энтеропатогенные симптомы кишечной палочки
Данный возбудитель вызывает тошноту, рвоту, боль в желудке, сильную диарею и высокую температуру тела. Каловые массы обильные водянистые. Чаще диагностируется такая форма эшерихиоза у детей до года.
Читайте подробнее про диарею у детей на сайте Mama66.ru.
Энтеротоксигенные симптомы кишечной палочки
Причиной возникновения эшерихиоза чаще становятся грязные руки, а также немытые овощи и фрукты. Кишечная палочка крепко прикрепляется к слизистой кишечника, поэтому симптоматика ярко выраженная.
Признаки:
- обильные водянистые испражнения;
- приступообразная боль в животе;
- тошнота и рвота;
- слабость;
- мышечная и суставная боль;
- повышение температуры тела.
Проявления бактерии данной группы кишечной палочки часто называют «диареей путешественника».
Энтерогеморрагические симптомы кишечной палочки
Бактерии данной группы кишечной палочки приводят к наиболее тяжелым последствиям. Гемолитическая E. Coli сопровождается развитием острой гемолитической анемии, поскольку разрушаются кровяные тельца. Это может привести к смерти пациента, поэтому важно вовремя распознать заражение.
Симптомы:
- диарея с примесью крови;
- тошнота, рвота;
- отсутствие аппетита;
- слабость;
- головная боль;
- лихорадка, высокая температура тела;
- боль в желудке.
У детей бактерии данной группы кишечной палочки имеют особенности – вздутие живота, жидкий кал со слизью и частицами непереваренной пищи, срыгивания, рвота, повышение температуры тела, плаксивость и беспокойность.
Данная разновидность escherichia coli возникает у детей, пожилых людей и женщин после родов.
Симптомы всегда появляются внезапно и остро. Кроме разрушения кровяных телец, происходит поражение почечных канальцев и клубочков. Развивается ишемия сосудов почечных клубочков, а затем острая почечная недостаточность. В результате токсического воздействия появляется гемолитическая желтуха, кожный покров приобретает лимонно-желтый оттенок.
Энтероинвазивные симптомы кишечной палочки
Бактерия данной группы кишечной палочки чаще встречается у детей, вызывая при этом такие симптомы:
- жидкий стул с примесью крови;
- боль внизу живота;
- слабость;
- отказ от еды;
- головную боль;
- повышение температуры тела.
Кишечная палочка и мочеполовая система
Кишечная палочка, попадая в органы мочевыделительной или половой системы, приводит к заболеваниям этих органов. Распространены болезни, вызванные E. Coli:
- цистит;
- пиелонефрит;
- уретрит, простатит, эпидидимит и орхит у мужчин;
- аднексит, вульвовагинит, эндометрит, кольпит у женщин;
- перитонит.
Эшерихия коли проникает из прямой кишки в уретру и мочевой пузырь восходящим путем. Есть предположения, что передается палочка половым путем от зараженного партнера.
Инфекционные болезни, вызванные кишечной палочкой, трудно поддаются лечению. Бактерия ослабляет местный иммунитет, из-за чего высока вероятность заражения гонококками, стафилококками и другими опасными микроорганизмами. Может развиться хламидиоз или гонорея.
Одновременно с мочеполовыми болезнями возможны осложнения со стороны пищеварительного тракта, например, пиелонефрит часто сопровождается острым панкреатитом.
Полезное видео о кишечной палочке
Какой врач лечит эшерихиоз?
Диагностикой и лечением эшерихиоза занимается инфекционист.
Норма кишечной палочки
Кишечная палочка – микроскопическая бактерия. Ее характеристика:
- грамотрицательный микроорганизм;
- размер всего 2х0,6 мкм;
- устойчива в окружающей среде;
- оптимальная рН 7,2-7,4;
- подходящая температура – 37 ˚С.
Непатогенные штаммы входят в состав микрофлоры здорового человека. В норме их число варьируется от 106 до 108 КОЕ/г. Ими заселяется кишечник в первые дни рождения младенца.
Если нормальное количество микроорганизмов превышено, то E. Coli. оказывают токсическое воздействие, поэтому нужно лечение.
Анализы
Основу обследования для постановки диагноза составляет лабораторная диагностика эшерихиозов. Она предполагает:
- анализ крови;
- анализ мочи и кала;
- копрограмма, кал на дисбактериоз;
- мазок из влагалища и уретры;
- анализ рвотных масс;
- анализ мочи на ацетон.
В результате полученных в ходе обследования данных можно судить о состоянии микрофлоры кишечника, тяжести интоксикации организма, а также определить вид и класс бактерий, их устойчивость к антибиотикам.
Если эшерихия коли обнаружена в крови, то это свидетельствует о тяжелом состоянии, которое может закончиться летальным исходом. Такие пациенты подлежат срочной госпитализации.
Лечение
Самостоятельно лечить кишечную палочку недопустимо. Симптомы эшерихиоза схожи с другими инфекционными заболеваниями, поэтому в домашних условиях невозможно подобрать адекватную терапию. Все медикаменты назначаются только после результатов бактериального посева. Лечение кишечной палочки возможно исключительно при помощи антибактериальных препаратов.
Основные медицинские мероприятия при escherichia coli:
- госпитализация (для маленьких детей и пациентов с обезвоживанием);
- постельный режим;
- медикаментозная терапия (антибиотики, пробиотики, детоксикационные средства, регидратация);
- диетическое питание (диета №4 при поражении кишечника и стол №7 при болезнях почек и мочеполовой системы).
Медикаментозная терапия в первую очередь направлена на предотвращение обезвоживания организма, сохранение жизненно важных функций и предупреждение осложнений со стороны ЖКТ и мочеполовой системы.
Лечение эшерихиоза при помощи медикаментов выглядит так:
- антибиотики цефалоспорина и фторхинолона – Левофлоксацин, Моксифлоксацин, Цефаприм, Цефазолин, Цефепим;
- бактериофаги (препараты, содержащие вирусы, которые убивают кишечную палочку) – Коли жидкий;
- пробиотики (обязательно при дисбактериозе) – Хилак форте, Линекс, Аципол, Энтерол;
- энтеросорбенты (для снятия симптомов интоксикации) – Смекта, Энтеросгель, Полисорб;
- регидратационные растворы (для профилактики обезвоживания, вызванного рвотой и диареей) – Трисоль, Регидрон;
- жаропонижающие препараты (при температуре выше 38 ˚С) – Парацетамол, Панадол, Ибупрофен.
Бактериофаги обладают выраженным терапевтическим эффектом. Они убивают возбудителя escherichia coli, поэтому выздоровление наступает быстрее, нежели при антибактериальной терапии.
Если кишечная палочка привела к развитию осложнения в виде менингита, пиелонефрита, холецистита или сепсиса, то обязательно применяются антибиотики цефалоспориновой группы, например, Цефуроксим.
Выраженное обезвоживание, которое сопровождается электролитными нарушениями лечится с помощью инфузионного введения растворов.
Антибактериальное лечение длится 5-7 дней. После выздоровления пациент должен 2-3 недели принимать пробиотики, например, Бифидумбактерин, а также соблюдать диету.
Профилактика
Все профилактические мероприятия эшерихия коли сводятся к следующим рекомендациям:
- соблюдать правила личной гигиены;
- тщательно мыть овощи и фрукты;
- соблюдать правила термической обработки мяса;
- не пить сырое молоко;
- приобретать мясные и молочные продукты только у проверенных продавцов с сертификатом качества на товар;
- укреплять иммунитет;
- регулярно проводить влажную уборку в доме.
При первых симптомах кишечной палочки необходимо немедленно посетить врача. После выздоровления нужно показаться доктору на 6-8 день, чтобы исключить появление рецидива.
Кишечная инфекция распространена среди взрослых и детей. Она не только сопровождается тяжелой симптоматикой, но и может привести к сильному обезвоживанию, нарушению важных функций организма, а также смерти пациента. Важно соблюдать профилактические меры и лечить кишечную палочку при первых проявлениях.
( 48 оценок, среднее 4.29 из 5 )
Источник
Кишечная палочка – тихий сосед или опасный возбудитель
Описание кишечной палочки
E. coli — это бактерия (семейство Enterobacteriaceae), способная выживать в окружающей среде с воздухом или без него (факультативный анаэроб). Клетки E. coli имеют форму палочки (палочковидная). Средний размер стержня составляет от 1,1 до 1,5 мкм в ширину и от 2,0 до 6,0 мкм в длину. В зависимости от условий среды бактерия может образовывать тонкие волосяные структуры (жгутики) которые позволяют ей двигаться и прикрепляться к клеткам человека. Эти организмы обычно живут в кишечнике людей и у теплокровных животных и не вызывают проблем.
Функции в организме человека
Непатогенные E.coli являются компонентом кишечного микробиома человека.
Это комменсалы, то есть, когда они остаются в областях, в которых они эволюционировали, и когда не приобретают факторы вирулентности, они остаются доброкачественными. Бактерии живут в нашем пищеварительном тракте и в основном не причиняют нам вреда.
Фактически комменсальные микроорганизмы, такие как E.coli, можно считать частью врождённой иммунной системы. Они занимают место в кишечнике и предотвращают заселение патогенными штаммами микроорганизмов.
Комменсалы образуют барьеры, являющиеся первой линией защиты от патогенных организмов. По сути, они хорошие соседи, которые не вызывают проблем и не оставляют места для плохих соседей.
Пока эти бактерии не приобретают генетические элементы, кодирующие факторы вирулентности, они остаются доброкачественными комменсалами.
Фото: https://pixabay.com/illustrations/bacteria-microbes-bio-health-1777339/
Патогенные штаммы
Патогенные кишечные палочки классифицируются по категориям на основании верулентности (способности заражать) и механизмов, с помощью которых они вызывают заболевание.
Вирулентные штаммы могут вызывать гастроэнтерит, инфекции мочевыводящих путей, неонатальный менингит, геморрагический колит и болезнь Крона. В более редких случаях вирулентные штаммы также ответственны за некроз кишечника (гибель тканей) и перфорацию.
Некоторые штаммы кишечной палочки, например O157: H7, могут продуцировать шига-токсин (почти идентичный токсинам, продуцируемым Shigella spp). Этот токсин вызывает преждевременное разрушение эритроцитов, которые затем засоряют фильтрующую систему организма, почки, вызывая гемолитико-уремический синдром (ГУС) (поражение почек и системы крови).
Существуют другие патотипы E.coli, вызывающие диарею:
- Энтеротоксигенные E.coli производят энтеротоксины (токсины, оказывающие влияние на ЖКТ). Данные штаммы неинвазивны и не покидают просвет кишечника. Они являются основной бактериальной причиной диареи у детей в развивающихся странах, а также самым частым виновником диареи путешественников.
- Энтероинвазивные E.coli. Этот тип патогенных бактерий вызывает синдром, идентичный шигеллёзу, с обильной диареей и высокой температурой. Эти штаммы не производят токсинов, но сильно повреждают стенку кишечника из-за механического разрушения клеток.
- Энтероагрегационные E.coli. Бактерии связываются со слизистой оболочкой кишечника, вызывая водянистую диарею без лихорадки.
- Адгезивно-инвазивные E.coli. Данные штаммы способны проникать в эпителиальные клетки кишечника и реплицироваться внутриклеточно. Важно! Бактерии способны более эффективно размножаться у хозяев с врождённым дефектом иммунитета.
Другие штаммы способны вызывать внекишечное заболевание, если нарушаются нормальные анатомические барьеры кишечника (например, вследствие ишемии, воспалительного заболевания кишечника или травмы). В этом случае бактерия может распространяться на соседние структуры или проникнуть в кровоток. Также встречаются гепатобилиарные, перитонеальные, кожные и лёгочные инфекции. Бактериемия (попадание в кровоток) E. coli также может возникать без явного портала проникновения.
Причины, способствующие заражению и развитию болезни
Бактерии E. coli могут распространяться при контакте с:
- инфицированными людьми;
- инфицированными животными;
- загрязненными поверхностями, продуктами питания или жидкостями.
Человек заражается кишечной палочкой:
- употребляя пищу: сырую или недоваренную говядину, особенно говяжий фарш; загрязненные сырые фрукты и овощи;
- употребляя жидкости: неочищенную воду, непастеризованные соки и молоко;
- вступая в контакт с фекалиями заражённых животных или людей.
Носителями патогенной кишечной палочки могут быть как животные, так и люди. Это означает, что они заражены бактериями и могут распространять их среди других, не проявляя признаков болезни.
Взрослые, инфицированные E. coli, могут заражать других в течение недели. Однако в некоторых случаях дети могут заражать остальных в течение 3 недель.
Вода загрязняется бактериями, когда фекалии заражённых людей или животных, включая носителей, попадают в водопровод.
Пища может быть загрязнена E. coli разными способами:
- при переработке сырого мяса;
- когда пища обрабатывается человеком, заражённым кишечной палочкой;
- во время выращивания или сбора фруктов и овощей (продукт вступает в контакт с загрязнённым навозом или водой);
- неправильное обращение с сырой пищей, что может привести к перекрестному загрязнению.
Уропатогенная кишечная палочка является одной из основных причин инфекций мочевыводящих путей. Она является частью нормальной микробиоты в кишечнике и может проникать в мочеполовые пути многими способами. В частности, у женщин неправильное вытирание после дефекации может привести к загрязнению фекалиями мочеполовых отверстий. Анальный половой акт также может ввести эту бактерию в мужской мочеиспускательный канал, и при переходе от анального полового акта к вагинальному, мужчина также может ввести бактерию в мочеполовую систему женщины.
Неонатальный менингит может быть приобретен во время родов или развиться вторично после инфекции в другом месте тела, например, в случае омфалита, инфекции верхних дыхательных путей или из-за инфицированной раны от обрезания. У взрослых менингит, вызванный E. coli, встречается редко, но может возникнуть после нейрохирургической травмы или процедур.
E. coli редко вызывает болезни дыхательных путей. Пневмония может возникнуть в результате микроаспирации (проникновения в лёгкие) секреции верхних дыхательных путей, которая ранее была заселена этим организмом у тяжело больных пациентов. Бактериемия предшествует пневмонии и обычно возникает из-за другого очага инфекции в мочеполовом или желудочно-кишечном тракте.
Внутрибрюшные инфекции часто возникают из-за перфорированного внутреннего органа (например, аппендикса, дивертикула) или могут быть связаны с абсцессом брюшной полости, холециститом и восходящим холангитом.
Интраабдоминальные абсцессы (гнойные воспаления), как правило, являются полимикробными и могут быть вызваны спонтанной или травматической перфорацией желудочно-кишечного тракта.
Фото: https://www.pexels.com/photo/flat-lay-photography-of-variety-of-vegetables-1435904/
Симптомы заболеваний, вызванных E. Coli
У людей, заражённых кишечной палочкой, может наблюдаться широкий спектр симптомов.
Острый бактериальный менингит
У новорождённых с менингитом кишечной палочки наблюдается сильная лихорадка и аномальные неврологические признаки. Другие проявления у новорождённых включают желтуху, снижение кормления, периоды апноэ.
У пациентов младше 1 месяца отмечаются раздражительность, вялость, рвота, отсутствия аппетита и судороги.
Четырёхмесячные младенцы имеют ригидность шеи, выпуклый родничок и лихорадку.
У детей постарше развиваются головная боль, рвота, спутанность сознания, вялость, судороги и лихорадка.
Поскольку у пациентов, перенесших нейрохирургические операции, часто бывают головные боли, затылочная ригидность и снижение уровня сознания, вторичные после операции, признаки бывает трудно интерпретировать.
Пневмония
У пациентов с пневмонией обычно бывает лихорадка, одышка, учащённое дыхание, повышенная секреция из дыхательных путей и потрескивание при аускультации.
Внутрибрюшные инфекции
У пациентов с холециститом или холангитом развивается боль в правом верхнем квадранте, лихорадка и желтуха. В тяжёлых случаях также развиваются гипотензия и спутанность сознания.
Пациенты с абсцессами могут иметь субфебрильную температуру, но спектр клинических проявлений варьирует от неспецифических результатов обследования брюшной полости до выраженного септического шока.
Перитонит проявляется локализованной болью и повышением температуры.
Кишечные инфекции
Симптомы болезни проявляются через семь дней после заражения бактерией. Расстройство начинается с внезапных спазмов в животе, и в течение нескольких часов развивается водянистая диарея. Это опасная фаза, поскольку диарея приводит к обезвоживанию и потере жизненно важных электролитов.
Обычно водянистая диарея длится около суток. После этого у пациента ярко-красный кровавый стул в течение двух-пяти дней, что вызывается воспалением кишечника. Ожидается, что человек будет иметь около 10, если не больше, испражнений в день во время этой стадии инфекции.
Общие симптомы включают следующее:
- кровавая диарея;
- рвота;
- общая слабость и недомогание;
- лихорадка.
Фото: https://pixabay.com/photos/abdominal-pain-pain-appendicitis-2821941/
Урогенитальная инфекция
У пациентов с урогенитальной инфекцией наблюдается дизурия, возможна субфебрильная температура.
Распространённые симптомы следующие:
- жжение во время мочеиспускания;
- желание часто мочиться;
- лихорадка;
- озноб;
- пахучая моча, которая может быть мутной или кровавой;
- боль в боку, бёдрах или нижней части спины.
У лиц с пиелонефритом отмечается локализованная боль в боку или в пояснице, высокая температура (> 39 ° С), частота мочеиспускания. Проявления также включают потливость, головную боль, тошноту и рвоту. Расстройство может быть осложнено некротическим внутрипочечным или околопочечным абсцессом.
У пациентов с обструкцией мочевыводящих путей также могут развиться бактериемия и сепсис.
У пациентов с острым простатитом или абсцессом предстательной железы наблюдаются озноб, внезапная лихорадка (> 39 С) и боли в промежности и спине. Предстательная железа болезненная, опухшая, уплотненная и горячая. Острый простатит также проявляется дизурией и частым мочеиспусканием. У некоторых пациентов могут быть миалгия (боль в мышцах), задержка мочи, недомогание и артралгия (боль в суставах).
Фото: https://pixabay.com/photos/testicles-testicular-cancer-penis-2790218/
Какими методами обнаруживается кишечная палочка?
Диагностика E. Coli начинается с медицинского осмотра и выяснения истории болезни.
Физическое обследование включает:
- измерение температуры;
- проверку кровяного давления и пульса;
- осмотр кожных покровов;
- пальпацию живота;
- возможно ректальное исследование на предмет наличия кровотечения.
Если подозревается E. Coli, назначаются некоторые анализы.
- Бактериологический посев кала. Образец стула культивируется, чтобы определить штамм E. Coli, вызвавший инфекцию. Поскольку бактерии могут покинуть организм из-за диареи, важно, чтобы образец был взят как только появляются симптомы болезни.
- Анализ мочи. При инфекциях мочевыводящих путей проводиться тест на определение уровня возбудителя. Окончательный диагноз основывается на результатах посева мочи.
- Анализ крови. Для всех пациентов с подозрением на инфекцию E. Coli выполняется общий анализ крови. Исследование позволяет контролировать параметры и убедиться, что у пациента нет проблем с кровью.
- Визуальные методы:
- При пневмонии назначается рентгенография грудной клетки или компьютерная томография.
- При холецистите/холангите выполняется УЗИ брюшной полости.
- При внутрибрюшном абсцессе показано КТ брюшной полости и таза.
- При инфекциях мочеполовой системы проводится УЗИ, чтобы оценить почки и найти любой другой источник абсцесса, камней или обструкции.
Фото: https://pixabay.com/photos/laboratory-medical-medicine-hand-3827736/
Методы лечения заболеваний, вызванных кишечной палочкой
Лечение инфекции, вызванной E. Coli, основывается на месте и тяжести инфекции. В дополнение к антибактериальной терапии необходимо обеспечить поддерживающий уход.
Антибактериальная терапия
Эмпирическая антимикробная терапия должна быть комплексной и охватывать все возможные патогены.
| Заболевание | Антибиотик |
| Менингит | Цефалоспорины третьего поколения (цефтриаксон). |
| Пневмония | Цефалоспорины третьего поколения или фторхинолоны. |
| Холецистит/холангит | Цефалоспорины третьего поколения, действующие на E. coli и Klebsiella. Эмпирическое покрытие должно также включать в себя действие против E. faecalis. |
| Абсцесс брюшной полости | Ампициллин и сульбактам или цефокситин. Пиперациллин и тазобактам, имипенем и циластатин или меропенем — при тяжелой инфекции. Возможна комбинированная терапия — левофлоксацин плюс клиндамицин или метронидазол. |
| Кишечные расстройства | Доксициклин, триметоприм/сульфаметоксазол, фторхинолоны, рифаксимин и рифамицин. |
| Неосложнённый цистит | 3-дневный курс фторхинолона или нитрофурантоина. |
| Осложнённый цистит | 7-14 дневная терапия (левофлоксацин, цефалоспорины третьего поколения или азтреонам). |
| Острый неосложненный пиелонефрит | Фторхинолоны или триметоприм/сульфаметоксазол в течение 14 дней. |
Антибиотики бесполезны при энтерогеморрагической инфекции и могут предрасполагать к развитию ГУС.
Применение бактериофагов
Бактериофаг — это тип вируса, который поражает бактерии. Слово «бактериофаг» буквально означает «пожиратель бактерий». Препарат направлен на уничтожение только определённого типа бактерии. Все бактериофаги состоят из молекулы нуклеиновой кислоты, которая окружена белковой структурой. Бактериофаги способны воздействовать на патогенные бактерии, не вызывая побочного повреждения комменсальной микробиоты.
Бактериофаг Escherichia coli прикрепляется к бактерии и заражает клетку. После заражения бактериофаг захватывает клеточный механизм бактерии, чтобы предотвратить производство бактериальных компонентов, и вместо этого заставляет клетку производить вирусные компоненты. В конце концов новые бактериофаги собираются и вырываются из бактерии в процессе, называемом лизисом.
Бактериофаги предлага?
