Желудочно кишечный тракт пороки развития
Аномалии развития кишечника – наследственные или врожденные патологии, возникающие внутриутробно на этапах формирования кишечной трубки под воздействием тератогенных факторов. Проявляются симптомами кишечной непроходимости: отсутствием кала, рвотой, признаками «острого живота». Дети старшего возраста могут жаловаться на боли в животе различной локализации и интенсивности. Аномалии развития кишечника диагностируются клинически в первые дни жизни ребенка, подтверждаются по результатам комплексной рентгенологической диагностики, УЗИ и инструментальных методов обследования кишечника. Лечение хирургическое.
Общие сведения
Аномалии развития кишечника являются наиболее распространенными пороками пищеварительного тракта. Встречаются с различной частотой для каждой нозологии, в среднем – 1 случай на 500-5000 новорожденных. Высокая актуальность в педиатрии обусловлена необходимостью раннего оперативного вмешательства, которое в некоторых случаях может быть только паллиативным (например, при болезни Гиршпрунга). В настоящее время высока частота встречаемости атрезии ануса. Данный порок является одной из причин детской инвалидности, поскольку излечение практически невозможно. Кроме того, аномалии развития кишечника могут сочетаться с другими пороками пищеварительной трубки, что значительно осложняет терапию и ухудшает прогноз для жизни ребенка.
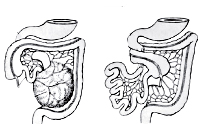
Аномалии развития кишечника
Причины и классификация аномалий развития кишечника
Нарушения процесса закладки кишечной трубки на любом этапе приводят к формированию аномалий развития кишечника. Отклонение от нормы может произойти во время дифференцировки и правильного взаиморасположения отделов кишечника, в результате торможения апоптоза эмбриональных зачатков, в процессе образования слоев кишечной стенки и т. д. Как правило, причиной пороков является внешнее повреждающее действие лекарственных препаратов, радиации, бактериальных и вирусных токсинов. Вредные привычки матери также имеют тератогенный эффект. В результате отделы тонкого и толстого кишечника либо остаются недоразвитыми, либо формируются неправильно.
Аномалии развития кишечника по локализации могут затрагивать двенадцатиперстную, тощую, подвздошную кишку, то есть тонкий кишечник, либо ободочную, сигмовидную и прямую кишку, представляющие собой отделы толстого кишечника. Выделяют пороки развития кишечной трубки и кишечной стенки, пороки обратного развития желточного мешка, а также аномалии ротации кишечника. Отдельную группу составляют пороки аноректальной зоны. Развитие кишечной трубки может нарушаться по типу стеноза или атрезии. В первом случае минимальный просвет кишечника имеется, в случае атрезии определенный отдел не развит вообще, а его место занимает фиброзный тяж, в составе которого не дифференцируются привычные отделы кишечной стенки.
Нейрогенный илеус относится к аномалиям развития кишечника, связанным с нарушением иннервации кишечной стенки. В эту же группу пороков входит болезнь Гиршпрунга, обусловленная аганглиозом стенки толстой кишки. Незаращение желточного протока является причиной множества аномалий развития кишечника, поскольку возможно несколько вариаций персистенции эмбрионального зачатка. Так, полный свищ формируется, когда желточный проток открыт на всем протяжении. Если же открытая часть протока находится снаружи, свищ называется неполным. Часть протока, открывающая в стенке кишечника, но закрытая на остальных участках, иначе называется дивертикулом Меккеля. Когда незаращенный участок локализуется в центральной части протока, формируется энтерокистома.
Аномалии ротации (поворота) кишечника приводят к нетипичному расположению некоторых отделов тонкой и толстой кишки. Пороки развития аноректальной зоны включают различные варианты атрезии ануса с отсутствием или наличием свищевого хода, который может располагаться возле заднего прохода, а также открываться в органы мочевыделительной и половой системы. Аномалии развития кишечника часто носят сочетанный характер, одновременно могут встречаться пороки других органов пищеварительного тракта, позвоночника и т. д. Несмотря на большое разнообразие, многие заболевания в клинике проявляются похожими симптомами.
Симптомы аномалий развития кишечника
Из всех аномалий развития кишечника с момента рождения заметна только атрезия заднего прохода. Наличие ануса и его проходимость исследуется уже в родильном зале при помощи специального зонда. Кроме того, отсутствие заднего прохода педиатр определяет визуально. Наиболее частым симптомом многих аномалий развития кишечника является кишечная непроходимость. Обычно она носит механический характер, но возможна и нейрогенная обструкция, связанная с застоем содержимого вследствие отсутствия перистальтики (нейрогенный илеус, болезнь Гиршпрунга). Кишечная непроходимость сопровождается отсутствием стула либо скудными испражнениями, а также рвотой и напряжением передней брюшной стенки.
Аномалии развития кишечника могут проявляться спустя месяцы и годы после рождения ребенка. Так, дивертикулы кишечника часто обнаруживаются только при их воспалении. Пациенты жалуются на боли в животе, которые иногда сопровождаются различными изменениями частоты и консистенции стула. Незначительные анатомические патологии вообще могут не проявлять себя и диагностируются случайно, хотя чаще признаки аномалий развития кишечника заметны в первые дни, реже – недели и месяцы после рождения.
Диагностика аномалий развития кишечника
Достоверная клиническая диагностика возможна в случае атрезии заднего прохода, поскольку признаки порока очевидны. Заподозрить большинство аномалий развития кишечника педиатр может при симптомах кишечной непроходимости. Диагноз требует инструментального подтверждения. Обзорная рентгенография ОБП дает представление о расположении органов брюшной полости, в том числе и петель кишечника. Метод позволяет исключить аномалии ротации, заметить признаки кишечной обструкции. Рентгенография с контрастированием также дает представление о взаиморасположении кишечных петель и ширине их просвета, поэтому методика используется в диагностике стенозов и атрезий участков кишечника.
При наличии признаков высокой кишечной непроходимости (обильная рвота вскоре после кормления) проводится эзофагогастродуоденоскопия, благодаря которой можно визуализировать двенадцатиперстную кишку – одно из самых частых мест врожденных стенозов. Абдоминальное УЗИ является неинвазивным и высокоинформативным методом диагностики аномалий развития кишечника. Также проводится ирригография и фиброколоноскопия. Исследования необходимы для дифференциальной диагностики причин кишечной обструкции, позволяют исключать колиты различной этиологии. Лабораторная диагностика включает анализ крови и кала. Последний необходим с целью определения функции поджелудочной железы, выявления скрытого кровотечения и т. д.
Лечение, прогноз и профилактика аномалий развития кишечника
Для большинства пороков лечение оперативное. Исключение составляют аномалии развития кишечника без клинических проявлений. Признаки кишечной непроходимости являются показанием для срочного хирургического вмешательства. Операция всегда проводится максимально щадящим способом, с возможным сохранением всей длины кишечника либо минимальной резекцией. После устранения обструкции (распутывание петель, закрепление их в привычных местах и др.) состояние ребенка быстро улучшается. Консервативная терапия направлена на детоксикацию, обусловленную застоем каловых масс, восстановление водно-солевого баланса и т. д.
Прогноз аномалий развития кишечника различный. Если удается устранить клинические проявления, ребенок живет и развивается нормально, требуется только диспансерное наблюдение. Если в процессе лечения была проведена резекция кишечника, возможно развитие синдрома короткой кишки с признаками мальабсорбции и снижением качества жизни пациента. Неблагоприятный прогноз часто сопутствует атрезии ануса по многим причинам. Например, расстояние от закрытого заднего прохода до кишки может быть значительным и требовать нескольких сложных операций. Ребенок в течение всего времени терапии живет с энтеростомой.
Также опасны случаи недоразвития мышц промежности, в частности, наружного сфинктера, когда даже реконструктивные операции дают небольшой положительный эффект. Болезнь Гиршпрунга в 50-70% случаев заканчивается летальным исходом в первые дни и недели жизни ребенка, но даже если пациенту удается пережить острый период, качество жизни значительно снижается. Профилактика аномалий развития кишечника возможна на пренатальном этапе при условии отказа от вредных привычек и грамотного ведения беременности. При отягощенном анамнезе родителей по генетическим заболеваниям и различным патологиям пищеварительного тракта необходимо генетическое консультирование.
Источник
Âðîæäåííûå ïîðîêè ðàçâèòèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà. Àòðåçèÿ è õàëàçèÿ ïèùåâîäà. Ïèëîðîñòåíîç, ïîðîêè ðàçâèòèÿ è ïîëíàÿ íåïðîõîäèìîñòü äâåíàäöàòèïåðñòíîé êèøêè. Ïîðîêè ðàçâèòèÿ òîíêîé è òîëñòîé êèøêè ó íîâîðîæäåííûõ. Ïîíÿòèå àòðåçèè çàäíåãî ïðîõîäà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÐÅÔÅÐÀÒ
ïî äèñöèïëèíå: «Àêòóàëüíûå âîïðîñû áèîëîãèè è ãèñòîëîãèè»
íà òåìó: «Ïîðîêè ðàçâèòèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà»
Ñîäåðæàíèå
Ââåäåíèå
1. Âðîæäåííûå ïîðîêè ðàçâèòèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà
1.1 Àòðåçèÿ ïèùåâîäà
1.2 Õàëàçèÿ ïèùåâîäà
1.3 Ïèëîðîñòåíîç
2. Ïîðîêè ðàçâèòèÿ äâåíàäöàòèïåðñòíîé êèøêè
2.1 Ïîëíàÿ íåïðîõîäèìîñòü äâåíàäöàòèïåðñòíîé êèøêè
2.2 ×àñòè÷íàÿ íåïðîõîäèìîñòü äâåíàäöàòèïåðñòíîé êèøêè ó íîâîðîæäåííûõ
3. Ïîðîêè ðàçâèòèÿ òîíêîé êèøêè
4. Ïîðîêè ðàçâèòèÿ òîëñòîé êèøêè
4.1 Áîëåçíü Ãèðèëñïðóíãà
4.2 Àòðåçèè çàäíåãî ïðîõîäà è ïðÿìîé êèøêè (ïðîñòûå)
4.3 Àòðåçèè çàäíåãî ïðîõîäà è ïðÿìîé êèøêè (ñî ñâèùàìè)
Çàêëþ÷åíèå
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
Ââåäåíèå
Ïîðîêàì ðàçâèòèÿ ïðèíàäëåæèò âàæíàÿ ðîëü â ñòðóêòóðå ïåðèíàòàëüíîé çàáîëåâàåìîñòè è ñìåðòíîñòè.  íàñòîÿùåå âðåìÿ íå îòìå÷àåòñÿ òåíäåíöèè ê ñíèæåíèþ ÷àñòîòû âðîæä¸ííûõ ïîðîêîâ ðàçâèòèÿ ó ïëîäà è íîâîðîæäåííûõ.
Áîëüøèíñòâî ïîðîêîâ ðàçâèòèÿ âûÿâëÿåòñÿ ñðàçó æå ïîñëå ðîæäåíèÿ ðåá¸íêà èëè â ïåðâûå äíè æèçíè.
Ïî êëèíè÷åñêèì ïðèçíàêàì âðîæä¸ííûå ïîðîêè ðàçâèòèÿ ìîãóò áûòü ðàçäåëåíû íà 3 ãðóïïû:
1. ïîðîêè ñ îò÷¸òëèâûìè âíåøíèìè ïðîÿâëåíèÿìè
2. ïîðîêè ñ ÿðêî âûðàæåííîé êëèíè÷åñêîé ñèìïòîìàòèêîé
3. ïîðîêè, êîòîðûå ïðîÿâëÿþòñÿ ìèêðîñèìïòîìàìè èëè ïî÷òè íå èìåþò ñèìïòîìîâ
Äèàãíîñòèêà ïîðîêîâ ïåðâîé ãðóïïû, êàê ïðàâèëî, íå ïðåäñòàâëÿåò çíà÷èòåëüíûõ ñëîæíîñòåé. Äèàãíîñòèêà ïîðîêîâ âòîðîé ãðóïïû áîëåå ñëîæíà, ïîñêîëüêó ìíîãèå ñèìïòîìû (àñôèêñèÿ, ðâîòà, îòñóòñòâèå ñòóëà, æåëòóõà è äð.) ÿâëÿþòñÿ îáùèìè è íåñïåöèôè÷åñêèìè äëÿ ðàçëè÷íûõ âèäîâ àíîìàëèé ðàçâèòèÿ. Ðàñïîçíàâàíèå ïîðîêîâ ðàçâèòèÿ òðåòüåé ãðóïïû ïðåäñòàâëÿåò íàèáîëüøèå ñëîæíîñòè. Èõ ìîæíî äèàãíîñòèðîâàòü òîëüêî ïóò¸ì ó÷¸òà ñàìûõ íåçíà÷èòåëüíûõ ñèìïòîìîâ è ïðîâåäåíèÿ ñàìîãî òùàòåëüíîãî êëèíè÷åñêîãî è ëàáîðàòîðíîãî îáñëåäîâàíèÿ íîâîðîæäåííîãî.
êèøå÷íûé òðàêò äâåíàäöàòèïåðñòíûé àòðåçèÿ
1. Âðîæäåííûå ïîðîêè ðàçâèòèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà
Âðîæäåííûå ïîðîêè ðàçâèòèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà ÿâëÿþòñÿ îäíîé èç íàèáîëåå ñëîæíûõ ïðîáëåì íåîíàòîëîãèè è ñìåæíûõ ñïåöèàëüíîñòåé — äåòñêîé õèðóðãèè, ðåàíèìàòîëîãèè, èíòåíñèâíîé òåðàïèè è äð. Èõ ðàñïðîñòðàíåííîñòü âåñüìà íåðàâíîìåðíà è, ïî äàííûì ÂÎÇ, êîëåáëåòñÿ îò 3,1 äî 20 íà 1000 íîâîðîæäåííûõ. Çà ïîñëåäíèå äåñÿòèëåòèÿ äîñòèãíóòû çíà÷èòåëüíûå óñïåõè â äèàãíîñòèêå è ëå÷åíèè ýòèõ çàáîëåâàíèé. Íàèáîëüøåå çíà÷åíèå â êëèíè÷åñêîé ïðàêòèêå èìåþò ïîðîêè ðàçâèòèÿ ïèùåâîäà, æåëóäêà, äâåíàäöàòèïåðñòíîé è òîíêîé êèøêè.
Ïîðîêè ðàçâèòèÿ ïèùåâîäà — ñðàâíèòåëüíî ðåäêàÿ ïàòîëîãèÿ. ×àùå âñåãî âñòðå÷àþòñÿ àòðåçèè, òðàõåîïèùåâîäíûå ñâèùè, õàëàçèÿ è àõàëàçèÿ, ðåæå — äèâåðòèêóëû, âðîæäåííûå ñòåíîçû, óäâîåíèÿ.
1.1 Àòðåçèÿ ïèùåâîäà
Àòðåçèÿ ïèùåâîäà ÿâëÿåòñÿ ñëîæíûì è òÿæåëûì ïîðîêîì ðàçâèòèÿ. Ïîðîê ôîðìèðóåòñÿ íà ðàííèõ ñòàäèÿõ ýìáðèîíàëüíîãî ðàçâèòèÿ.
Ìåõàíèçì âîçíèêíîâåíèÿ àòðåçèè ñâÿçûâàþò ñ íàðóøåíèåì ïðîöåññîâ âàêóîëèçàöèè â ñîëèäíîé ñòàäèè, êîòîðóþ ïèùåâîä ïðîõîäèò âìåñòå ñ äðóãèìè îáðàçîâàíèÿìè êèøå÷íîé òðóáêè.  ýòèõ ñëó÷àÿõ ôîðìèðóåòñÿ àòðåçèÿ ïèùåâîäà áåç ñâèùà.
Ïðè íåñîîòâåòñòâèè íàïðàâëåíèÿ è ñêîðîñòè ðîñòà òðàõåè è ïèùåâîäà âîçìîæíî ðàçâèòèå àòðåçèè ñ òðàõåîïèùåâîäíûì ñâèùîì. Íàèáîëåå ÷àñòûì àíàòîìè÷åñêèì âàðèàíòîì ïîðîêà ÿâëÿåòñÿ àòðåçèÿ âåðõíåãî ñåãìåíòà â ñî÷åòàíèè ñ îáðàçîâàíèåì íèæíåãî òðàõåîïèùåâîäíîãî ñâèùà, êîòîðàÿ íàáëþäàåòñÿ ó 95 % áîëüíûõ.
Êëèíè÷åñêèå ïðèçíàêè çàáîëåâàíèÿ îòìå÷àþòñÿ â ïåðâûå ñóòêè æèçíè è ïðè âíèìàòåëüíîì îñìîòðå äîëæíû áûòü âûÿâëåíû äî ïåðâîãî êîðìëåíèÿ íîâîðîæäåííîãî.
Êëàññèôèêàöèÿ ïîìîãàåò âðà÷ó ðîäèëüíîãî äîìà îöåíèòü ñîñòîÿíèå áîëüíîãî è èçáðàòü îïòèìàëüíûé âàðèàíò ëå÷åáíîé òàêòèêè.
Ëå÷åíèå àòðåçèè ïèùåâîäà òðåáóåò íåîòëîæíîé õèðóðãè÷åñêîé ïîìîùè â óñëîâèÿõ ñïåöèàëüíîãî ñòàöèîíàðà.
Ðåçóëüòàòû ëå÷åíèÿ àòðåçèè ïèùåâîäà â ïîñëåäíèå ãîäû çíà÷èòåëüíî óëó÷øèëèñü. Ïî äàííûì ðàçíûõ àâòîðîâ, óäàåòñÿ ñïàñòè îò 43 äî 85 % íîâîðîæäåííûõ ñ àòðåçèåé ïèùåâîäà. Ëó÷øèå ðåçóëüòàòû óäàåòñÿ ïîëó÷èòü ïðè ïîñòóïëåíèè äåòåé â õèðóðãè÷åñêèå ñòàöèîíàðû â ïåðâûå 12 ÷ æèçíè.
1.2Õàëàçèÿ ïèùåâîäà
 ïîñëåäíåå âðåìÿ õàëàçèþ ïèùåâîäà îòíîñÿò ê äèñôóíêöèÿì ñîçðåâàíèÿ íîâîðîæäåííûõ.  îñíîâå ïðîöåññà ëåæèò ãåòåðîõðîííîå ðàçâèòèå èííåðâàöèè êàðäèàëüíîãî îòäåëà ïèùåâîäà è æåëóäêà. Ïðè ðîæäåíèè ðåáåíêà ñ íåäîðàçâèòèåì íà ýòîì ó÷àñòêå ñèìïàòè÷åñêèõ ãàíãëèåâ âõîä â æåëóäîê çèÿåò, âîçíèêàåò ïèùåâîäíî-æåëóäî÷íàÿ íåäîñòàòî÷íîñòü, èëè ñîáñòâåííî õàëàçèÿ.  ñëó÷àå äåôèöèòà ïàðàñèìïàòè÷åñêèõ îáðàçîâàíèé — êàðäèîñïàçì íîâîðîæäåííûõ.
Êëèíè÷åñêèå ïðîÿâëåíèÿ õàëàçèè íà÷èíàþòñÿ ñ êîíöà 1-é íåäåëè æèçíè. Ó ðåáåíêà ïîñëå êîðìëåíèÿ ïîÿâëÿþòñÿ îáèëüíûå ñðûãèâàíèÿ, îñîáåííî â ãîðèçîíòàëüíîì ïîëîæåíèè. Äîçèðîâàííîå êîðìëåíèå è íàõîæäåíèå ðåáåíêà â âåðòèêàëüíîì ïîëîæåíèè 20–30 ìèí ïîñëå êîðìëåíèÿ ñîäåéñòâóåò óëó÷øåíèþ óñâîåíèÿ ìîëîêà. Ïðè ïðîãðåññèðîâàíèè çàáîëåâàíèÿ ðàçâèâàåòñÿ ýçîôàãèò, â ðâîòíûõ ìàññàõ ïîÿâëÿåòñÿ ïðèìåñü êðîâè, ñîñòîÿíèå ðåáåíêà óõóäøàåòñÿ. Ïðè âûñîêîì ðåôëþêñ-ýçîôàãèòå âîçìîæíà àñïèðàöèÿ æåëóäî÷íîãî ñîäåðæèìîãî â òðàõåþ. Âîçíèêàåò àñïèðàöèîííàÿ ïíåâìîíèÿ, êîòîðàÿ óòÿæåëÿåò ñîñòîÿíèå áîëüíîãî.
Äèàãíîñòèêó ïèùåâîäíî-æåëóäî÷íîé íåäîñòàòî÷íîñòè ïðîâîäÿò ðåíòãåíîëîãè÷åñêèì è ýíäîñêîïè÷åñêèì ìåòîäàìè. Çàäà÷åé ðåíòãåíîëîãè÷åñêîãî èññëåäîâàíèÿ ÿâëÿåòñÿ âûÿâëåíèå ïðè÷èí ïîñòîÿííûõ ñðûãèâàíèé è ðâîòû. Ïðè õàëàçèè êîíòðàñòíîå âåùåñòâî (10–15 ìë áàðèåâîé âçâåñè) ñâîáîäíî ïîñòóïàåò â æåëóäîê, à ïðè ïîâûøåíèè âíóòðèáðþøíîãî äàâëåíèÿ çàáðàñûâàåòñÿ îáðàòíî â ïèùåâîä. Ýçîôàãîñêîïèÿ ïîçâîëÿåò îöåíèòü ñòåïåíü âòîðè÷íûõ èçìåíåíèé â ïèùåâîäå.
Ëå÷åíèå õàëàçèè â ïåðèîäå íîâîðîæäåííîñòè — êîíñåðâàòèâíîå. Ïðèíöèïèàëüíîå çíà÷åíèå èìååò ïîñòóðàëüíàÿ òåðàïèÿ.
Íîâîðîæäåííîãî ñ ïèùåâîäíî-æåëóäî÷íîé íåäîñòàòî÷íîñòüþ ïîìåùàþò â ïîëîæåíèå ëåæà íà æèâîòå â èíäèâèäóàëüíóþ êðîâàòêó. Ïîäîáíîå ïîëîæåíèå ñïîñîáñòâóåò äîçðåâàíèþ êàðäèàëüíîãî îòäåëà ïèùåâîäà è ïðåïÿòñòâóåò ðàçâèòèþ àñïèðàöèîííîé ïíåâìîíèè.  ïîëîæåíèè íà æèâîòå ó 83 % áîëüíûõ óäàåòñÿ ïîëó÷èòü áëàãîïðèÿòíûå ðåçóëüòàòû. Èç ìåäèêàìåíòîçíûõ ñðåäñòâ ýòèì äåòÿì íàçíà÷àþò âèòàìèíû, àíàáîëè÷åñêèå ñðåäñòâà, áèîãåííûå ñòèìóëÿòîðû. Äîçðåâàíèþ òàêæå ñïîñîáñòâóþò ïðîâåäåíèå ôèçèîòåðàïåâòè÷åñêèõ ïðîöåäóð è âîçäåéñòâèå ìåõàíè÷åñêèõ ôàêòîðîâ (ËÔÊ, ìàññàæ, áóæèðîâàíèå).
1.3Ïèëîðîñòåíîç
Ïèëîðîñòåíîç — îäíà èç ÷àñòûõ ïðè÷èí ðâîòû ó íîâîðîæäåííûõ. Îòìå÷åíà ñâÿçü ìåæäó ÷àñòîòîé ñëó÷àåâ è êðîâíûì ðîäñòâîì ðîäèòåëåé. Ñåìåéíî-íàñëåäñòâåííîå ïðåäðàñïîëîæåíèå âûÿâëåíî â 6,9%, óñòàíîâëåíî ïðåèìóùåñòâåííîå (4:1) çàáîëåâàíèå ëèö ìóæñêîãî ïîëà.
Ïîðîê ðàçâèâàåòñÿ íà ðàííèõ ñòàäèÿõ ýìáðèîãåíåçà (6–7-ÿ íåäåëÿ) âñëåäñòâèå èçáûòî÷íîé çàêëàäêè ìûøö ïèëîðè÷åñêîé ÷àñòè æåëóäêà è íàðóøåíèÿ ïàðàñèìïàòè÷åñêîé èííåðâàöèè ýòîé îáëàñòè.
Îñòðîòà è âðåìÿ âîçíèêíîâåíèÿ ñèìïòîìîâ ïèëîðîñòåíîçà îïðåäåëÿþòñÿ ñòåïåíüþ ñóæåíèÿ ïðèâðàòíèêà è êîìïåíñàòîðíûìè âîçìîæíîñòÿìè æåëóäêà ðåáåíêà.
Êëèíè÷åñêèå ïðîÿâëåíèÿ çàáîëåâàíèÿ îáû÷íî íàñòóïàþò íà 3–4-é íåäåëå æèçíè. Ïîÿâëÿåòñÿ ðâîòà «ôîíòàíîì» ïî÷òè ïîñëå êàæäîãî êîðìëåíèÿ. Îáúåì ðâîòíûõ ìàññ ïðåâûøàåò îáúåì ïîñëåäíåãî êîðìëåíèÿ. Õàðàêòåðíûì ÿâëÿåòñÿ îòñóòñòâèå â íèõ ïðèìåñè æåë÷è. Ñòóë ñêóäíûé, òåìíî- çåëåíîãî öâåòà èç-çà ìàëîãî ñîäåðæàíèÿ ìîëîêà è ïðåîáëàäàíèÿ æåë÷è è ñåêðåòà êèøå÷íûõ æåëåç. Êîëè÷åñòâî âûäåëÿåìîé ìî÷è è ÷èñëî ìî÷åèñïóñêàíèé óìåíüøåíû. Ìî÷à êîíöåíòðèðîâàííàÿ, èíòåíñèâíî îêðàøèâàåò ïåëåíêè. Îòìå÷àþò âîçðàñòíîé äåôèöèò ìàññû òåëà.  òÿæåëûõ ñëó÷àÿõ ïðîèñõîäèò íàðóøåíèå âîäíî-ýëåêòðîëèòíîãî îáìåíà è ÊÎÑ â ðåçóëüòàòå ïîòåðè õëîðà ñ ñîëÿíîé êèñëîòîé ïðè ðâîòå. Ïîñëåäíåå ïðèâîäèò ê óâåëè÷åíèþ ùåëî÷íûõ ðåçåðâîâ â êðîâè è ïîÿâëåíèþ óìåðåííîãî àëêàëîçà.
Äèàãíîñòèêà ïèëîðîñòåíîçà îñíîâàíà íà äàííûõ àíàìíåçà, îñìîòðå áîëüíîãî, à â çàòðóäíèòåëüíûõ ñëó÷àÿõ — íà ïðèìåíåíèè ñïåöèàëüíûõ ìåòîäîâ èññëåäîâàíèÿ.
Ñîñòîÿíèå ðåáåíêà çàâèñèò îò ñòàäèè çàáîëåâàíèÿ.  ïîñëåäíèå ãîäû, áëàãîäàðÿ ðàííåé îáðàùàåìîñòè ê âðà÷ó è èíòåíñèâíîé êîíñåðâàòèâíîé òåðàïèè, áîëüíûå ñ çàïóùåííûìè ôîðìàìè ïèëîðîñòåíîçà âñòðå÷àþòñÿ ðåäêî è óäîâëåòâîðèòåëüíûé îáùèé âèä èõ, îòëè÷àþùèéñÿ îò êëàññè÷åñêèõ îïèñàíèé ïèëîðîñòåíîçà, ìîæåò ââåñòè âðà÷à â çàáëóæäåíèå. Îñîáîå âíèìàíèå ïðè ïèëîðîñòåíîçå îáðàùàþò íà îñìîòð æèâîòà, ïðè êîòîðîì ìîæíî îáíàðóæèòü óâåëè÷åíèå ýïèãàñòðàëüíîé îáëàñòè ïî ñðàâíåíèþ ñ çàïàâøèìè íèæíèìè îòäåëàìè, âûÿâèòü õàðàêòåðíûé ñèìïòîì «ïåñî÷íûõ ÷àñîâ», îáóñëîâëåííûé ãëóáîêîé ïåðèñòàëüòèêîé ðàñòÿíóòîãî æåëóäêà.
Óòî÷íåíèå äèàãíîçà ïðîâîäÿò ìåòîäîì ïàëüïàöèè ïðèâðàòíèêà.
 ïîñëåäíèå ãîäû äëÿ äèàãíîñòèêè ïèëîðîñòåíîçà ñòàëè øèðîêî ïðèìåíÿòü ãàñòðîñêîïèþ. Ýíäîñêîïè÷åñêè ó âñåõ áîëüíûõ îòìå÷àþò ðåçêîå ñóæåíèå âõîäà â ïðèâðàòíèê è îòñóòñòâèå åãî ïåðèñòàëüòèêè.
Ëå÷åíèå ïèëîðîñòåíîçà îïåðàòèâíîå. Ðåçóëüòàòû ëå÷åíèÿ õîðîøèå.
2. Ïîðîêè ðàçâèòèÿ äâåíàäöàòèïåðñòíîé êèøêè
Çàíèìàþò 4-å ìåñòî ñðåäè äðóãèõ ïîðîêîâ ðàçâèòèÿ ïèùåâàðèòåëüíîãî òðàêòà ó íîâîðîæäåííûõ è ãðóäíûõ äåòåé è, êàê ïðàâèëî, ïðèâîäÿò ê íàðóøåíèþ åå ôóíêöèè ñ êëèíè÷åñêîé êàðòèíîé ïîëíîé èëè ÷àñòè÷íîé íåïðîõîäèìîñòè îðãàíà.
2.1Ïîëíàÿ íåïðîõîäèìîñòü äâåíàäöàòèïåðñòíîé êèøêè
Ìîæåò áûòü îáóñëîâëåíà àòðåçèåé, òÿæåëûìè ôîðìàìè àãàíãëèîçà, êîëüöåâèäíîé ïîäæåëóäî÷íîé æåëåçîé è àáåððàíòíûì ñîñóäîì.
Êëèíè÷åñêèå ïðîÿâëåíèÿ ýòèõ çàáîëåâàíèé ñõîäíû. Âåäóùèì ñèìïòîìîì ÿâëÿåòñÿ ðâîòà, êîòîðàÿ âîçíèêàåò â êîíöå 1-ãî äíÿ. Ïåðâàÿ ïîðöèÿ ðâîòíûõ ìàññ â áîëüøèíñòâå ñëó÷àåâ ñîñòîèò èç çàãëî÷åííûõ îêîëîïëîäíûõ âîä è ñîäåðæèìîãî æåëóäêà, îäíàêî âîçìîæíà ïðèìåñü æåë÷è.
Îòõîæäåíèå ìåêîíèÿ íàáëþäàþò ïî÷òè ó âñåõ äåòåé, îäíàêî êîëè÷åñòâî åãî íåñêîëüêî ìåíüøå. Îí áîëåå ñâåòëîé îêðàñêè è ñîäåðæèò ìíîãî ñëèçèñòûõ ïðîáîê.
Ðåáåíîê ñ ïîëíîé íåïðîõîäèìîñòüþ äâåíàäöàòèïåðñòíîé êèøêè îáû÷íî ñïîêîåí, ñîñåò óäîâëåòâîðèòåëüíî, è åãî îáùåå ñîñòîÿíèå â ïåðâûå äíè æèçíè íàðóøåíî íåçíà÷èòåëüíî. Ïðè îñìîòðå îáðàùàþò âíèìàíèå íà âíåøíèé âèä æèâîòà. Êîãäà æåëóäîê è äâåíàäöàòèïåðñòíàÿ êèøêà ïåðåïîëíåíû ñîäåðæèìûì, èìåþò ìåñòî âçäóòèå ýïèãàñòðàëüíîé îáëàñòè è çàïàäåíèå îñòàëüíûõ ó÷àñòêîâ æèâîòà, íàä êîòîðûìè îïðåäåëÿþò óêîðî÷åííûé ïåðêóòîðíûé òîí.  ðåäêèõ ñëó÷àÿõ ìîæíî âèäåòü ïåðèñòàëüòèêó æåëóäêà. Ïîñëå ðâîòû âçäóòèå èñ÷åçàåò, áðþøíàÿ ñòåíêà ïðåäñòàâëÿåòñÿ ðàâíîìåðíî âòÿíóòîé. Ïðè ïàëüïàöèè æèâîò íà âñåì ïðîòÿæåíèè ìÿãêèé, ðåáåíîê ïðè ýòîì îñòàåòñÿ ñïîêîéíûì. Ïðè àóñêóëüòàöèè ïåðèñòàëüòè÷åñêèå øóìû íå âûñëóøèâàþò.
Äèàãíîç óòî÷íÿþò ìåòîäîì ðåíòãåíîãðàôèè. Ïðîèçâîäÿò ïðÿìóþ è áîêîâóþ îáçîðíóþ ðåíòãåíîãðàôèþ ãðóäíîé êëåòêè è áðþøíîé ïîëîñòè â âåðòèêàëüíîì ïîëîæåíèè ðåáåíêà.
Õàðàêòåðíûì ñèìïòîìîì äëÿ ïîëíîé íåïðîõîäèìîñòè äâåíàäöàòèïåðñòíîé êèøêè ÿâëÿåòñÿ íàëè÷èå äâóõ ãîðèçîíòàëüíûõ óðîâíåé æèäêîñòè è äâóõ ãàçîâûõ ïóçûðåé, ñîîòâåòñòâóþùèõ ðàñòÿíóòîìó æåëóäêó è äâåíàäöàòèïåðñòíîé êèøêå.  îñòàëüíûõ îòäåëàõ áðþøíîé ïîëîñòè ãàç îòñóòñòâóåò.
2.2×àñòè÷íàÿ íåïðîõîäèìîñòü äâåíàäöàòèïåðñòíîé êèøêè ó íîâîðîæäåííûõ
Ìîæåò áûòü îáóñëîâëåíà íåçàâåðøåííûì ïîâîðîòîì ñðåäíåé êèøêè, âíóòðåííåé ìåìáðàíîé, èìåþùåé îòâåðñòèå, âðîæäåííûì ñòåíîçîì è àíîìàëüíûì îòõîæäåíèåì âåðõíåé áðûæåå÷íîé àðòåðèè.
Îòñóòñòâèå ïàòîãíîìîíè÷íûõ ïðèçíàêîâ, ìíîãîîáðàçèå êëèíè÷åñêèõ ñèìïòîìîâ è íåòèïè÷íîñòü âðåìåíè èõ ïîÿâëåíèÿ äåëàþò äèàãíîç ÷àñòè÷íîé íåïðîõîäèìîñòè äîâîëüíî òðóäíûì.  áîëüøèíñòâå ñëó÷àåâ îñíîâíûìè ñèìïòîìàìè ÿâëÿþòñÿ ïåðåìåæàþùàÿñÿ ðâîòà, ñðûãèâàíèÿ è áîëè â æèâîòå, íîñÿùèå íåïîñòîÿííûé õàðàêòåð è ïåðèîäè÷åñêè ïîâòîðÿþùèåñÿ ñî âðåìåíåì. Êëèíè÷åñêîå îáñëåäîâàíèå íå ïîçâîëÿåò ïîäòâåðäèòü èëè îòâåðãíóòü äèàãíîç íåïðîõîäèìîñòè è âûÿâèòü ïðè÷èíó çàáîëåâàíèÿ.
Ðåøàþùèì äëÿ äèàãíîñòèêè ÿâëÿåòñÿ ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå.
×àñòè÷íàÿ íåïðîõîäèìîñòü äâåíàäöàòèïåðñòíîé êèøêè òðåáóåò õèðóðãè÷åñêîãî ëå÷åíèÿ. Îêîí÷àòåëüíóþ ïðè÷èíó íåïðîõîäèìîñòè óòî÷íÿþò íà îïåðàöèè.
3. Ïîðîêè ðàçâèòèÿ òîíêîé êèøêè
Çàíèìàþò 5-å ìåñòî, ñðåäè ïîðîêîâ ðàçâèòèÿ ïèùåâàðèòåëüíîé ñèñòåìû. Îñíîâíûìè ïîðîêàìè ÿâëÿþòñÿ àòðåçèè (ïîëíûå è ìåìáðàíîçíûå), âðîæäåííûé ñòåíîç, óäâîåíèÿ, çàâîðîò, íàðóøåíèå èííåðâàöèè ñòåíêè.  ïåðèîäå íîâîðîæäåííîñòè ÷àøå âûÿâëÿþò ïîðîêè ðàçâèòèÿ, ñîïðîâîæäàþùèåñÿ ïîëíîé íåïðîõîäèìîñòüþ.
Êëèíè÷åñêèå ñèìïòîìû íîñÿò îñòðûé õàðàêòåð è â çàâèñèìîñòè îò óðîâíÿ ïðåïÿòñòâèÿ ïîÿâëÿþòñÿ íà 1–2-é äåíü æèçíè.
Âåäóùèì ñèìïòîìîì òàêæå ÿâëÿåòñÿ ðâîòà. Ïåðâûå åå ïîðöèè ñîäåðæàò çàãëî÷åííûå îêîëîïëîäíûå âîäû, çàòåì ïðèñîåäèíÿåòñÿ ïðèìåñü æåë÷è, à â çàïóùåííûõ ñëó÷àÿõ — êèøå÷íîãî ñîäåðæèìîãî. Ñîñòîÿíèå ðåáåíêà ïðîãðåññèâíî óõóäøàåòñÿ, íàðàñòàþò ýêñèêîç è òîêñèêîç. Çà ñ÷åò àñïèðàöèè ðâîòíûõ ìàññ âîçìîæíî ðàçâèòèå ïíåâìîíèè. Æèâîò ðàâíîìåðíî âçäóò. Ñòóë ìîæåò áûòü 2–3 ðàçà â ñóòêè, òàêîãî æå õàðàêòåðà, êàê è ó áîëüíûõ ñ ïîëíîé íåïðîõîäèìîñòüþ äâåíàäöàòèïåðñòíîé êèøêè.
Äèàãíîç ïîäòâåðæäàþò ðåíòãåíîëîãè÷åñêèì èññëåäîâàíèåì. Õàðàêòåðíûìè ïðèçíàêàìè ïîëíîé íåïðîõîäèìîñòè òîíêîé êèøêè ÿâëÿþòñÿ íàëè÷èå íà îáçîðíîé ðåíòãåíîãðàììå ìíîæåñòâà óðîâíåé â âåðõíèõ îòäåëàõ áðþøíîé ïîëîñòè è ïîëíîå îòñóòñòâèå ãàçà — â íèæíèõ (ñèìïòîì «íåìîé çîíû»).
4.Ïîðîêè ðàçâèòèÿ òîëñòîé êèøêè
×àñòè÷íî ïðîÿâëÿþòñÿ è äîëæíû áûòü êîððèãèðîâàíû òîò÷àñ ïîñëå ðîæäåíèÿ ðåáåíêà, ÷àñòè÷íî — â áîëåå ïîçäíèå ñðîêè.  ïåðâóþ ãðóïïó îòíîñÿò îñòðóþ ôîðìó áîëåçíè Ãèðøñïðóíãà, ðåäêèå ñëó÷àè àòðåçèè òîëñòîé êèøêè, âðîæäåííîå îòñóòñòâèå çàäíåãî ïðîõîäà è ïðÿìîé êèøêè, âî âòîðóþ — ïðî÷èå àíîðåêòàëüíûå ïîðîêè.
4.1Áîëåçíü Ãèðèëñïðóíãà
Ó íîâîðîæäåííûõ ïðîòåêàåò â îñòðîé ôîðìå, èáî êëèíè÷åñêèå ñèìïòîìû ïîÿâëÿþòñÿ íà 2–3-é äåíü æèçíè.
Ïåðâûìè ñèìïòîìàìè çàáîëåâàíèÿ ìîãóò áûòü îòñóòñòâèå ñòóëà è ïîñòåïåííîå ïðîãðåññèðóþùåå íàðàñòàíèå âçäóòèÿ æèâîòà.  áîëåå ïîçäíèå ñðîêè ïîÿâëÿåòñÿ ðâîòà ñ æåë÷üþ. Ïðè ïîïûòêå ïîëó÷èòü ñòóë ñ ïîìîùüþ êëèçìû ïðîìûâíûå âîäû ñ òðóäîì âûäåëÿþòñÿ îáðàòíî èëè èõ íå ïîëó÷àþò ñîâñåì. Æèâîò ðåçêî âçäóò, óâåëè÷åí â ðàçìåðàõ â ðåçóëüòàòå âûðàæåííîãî ìåòåîèçìà ïðèâîäÿùèõ îòäåëîâ êèøå÷íèêà. Íà îáçîðíîé ðåíòãåíîãðàììå â áðþøíîé ïîëîñòè îáíàðóæèâàþò ðàñøèðåííûå ïåòëè êèøîê è ìíîæåñòâåííûå óðîâíè æèäêîñòè.
Äèàãíîç óòî÷íÿþò ìåòîäîì êîíòðàñòíîé èððèãîãðàôèè. Öåëüþ èññëåäîâàíèÿ ÿâëÿþòñÿ óñòàíîâëåíèå ñïàñòè÷åñêîé çîíû, îïðåäåëåíèå åå äëèíû è ñòåïåíè ñóæåíèÿ, à òàêæå äèàìåòðà ðàñøèðåííîãî îòäåëà òîëñòîé êèøêè. Ñõîäíûå êëèíè÷åñêèå ïðîÿâëåíèÿ è ìåòîäû äèàãíîñòèêè ïðèìåíÿþò ó íîâîðîæäåííûõ ñ ïîäîçðåíèåì íà àòðåçèþ òîëñòîé êèøêè.
Ëå÷åíèå ýòèõ çàáîëåâàíèé îïåðàòèâíîå.
4.2Àòðåçèè çàäíåãî ïðîõîäà è ïðÿìîé êèøêè (ïðîñòûå)
Ïåðâûå ïðèçíàêè çàáîëåâàíèÿ ïðîÿâëÿþòñÿ ÷åðåç 10–12 ÷ ïîñëå ðîæäåíèÿ è çàêëþ÷àþòñÿ â áåñïîêîéñòâå ðåáåíêà, ïåðèîäè÷åñêîì ïîòóæèâàíèè, íàðóøåíèè ñíà. Ñòóë îòñóòñòâóåò. Åñëè ïîðîê íå ðàñïîçíàþò, òî ðàçâèâàåòñÿ êëèíèêà íèçêîé êèøå÷íîé íåïðîõîäèìîñòè. Äëÿ ñâîåâðåìåííîãî ðàñïîçíàâàíèÿ àòðåçèè íåîáõîäèì ïðîôèëàêòè÷åñêèé îñìîòð ïðîìåæíîñòè ïðè ðîæäåíèè ðåáåíêà è ïðè îòñóòñòâèè ìåêîíèÿ — â ïåðâûå 6–10 ÷. Óðîâåíü àòðåçèè óñòàíàâëèâàþò ìåòîäîì ðåíòãåíîëîãè÷åñêîãî èññëåäîâàíèÿ. Ïðè àòðåçèè çàäíåãî ïðîõîäà íåîáõîäèìî ñðî÷íî ïåðåâåñòè ðåáåíêà èç ðîäèëüíîãî äîìà â õèðóðãè÷åñêîå îòäåëåíèå.
4.3Àòðåçèè çàäíåãî ïðîõîäà è ïðÿìîé êèøêè (ñî ñâèùàìè).
Ïðè îòñóòñòâèè çàäíåãî ïðîõîäà è ïðÿìîé êèøêè ñâèùè ÷àùå âñåãî îòêðûâàþòñÿ â ïîëîâóþ ñèñòåìó. Ïîäîáíàÿ ïàòîëîãèÿ íàáëþäàåòñÿ èñêëþ÷èòåëüíî ó äåâî÷åê. Ñâèù ÷àùå ñîîáùàåòñÿ ñ ïðåääâåðèåì âëàãàëèùà, ðåæå — ñ âëàãàëèùåì. Îñíîâíûì ïðèçíàêîì àòðåçèè ñî ñâèùîì â ïîëîâóþ ñèñòåìó ÿâëÿåòñÿ âûäåëåíèå ìåêîíèÿ è ãàçîâ ÷åðåç ïîëîâóþ ùåëü ñ ïåðâûõ äíåé æèçíè ðåáåíêà. Ðåøåíèå î ëå÷åáíîé òàêòèêå ïðèíèìàåò õèðóðã. Åñëè ñâèù êîðîòêèé è äîñòàòî÷íî øèðîêèé è ó ðåáåíêà îòìå÷àåòñÿ áîëåå èëè ìåíåå ðåãóëÿðíûé ñòóë, òî êîððåêöèþ ïîðîêà ïðîâîäÿò â áîëåå ñòàðøåì âîçðàñòå. Åñëè æå ñâèù óçêèé è ïîëíîãî îïîðîæíåíèÿ êèøêè íå ïðîèñõîäèò, òî ïîðîê ëèêâèäèðóþò â ïåðâûå íåäåëè æèçíè. Ïîäîáíîé òàêòèêè ïðèäåðæèâàþòñÿ è ïðè ñâèùàõ, îòêðûâàþùèõñÿ íà ïðîìåæíîñòü.
Äèàãíîñòèêà èõ íå ïðåäñòàâëÿåò îñîáûõ òðóäíîñòåé.
Çàêëþ÷åíèå
Ñâîåâðåìåííîå âûÿâëåíèå ïîðîêîâ ðàçâèòèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà ó íîâîðîæäåííûõ ÿâëÿåòñÿ îñíîâíîé, íî íå åäèíñòâåííîé çàäà÷åé âðà÷à ðîäèëüíîãî äîìà. Âòîðîé, íå ìåíåå âàæíîé, çàäà÷åé ÿâëÿåòñÿ ïðàâèëüíàÿ òðàíñïîðòèðîâêà ðåáåíêà, ïðåäóñìàòðèâàþùàÿ ïðåäóïðåæäåíèå âîçìîæíûõ îñëîæíåíèé, à òàêæå ïðîâåäåíèå íåïîñðåäñòâåííî â ðîäèëüíîì äîìå íà÷àëüíûõ ýòàïîâ ðàöèîíàëüíîé ïðåäîïåðàöèîííîé ïîäãîòîâêè.
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
1. Ëåíãìóð Ò.Ñ., Ñàïðèêîíîâà Ñ.ß. Êóðñ ýìáðèîëîãèè, ãèñòîëîãèè. – Ì.: «Ìåäèöèíà», 1995
2. 2001Ãîðåíîâ À.Â. Îñíîâíûå ïîðîêè ðàçâèòèÿ ïëîäà. – Ì.: «ÀñòðàÌåä», 2001
3. Ôèçèîëîãèÿ ðàçâèòèÿ ðåáåíêà / Ïîä ðåä. Â.È.Êîçëîâà è Ä.À.Ôàðáåð. – Ì.: Ïðîñâåùåíèå,2003
4. Äàâûäîâ È.Î., Êàëüïóíîâ Ã.Ñ. Êðèòè÷åñêèå ïåðèîäû ðàçâèòèÿ. – Ñïá.: «Ôåíèêñ», 2004
5. Áîëüøàÿ ìåäèöèíñêàÿ ýíöèêëîïåäèÿ, ò.2, èçä. «Þíûé ìåäèê», 1998
6. Øåïàðä T. H. «Êàòàëîã òåðàòîãåííûõ ôàêòîðîâ»,
7. Áåêìàí Ä. A., Áðåíò Ð.Ë. Ìåõàíèçì òåðàòîãåíåçèñà. – Ì.: «Ìåäèöèíà», 2000
Ðàçìåùåíî íà Allbest.ru
Источник
