Кишечный шов ревердена мультановского
Шов Шмидена. Шов Коннеля. Шов Кушинга. Шов Ревердена—Мультановского. Матрацный шов.
Шов Шмидена. Непрерывный обвивной (сквозной) вворачивающий шов. Длинную нить проводят через все слои кишки в одном направлении. Иглу вкалывают со стороны слизистой оболочки кнаружи и выкалывают на серозной оболочке. Вначале прошивают один край раны со стороны слизистой оболочки кнаружи, затем также со стороны слизистой оболочки кнаружи, па серозную оболочку—прошивают другой край раны. После проведения нити через оба края ее затягивают с наружной стороны. Для улучшения вворачивания обоих краев раны целесообразно иглу проводить в косом направлении, вкалывая ее со стороны слизистой оболочки у самого края раны и выкалывая со стороны серозной оболочки на расстоянии 0,6— 0,8 см от края раны. При затягивании нити после прошивания обоих краев раны слизистая оболочка не выворачивается, а серозные оболочки обоих краев соприкасаются на достаточно большом протяжении.
Шов Коннеля — сквозной непрерывный П-образный вворачивающий шов. Накладывают длинной кетгутовой нитью параллельно краю раны. Иглу вкалывают со стороны серозной оболочки на расстоянии 0,5— 0,7 см от края разреза. Нить проводят через все слои стенки кишки. Иглу выкалывают на слизистой оболочке с той же стороны. Ширина стежка не должна превышать 1,2—1,3 см.
Места вкалывания и выкалывания иглы должны находиться на одинаковом расстоянии от края раны, то есть стежок должен располагаться параллельно краю раны. На другом краю раны также иглу вкалывают со стороны серозной оболочки, нить проводят в просвет кишки и выводят обратно на серозную оболочку. При этом место вкалывания иглы на одном краю раны должно строго соответствовать месту ее выкалывания на другом краю. При несоблюдении этого условия стенки кишки вворачиваются плохо, линия шва гофрируется и собирается в складки.
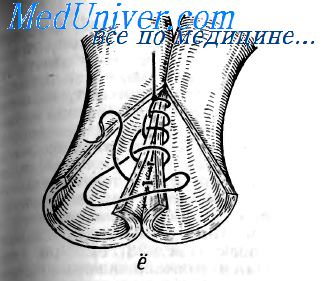
Нить затягивают после прошивания обеих стенок. Во время наложения стежков ассистент постоянно удерживает нить в натяжении. Технику наложения непрерывного П-образного шва в разное время описывали В. М. Святухин (1925) и Pribram (1920). В. М. Святухин применил его для формирования передней губы анастомоза.
Шов Кушинга — непрерывный П-образный серозно-мышечно-подслизистый шов. Накладывают длинной нитью параллельно краю раны. Иглу вкалывают со стороны серозной оболочки. Нить проводят через серозную, мышечную оболочки и подслизистый слой, не захватывая слизистую оболочку. Иглу выкалывают в обратном направлении параллельно краю раны на расстоянии 1,2 —1,4 см от места ее вкалывания. Затем так же прошивают другой край раны, причем место вкалывания иглы на этом краю должно находиться напротив места выкалывания ее на противоположном краю. При затягивании нити после наложения стежков на оба края раны стенки вворачиваются и соединяемые поверхности соприкасаются серозными оболочками.
Шов Ревердена—Мультановского – непрерывный сквозной обвивной шов «взахлестку». Шов обеспечивает надежный гемостаз, чаще применяется для сшивания задних губ анастомоза. Накладывают его длинной кетгутовой нитью. Ее проводят через обе стенки кишки и связывают. В последующем, после прошивания обеих стенок, иглу выкалывают через петлю нити, в результате чего при натяжении нити образуется «захлестка», сдавливающая ткани. Ширина стежка не должна превышать 0.6 — 0.8 см.
Непрерывный сквозной возвратный матрацный шов. Обеспечивает надежный гемостаз сшиваемых стенок кишки. Шов накладывают длинной рассасывающейся нитью под зажимом, фиксирующим стенки пересеченного органа.
После прошивания обеих стенок кишки через все слои нить завязывают под браншами зажима-один конец ее используют как держалку. Длинным концом нити прошивают обе стенки органа под зажимом, отступив от его нижнего края на 2 4 мм. Проводя нить на противоположную сторону, иглу вкалывают посредине предыдущего стежка в обратном направлении непосредственно под браншами зажима. Таким образом, чередуя направление стежков, края раны ушивают под браншами зажима на всем протяжении. После наложения последнего стежка нить завязывают под браншами зажима.
Видео урок техники наложения непрерывного скорняжного шва Шмидена на кишечный анастомоз
Другие видео уроки по топочке находятся: Здесь
Видео урок техники наложения обвивного шва
Другие видео уроки по топочке находятся: Здесь
– Также рекомендуем “Непрерывно-узловой шов. Двухрядный шов. Шов Альберта. Шов Черни. Шов Кирпатовского. Шов Вахтангишвили.”
Оглавление темы “Восстановление целостности полых и паренхиматозных органов.”:
1. Шов Баришевского—Матешука. Шов О’Коннела. Шов Гамби. Шов Мохнюка—Пойды. Скорняжный шов. Шов Микулича.
2. Шов Шмидена. Шов Коннеля. Шов Кушинга. Шов Ревердена—Мультановского. Матрацный шов.
3. Непрерывно-узловой шов. Двухрядный шов. Шов Альберта. Шов Черни. Шов Кирпатовского. Шов Вахтангишвили.
4. Закрытие просвета при нарушении целостности кишки. Наложение шва по Серебрянникову и Снежковой. Наложение анастомоза.
5. Анастомоз конец в конец. Анастомоз бок в бок. Анастомоз конец в бок.
6. Ушивание паренхиматозных органов. Ушивание краевых ран печени.
7. Шов Замощина. Швы при резекции печени. Шов Кузнецова и Пенского. Шов Жордано. Шов Брегадзе. Шов Бабура.
8. Ушивание грудной стенки. Техника ушивания торакотомной раны.
9. Ушивание раны легкого. Шов Тигеля. Шов Фридриха. Шов Гарре—Талька. Швы трахеи и бронхов.
10. Шов Суита. Шов Метра—Богуша. Ушивание раны сердца.
Источник
Сквозные непрерывные швы применяют как для ушивания разрезов полых органов, так и для формирования анастомозов. Техника их наложения проста и отличается направлением прохождения нити. Расстояние между стежками такого шва составляет в среднем 0,5-0,8 см. Расстояние от места укола до края раны зависит от толщины сшиваемых стенок. Для кишки оно составляет 0,7-0,8 см, для желудка, матки – до 1 см. При операции на тонкой кишке, желудке, матке, мочевом пузыре сквозной непрерывный шов накладывают нитями с условным диаметром 3/0-4/0, при операции на толстой кишке – нитями диаметром 4/0-5/0.
Скорняжный шов – непрерывный краевой обвивной выворачивающий шов (рис. 20.27). Длинную нить проводят через все слои стенки полого органа. На одном краю раны иглу вкалывают со стороны серозы, а на другом – со стороны слизистой оболочки. После выкалывания иглы на серозной оболочке нить затягивают снаружи. При этом края раны выворачиваются и их слизистые оболочки соприкасаются.

Рис. 20.27 Непрерывный скорняжный кишечный шов
Шов гемостатичен, однако выворачивание слизистой оболочки способствует инфицированию линии шва, в связи с чем его применяют редко.
Шов Микулича – непрерывный обвивной вворачивающий шов (рис. 20.28). Техника его наложения отличается от вышеописанного тем, что после наложения каждого стежка нить затягивают со стороны просвета органа. Это приводит к вворачиванию краев разреза и соприкосновению их серозных оболочек.

Рис. 20.28 Непрерывный кишечный шов Микулича
Недостатком шва является возрастающее по мере зашивания неудобство затягивания нити. Последние стежки приходится затягивать снаружи.
Разновидностью непрерывного вворачивающего шва является «русский» шов (рис. 20.29). В отличие от предыдущего шва, обвивную нить проводят не через все слои, а захватывают только серозный слой, мышечную и подслизистую оболочки, не проникая через слизистую оболочку.

Рис. 20.29 Непрерывный «русский» кишечный шов
Нить затягивают со стороны просвета органа, чем достигают вворачивания краев раны и серо-серозного контакта. Последние стежки, как и в шве Микулича, затягивают снаружи.
Шов Шмидена – непрерывный обвивной (сквозной) вворачивающий шов (рис. 20.30). Длинную нить проводят через все слои кишки в одном направлении. Укол иглой и на одной, и на другой стенке органа производят со стороны слизистой оболочки. После прошивания обоих краев нить затягивают с наружной стороны. При этом происходит вворачивание сшиваемых стенок в просвет органа и соприкосновение серозных оболочек. Для улучшения вворачивания иглу целесообразно проводить в косом направлении, захватывая в стежок излишек тканей наружного футляра.

Рис. 20.30 Непрерывный кишечный шов Шмидена
Шов Коннеля – сквозной непрерывный П-образный вворачивающий шов (рис. 20.31). Накладывают длинной нитью, располагая стежки параллельно краю раны. Нить проводят через все слои стенки органа. Один край прошивают со стороны слизистой оболочки, а другой-со стороны серозы. Нить подтягивают и снова прошивают на той же стороне от слизистой к серозе. Затем возвращаются на первоначально прошиваемый край разреза и проводят нить со стороны серозной оболочки, затягивая ее со стороны просвета органа. Иглу вкалывают и выкалывают на расстоянии 0,5 – 0,7 см от края разреза. Ширина стежка не должна превышать 1,2-1,3 см.

Рис. 20.31 Непрерывный кишечный шов Коннеля
Место укола иглы должно строго соответствовать месту ее выкалывания на другом краю. При несоблюдении этого условия стенки органа вворачиваются плохо, а линия шва гофрируется и собирается в складки.
Во время наложения стежков ассистент постоянно удерживает нить в натяжении.
Шов Кушинга – непрерывный П-образный серозно-мышечно-подслизистый шов (рис. 20.32). Отличается от шва Коннеля глубиной захвата тканей. Нить проводят через серозную, мышечную оболочки и подслизистый слой, не захватывая слизистую оболочку. При затягивании нити после наложения стежков на оба края раны стенки вворачиваются и соединяемые поверхности соприкасаются серозными оболочками.

Рис. 20.32 Непрерывный кишечный шов Кушинга
Шов Ревердена-Мультановского – непрерывный сквозной обвивной шов «взахлестку» (рис. 20.33). Нить проводят через обе стенки кишки. Каждый последующий стежок проходит через петлю предыдущего. В результате – при натяжении нити образуется «захлестка», сдавливающая ткани. Длина стежка не должна превышать 0,6-0,8 см.

Рис. 20.33 Непрерывный кишечный шов Ревердена-Мультановского
Непрерывным сквозным возвратным матрацным швом (рис. 20.34) обычно прошивают ткани, фиксированные зажимом. На углу раны накладывают узловой шов. Длинным концом нити под браншами зажима через все слои прошивают стенки органа. Каждый последующий стежок формируют так, чтобы нить переходила на противоположную сторону посредине предыдущего стежка. Таким образом, чередуя направление стежков, производят зашивание раны на всем протяжении. После наложения последнего стежка нить завязывают, а зажим снимают.

Рис. 20.34 Непрерывно-возвратный кишечный шов
В случае опасности разрушения нити «агрессивным» кишечным содержимым можно воспользоваться непрерывно-узловым швом (Мильков Б.О., Сидор П. П., Полянский И. Ю.) (рис. 20.35). Для наложения шва понадобится нить с двумя иглами на ее концах. Начинают шить со стороны слизистой оболочки, проводя нить через все слои кнаружи.

Рис. 20.35 Непрерывно-узловой кишечный шов
Аналогичный стежок, но уже другой иглой, формируют на противоположном краю. Концы нити связывают в узел, размещая его на серозной оболочке. После завязывания узла последовательно каждой иглой прошивают оба края раны изнутри кнаружи, после чего вновь завязывают концы нити. Обеспечивается вворачивание краев раны и надежный гемостаз. При небольшом шаге шва разрушение содержимым органа (кишки) отдельного стежка нити не сказывается на механической прочности всего шва.
Нычик А.3.
Опубликовал Константин Моканов
Источник
Кишечный шов– это способ соединения кишечной стенки.
В основе кишечного шва лежит принцип футлярного строения кишечной стенки: 1-ый футляр – серозно-мышечный и 2-ой футляр – подслизисто-слизистый. При ранении в рану смещается слизисто-подслизистый слой.
Классификация кишечных швов:
а) по количеству рядов:
1. однорядные (Ламбера, Z-образный)
2. многорядные (тонкая кишка: однорядный – двухрядный, толстая кишка: двухрядный-трехрядный шов)
б) по глубине захвата тканей:
1. грязный (инфицированный, нестерильный) – проникающий в просвет кишечника (шов Жоли, шов Матешука)
2. чистый (асептический) – нить не проходит слизистой и не инфицируется кишечным содержимым (шов Ламбера, кисетный, Z-образный)
в) по методике наложения:
1. отдельные узловатые
2. непрерывные швы (простой обвивной и обвивной шов с захлестом (шов Ревердена-Мультановского) – чаще на заднюю губу анастомоза, шов Шмидена (скорняжный, вворачивающийся шов) – чаще на переднюю губу анастомоза)
г) по способу наложения: 1. ручной шов 2. механический шов
д) по длительности существования шовного материала:
1. нерассасывающийся шов (прорезывается в просвет кишечника): капрон, шелк и др. синтетические нити (накладываются в качестве второго или третьего ряда в качестве чистых швов).
Материалы: капрон, шелк и др. синтетические материалы.
2. рассасывающиеся (резорбируются в сроки от 7 дней до 1 мес, применяются в качестве грязных швов первого ряда)
Материалы: викрил (золотой стандарт рассасывающихся швов), дексон, кетгут.
Шовный материал для кишечного шва: синтетический (викрил, дексон) и биологический (кетгут); монофиламентный и полифиламентный. Биологический шовный материал в отличие от синтетического обладает аллергенным действием и лучше инфицируется. Полифиламентные нити способны сорбировать и накапливать микробы.
Иглы для кишечного шва: колющие, желательно атравматические (обеспечивают низкую травматичность тканей, уменьшают величину раневого канала от прохождения нити и иглы).
Шов Ламбера – узловатый серо-серозный шов однорядный.
Техника: игла вкалывается на расстоянии 5-8 мм, проводится между серозной и мышечной оболочкой и выкалывается на расстоянии 1 мм на одном крае раны и вкалывается на 1 мм и выкалывается на 5-8 мм на другом крае раны. Шов завязывается, при этом края слизистой остаются в просвете кишки и хорошо прилегают друг к другу.
На практике этот шов выполняется как серозно-мышечный, т.к. при прошивании одной серозной оболочки нить часто прорезывается.
Шов Матешука– узловатый серозно-мышечный или серозно-мышечно-подслизистый однорядный.
Техника: вкол иглы производится со стороны среза полого органа на границе между слизистым и подслизистым или мышечным и подслизистым слоями, выкол – со стороны серозной оболочки, на другом краю раны игла проводится в обратном направлении.
Шов Черни (Жоли) – узловатый серозно-мышечный однорядный.
Техника: вкол производят на 0,6 см от края, а выкол на крае между подслизистым и мышечным слоями, не прокалывая слизистую; на второй стороне вкол делают на границе мышечного и подслизистого слоя, а выкол, не прокалывая слизистой, на 0,6 см от края разреза.
Шов Шмидена – непрерывный однорядный сквозной вворачивающий, предупреждает выворачивание слизистой оболочки при формировании передней губы анастомоза: вкол иглы делается всегда со стороны слизистой оболочки, а выкол – со стороны серозного покрова на двух краях раны.
Шов Альберта –двухрядный:
1) внутренний ряд – непрерывный краевой обивной шов через все слои: вкол иглы со стороны серозной поверхности, выкол – со стороны слизистой оболочки на одном краю раны, вкол сто стороны слизистой, выкол со стороны серозной оболочки на другом краю раны и т.д.
2) наружный ряд – швы Ламбера для того, чтобы погрузить (перитонизировать) внутренний ряд швов.
Один из основных принципов современной хирургии ЖКТ – необходимость перитонизации линии анастомоза и укрывание грязного кишечного шва рядом чистых швов.
Требования к кишечному шву:
а) герметичность (механическая прочность – непроницаемость для жидкостей и газов и биологическая – непроницаемость для микрофлоры просвета кишечника)
б) должен обладать гемостатическими свойствами
в) не должен сужать просвет кишечника
г) должен обеспечивать хорошую адаптацию одноименных слоев кишечной стенки
60. Резекция кишки с анастомозом “бок в бок”. Ушивание раны кишечника.
Резекция кишки – удаление отрезка кишки.
Показания:
а) все виды некроза (в результате ущемления внутренней/наружной грыж, тромбоза мезентериальный артерий, спаечной болезни)
б) операбельные опухоли
в) ранения тонкого кишечника без возможности ушивания раны
Этапы операции:
1) нижнесрединная или срединно-срединная лапаротомия
2) ревизия брюшной полости
3) определение точных границ здоровых и патологически измененных тканей
4) мобилизация брыжейки тонкой кишки (по намеченной линии пересечения кишки)
5) резекция кишки
6) формирование межкишечного анастомоза.
7) ушивание окна брыжейки
Техника операции:
1. Срединно-срединная лапаротомия, пупок обходим слева.
2. Ревизия брюшной полости. Выведение в операционную рану пораженной петли кишки, обкладывание ее салфетками с физраствором.
3. Определение границ резецируемой части кишки в пределах здоровых тканей – проксимально на 30-40 см и дистально на 15-20 см от резецируемого участка кишки.
4. В безсосудистой зоне брыжейки тонкой кишки делают отверстие, по краям которого накладывают по одному кишечно-брыжеечно-серозному шву, прокалывая брыжейку, проходящий в ней краевой сосуд, мышечный слой кишечной стенки. Завязыванием шва сосуд фиксируется к кишечной стенке. Такие швы накладываются по линии резекции как со стороны проксимальных, так и дистальных отделов.
Можно поступить по другому и выполнить клиновидное рассечение брыжейки на участке удаляемой петли, перевязывая все расположенные по линии разреза сосуды.
5. На расстоянии около 5 см от конца кишки, предназначенной для резекции, накладывают два зажима для копростаза, концы которых не должны переходить на забрыжеечные края кишки. На 2 см ниже проксимального зажима и на 2 см выше дистального зажима накладывают по одному раздавливающему зажиму. Пересекают брыжейку тонкой кишки между лигатурами.
Чаще всего делают конусовидное пересечение тонкой кишки, наклон линии пересечения должен всегда начинаться от брыжеечного края и кончаться на противоположном крае кишки для сохранения кровоснабжения. Формируем культю кишки одним из способов:
а) ушивание просвета кишки сквозным непрерывным вворачивающим швом Шмидена (скорняжный шов) + наложение швов Ламбера.
б) ушивание культи обвивным непрерывным швом + наложением швов Ламбера
в) перевязка кишки кетгутовой нитью + погружение кишки в кисет (проще, но культя более массивная)
6. Формируют межкишечный анастомоз «бок в бок» (накладывается при малом диаметре соединяемых участков кишки).
Основные требования к наложению кишечных анастомозов:
а) ширина анастомоза должна быть достаточна для того, чтобы обеспечить бесприпятственное продвижение кишечного содержимого
б) по возможности анастомоз накладывается изоперистальтически (т.е. направление перистальтики в приводищем участке должно совпадать с таковым в отводящем участке).
в) линия анастомоза должна быть прочной и обеспечивать физическую и биологическую герметичность
Преимущества формирования анастомоза «бок в бок»:
1. лишен критической точки зашивания брыжейки – это место сопоставления брыжеек отрезков кишечника, между которыми накладывают анастомоз
2. анастомоз способствует широкому соединению сегментов кишки и обеспечивает безопасность в отношении возможного появления кишечного свища
Недостаток: скопление пищи в слепых концах.
Техника формирования анастомоза «бок в бок»:
а. Приводящий и отводящий отделы кишки прикладывают друг к другу стенками изоперистальтически.
б. Стенки кишечных петель на протяжении 6-8 см соединяют рядом узловых шелковых серозно-мышечных швов по Ламберу на расстоянии 0,5 см друг от друга, отступив кнутри от свободного края кишки.
в. На середине протяжения линии наложения серозно-мышечных швов вскрывают просвет кишки (не доходя 1 см до конца линии серозно-мышечного шва) одной из кишечных петель, затем точно также – второй петли.
г. Сшивают внутренние края (заднюю губу анастомоза) получившихся отверстий непрерывным обивным кетгутовым швом Ревердена-Мультановского. Шов начинают соединением углов обоих отверстий, стянув углы друг с другом, завязывают узел, оставляя начало нитки не обрезанным;
д. Дойдя до противоположного конца соединяемых отверстий закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краев (передняя губа анастомоза) вворачивающимся швом Шмидена. После сшивания обеих наружных стенок, нити завязывают двойным узлом.
е. Меняют перчатки, салфетки, обрабатывают шов и ушивают переднюю губу анастомоза узловыми серозно-мышечными швами Ламбера. Проверяют проходимость анастомоза.
ж. Слепые культи во избежании инвагинации фиксируют несколькими узловыми швами к стенке кишки. Проверяем проходимость сформированного анастомоза.
7. Ушиваем окно брыжейки.
Источник
