Операции при врожденной кишечной непроходимости
Врожденная кишечная непроходимость
Врожденная непроходимость кишечника до настоящего времени остается главной причиной, требующей экстренного хирургического вмешательства в периоде новорожденности.
По уровню расположения препятствия различают непроходимость кишечника высокую и низкую, каждая из них имеет характерную клиническую картину.
Высокую непроходимость вызывает обструкция на уровне двенадцатиперстной и начальных отделов тощей кишки, низкую – на уровне дистальных отделов тощей, а так же подвздошной и толстой кишок.
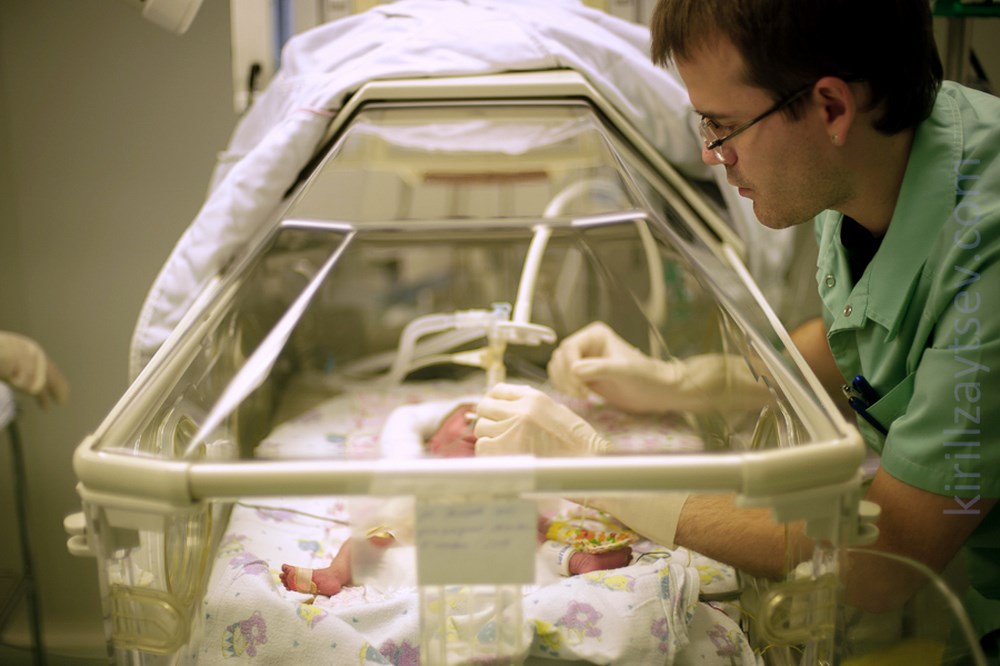
Непроходимость двенадцатиперстной кишки
Учитывая анатомические особенности двенадцатиперстной кишки, непроходимость этого отдела может быть вызвана следующими причинами:
- стеноз
- атрезия
- сдавление просвета аномально расположенными сосудами (предуоденальной воротной веной, верхней брыжеечной артерией), эмбриональными тяжами брюшины (синдром Ледда) и кольцевидной поджелудочной железой.
Частота выявления в среднем составляет 1 на 5000-10000 живорожденных детей.
Особое внимание при атрезии 12-перстной кишки следует уделять пренатальному кариотипированию, так как хромосомные аномалии обнаруживаются в 30-67% случаев. Наиболее часто встречается синдром Дауна.
Клинические проявления
Симптомы высокой кишечной непроходимости обнаруживают уже в первые часы после рождения ребенка. Наиболее ранними и постоянными признаками являются повторные срыгивания и рвота, при этом в желудочном содержимом может обнаруживаться небольшая примесь желчи.
Вместе с желудочным содержимым ребенок теряет большое количество жидкости. При отсутствии терапии быстро наступает дегидратация. Ребенок становится вялым, адинамичным, происходит патологическая потеря веса.
Диагностика
При антенатальном ультразвуковом исследовании плода в верхнем отделе брюшной полости визуализируются расширенные и заполненные жидкостью желудок и двенадцатиперстная кишка – симптом «двойного пузыря» («double-bubble»), что в сочетании с многоводием позволяет установить диагноз уже с 20 недель беременности.
Для подтверждения диагноза после рождения ребенка применяют рентгенографическое исследование. С целью диагностики выполняют рентгенографию брюшной полости в вертикальном положении, на которой определяют два газовых пузыря и два уровня жидкости, соответствующие растянутым желудку и двенадцатиперстной кишке. У большинства пациентов этого исследования бывает достаточно для постановки диагноза.
Методы лечения
При высокой кишечной непроходимости ребенку необходима операция, которую выполняют на 1-4 сутки жизни ребенка, в зависимости от тяжести состояния при рождении и сопутствующих заболеваний.
В нашем отделении операции по коррекции непроходимости двенадцатиперстной кишки проводятся исключительно лапароскопическим методом, в том числе и в случае, если ребенок рождается недоношенным и с малым весом. Выполняется обходной кишечный анастомоз по методике Кимура для восстановления проходимости двенадцатиперстной кишки.
ТОНКОКИШЕЧНАЯ НЕПРОХОДИМОСТЬ
Врожденные аномалии тонкой кишки в большинстве случаев представлены атрезиями на различных ее уровнях, наиболее часто встречается атрезия подвздошной кишки.
Причины возникновения
Большинство случаев атрезии тонкой кишки бывают спорадическими. В отличие от атрезии двенадцатиперстной кишки, при атрезии тонкой кишки хромосомные аберрации встречаются редко. От пренатального кариотипирования можно воздержаться в связи с низкой частотой хромосомных аномалий при этом пороке. При пролонгировании беременности и наличии выраженного многоводия для предупреждения преждевременных родов показан лечебный амниоцентез.
Клинические проявления
Поведение ребенка в первые часы после рождения не отличается от здорового. Основным признаком низкой кишечной непроходимости является отсутствие стула – мекония. При выполнении очистительной клизмы получают только слепки неокрашенной слизи.
К концу первых суток жизни состояние ребенка постепенно ухудшается, появляется беспокойство, болезненный крик. Быстро нарастают явления интоксикации – вялость, адинамия, серо-землистая окраска кожных покровов, нарушение микроциркуляции. Прогрессирует равномерное вздутие живота, петли кишечника контурируют через переднюю брюшную стенку. Отмечается рвота застойным кишечным содержимым. Течение заболевания может осложниться перфорацией петли кишечника и каловым перитонитом, в этом случае состояние ребенка резко ухудшается, появляются признаки шока.
Диагностика
Обструкция тонкой кишки антенатально у плода визуализируется в виде множественных расширенных петель кишечника, при этом количество петель отражает уровень непроходимости. Увеличение количества вод и множественные дилатированные петли тонкой кишки, особенно с усиленной перистальтикой и плавающими частицами мекония в просвете кишки, позволяет заподозрить атрезию тонкого кишечника.
Прямая обзорная рентгенография брюшной полости в вертикальном положении демонстрирует значительное расширение петель кишечника и уровни жидкости в них. Чем больше петель визуализируется, тем ниже располагается препятствие.
Методы лечения
Новорожденный с признаками низкой кишечной непроходимости нуждается в экстренном хирургическом лечении. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка и устранить водно-электролитные нарушения. Продливать предоперационную подготовку не следует в связи с высоким риском развития осложнений (перфорация кишечника и перитонит). Целью хирургического вмешательства является восстановление целостности кишечника при возможном сохранении максимальной его длины.
В нашем отделении оперативное лечение проводится не позднее, чем 1-е сутки жизни. При этом приоритетным является максимальное сохранение длины имеющейся кишки и наложение одномоментного прямого адаптрированного кишечного анастомоза, что избавляет ребенка от необходимости повторных операций и носительства кишечных стом.
В ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России Вы получаете уникальную возможность получить БЕСПЛАТНО оперативное стационарное лечение по квотам на высоко-технологическую медицинскую помощь (ВМП по ОМС).
Источник
Дети подвержены многим заболеваниям с рождения. Частым явлением считается появление кишечной непроходимости у новорождённых. Болезнь считается опасной и имеет несколько форм развития. При этом выделяют особенности проявления при низкой и высокой непроходимости. Чтобы избежать осложнений, требуется вовремя обратиться за помощью.
Что представляет кишечная непроходимость?
Непроходимость кишечника у детей – это такое заболевание с частичной или полной блокировкой тонкой или толстой кишки. При патологии происходит скопление пищи, газов и жидкостей в поражённом участке. Этот процесс вызывает сильную боль, которая появляется периодически.
Возникновение врождённой кишечной непроходимости у детей бывает в 1 случае на 1500 малышей. При появлении у ребёнка основных симптомов болезни требуется срочно пройти диагностику. В ином случае возникают инфекционные процессы и другие опасные проявления.
Разновидности патологического процесса
Непроходимость кишечника различают по форме протекания болезни. По этому критерию выделяют:
- острую;
- хроническую;
- рецидивирующую.
Появление острой формы заболевания у грудничков бывает только в первые часы после рождения. Если непроходимость кишечника является патологическим врождённым явлением, то при хронической форме происходит выраженное сужение сегмента канала. Пищевой ком проходит в нужном направлении, но это происходит медленно. Поэтому всасывание необходимых веществ нарушается.
При врождённой рецидивирующей непроходимости кишечника происходит ущемление определённых участков пищеварительного канала брюшиной. Заболевание данного характера выражается клинической картиной. Однако признаки самопроизвольно исчезают, что представляет рецидив патологии.
Болезнь разделяется на наличие или отсутствие физического препятствия. Поэтому кишечная непроходимость у новорождённых подразделяется на:
- механическую;
- динамическую.
Когда возникает механическая обструкция, то это связано с появлением опухолей или рубцовых образований. Такие процессы препятствуют проходу содержимого кишечника через поражённый участок канала.
Во время динамической непроходимости возникают волнообразные сокращения мышечной ткани. В этом случае продвижение пищевого кома по кишечнику нарушается или прекращается.
По степени выделяют полную и частичную врождённую кишечную непроходимость. В первом случае у больного полностью отсутствует стул. Когда протекает частичная форма, то малыш опорожняет кишечник, но с небольшим количеством каловых масс. При этом иногда жидкость в верхнем этаже брюшной полости не скапливается, что приводит к застою содержимого кишечника в поражённой области.
При врождённой кишечной непроходимости у детей выделяют простую разновидность. Заболевание сопровождается нарушением движения содержимого кишечника. Это происходит из-за возникновения физического препятствия, закрывающего просвет. Содержимое кишечника в этом месте продвигается назад. Когда наблюдается замкнутый контур, то явление возникает из-за закупорки в 2 точках. Пищевой ком в данном сегменте не способен продвигаться ни вперёд, ни назад. В ином случае происходит полная обтурация поражённого участка. Появление ущемлённой непроходимости связано с нарушением кровообращения, где возникла блокировка прохождения пищи.
Почему развивается заболевание у детей?
Патология возникает вследствие нарушения двигательной функции кишечника. Это происходит после хирургического вмешательства, пневмонии или травмы после рождения. Непроходимость кишечника у новорожденного часто возникает из-за инфекционных заболеваний пищеварительного тракта.
К общим факторам развития патологии относят:
- опухоли, эрозии и язвы в кишечнике;
- хронические патологии ЖКТ;
- защемление части кишки;
- спайки;
- атрезии и стенозы;
- осложнения после приёма определённых лекарств;
- копростаз.
Кроме этих причин, выделяют факторы появления непроходимости у новорожденных. В большинстве случаев данный процесс связан с плохим развитием пищеварительного тракта. Поэтому в течение первого полугода младенец подвержен развитию патологических процессов.
Мекониевая кишечная непроходимость
Появление мекониевой непроходимости у грудничков связано с расстройством, когда первородный кал аномально плотный. Происходит блокирование просвета кишки вязким меконием, который требуется удалить. Для этого используют клизму или проводят операцию.
Плотный кал возникает вследствие дефицита трипсина и других ферментов, необходимых для пищеварения.
Появление мекониевой непроходимости относится к раннему признаку развития кистозного фиброза. Инвагинация – увеличение лимфатического узла в кишечнике. Этот процесс возникает вследствие протекания инфекции и приводит к стенозам.
Болезнь Гиршпрунга
Врождённый мегаколон находится в прямой зависимости от мекониевой непроходимости. Заболевание сопровождается нарушением моторики, что возникает в 25% случаев у новорождённых с динамической формой болезни. Симптоматика патологии развивается к 1 году или в детском возрасте. Это усложняет проведение своевременной диагностики.
Когда у ребёнка протекает болезнь Гиршпрунга, то отсутствуют нервные клетки в стенках толстой кишки. Это влияет на перистальтику, что мешает продвижению пищи. Во время протекания патологии до 2 лет развиваются характерные признаки. Часто наблюдаются запоры и рвотные массы с включениями инородных тел и жидкостей. Чтобы помочь младенцу, проводят оперативное вмешательство.
Проводить операцию при болезни Гиршпрунга можно ребёнку в возрасте 6 и более месяцев. Иногда удаление поражённого сегмента кишечника происходит после точного установления диагноза в старшем возрасте.
Другие причины
Непроходимость возникает при завороте кишок, когда происходит самоскручивание тонкой или толстой кишки. Процесс редко возникает у грудничков и появляется в нижней части кишечника. Кроме этого, развивается дуоденальный затвор. При этом происходит скручивание 12-перстной кишки.
Двенадцатиперстная кишка помогает соединить желудок и тонкий кишечник. Когда происходит вращение части кишечной трубки, то это приводит к блокированию кровоснабжения петли данного сегмента. При этом в содержимом желудка находится большое количество желчи из-за препятствия перед большим сосочком двенадцатиперстной кишки. Вследствие этого уменьшается поступление кислорода в поражённый участок. Процесс приводит к отмиранию тканей или гангрене.
Нарушение вращения возникает в 25% случаев при обнаружении кишечной непроходимости, что считается серьёзным заболеванием. При несвоевременной помощи заболевание осложняется до гангрены, и это способно произойти в течение суток.
Как выглядит клиническая картина при болезни?
Симптоматика отличается степенью поражения кишечника. Дополнительные признаки одинаковы во всех случаях проявления болезни.
Поэтому при врождённой высокой кишечной непроходимости выделяют следующие симптомы:
- рвота с примесью непереваренной пищи, желчью или кровью;
- отсутствие каловых масс;
- нарушение водного баланса;
- метаболические расстройства;
- живот западает;
- новорождённый кричит и плачет.
Когда возникает врождённая низкая кишечная непроходимость, то наблюдаются частые приступы тошноты. Это переходит в рвоту с примесью крови. При этом биомасса содержит включения желчи, которая выходит с переваренными продуктами. Живот младенца вздут, и можно наблюдать усиленную моторику ЖКТ. Длительное время у грудничка не отходит меконий. Если воспаление развивается дальше, то выделяют признаки раздражения брюшины. Этот симптом непроходимости кишечника у младенца проверяет детский хирург.
Признаки ярко выражены, и поэтому обнаружить нарушения может мама. Если есть подозрения на непроходимость кишечника, то диагностику проводят в детской хирургии.
Как проводится диагностика?
Первичный осмотр состоит из анамнеза, где собираются данные о генетической предрасположенности у ребёнка. В ином случае это бывает связано с преждевременными родами у женщины. Вследствие чего возникло нарушение отхождения мекония.
Врачу требуется рассказать о симптомах. Особенно если наблюдается частая рвота с обнаружением примесей крови, и длительное время ребёнок не способен опорожнить кишечник. Чтобы подтвердить диагноз, назначают рентгенологическое обследование. Тестирование помогает наблюдать брюшную полость в 2 проекциях. Когда выявляют расширенную петлю тонкой кишки, которая располагается в правой части поясницы младенца, то устанавливают диагноз.
Кроме рентгенограммы, применяют контрастное ирриографическое обследование. Для этого используют введения специального вещества с помощью клизмы. После делают рентгеновские снимки с нечёткими очертаниями рельефа кишечника. Чтобы увидеть чёткие нарушения, врачи заполняют кишечник воздухом.
Методы лечения кишечной непроходимости
Основной целью терапии при врождённой кишечной непроходимости у ребёнка является удаление скопившихся масс на поражённом участке. Это делается для здоровья ребёнка и предупреждения осложнений. Если младенец находится в возрасте, при котором нельзя проводить операцию, то выполняют поддерживающее лечение.
Одной из терапевтических методик считается введение зонда, что проводится для инфузионной поддержки. Затем рекомендуется использовать антибиотики, и обращают внимание на внешние раздражающие факторы.
В качестве консервативного лечения проводят промывание кишечника. Для этого используют специальное контрастное вещество и муколитики. В некоторых случаях промывание требуется повторять несколько раз. Такая методика лечения предоставляет положительный результат в 60% случаев.
Хирургическое вмешательство проводят, если развивается сложный меконий илеуса или традиционные методы оказались безуспешными.
Появление у новорожденного ребёнка кишечной непроходимости связано с пороками развития этого заболевания и предрасположенности организма. Патология сопровождается характерными признаками. Часто родители наблюдают, что младенец достаточно долго не опорожнял кишечник. В серьёзных случаях возникает частая рвота со срыгиванием содержимого желудка. При появлении симптомов требуется обратиться к хирургу для дифференциальной диагностики. Затем назначается лечение, в зависимости от степени поражения и опасности патологии.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Кишечная непроходимость – это состояние остро возникшего препятствия на пути нормального пассажа пищевых масс (от желудка до заднего прохода). Оно может возникнуть в любом участке как тонкого, так и толстого кишечника.
Причины этого состояния могут быть различными, но клиническая картина, патогенез осложнений, принципы лечения и необходимость в неотложных мерах – одинакова для всех видов кишечной непроходимости.
Непроходимость кишечника стоит на одном из первых мест в причинах хирургической летальности. Без вовремя начатого лечения погибает 90% больных.
Основные причины гибели пациентов с кишечной непроходимостью:
- Шок (болевой, гиповолемический);
- Эндотоксикоз;
- Абдоминальный сепсис;
- Перитонит;
- Резкие электролитные нарушения.
Какая бывает непроходимость
По механизму возникновения различают два основных вида непроходимости:
- Динамическая;
- Механическая.
Динамическая непроходимость – это результат нарушения нормального сокращения кишечной стенки. Она может быть обусловлена как сильным спазмом, так и полным расслаблением мышц кишечной стенки. Данный вид непроходимости нужно лечить консервативно, оперативное вмешательство наоборот может усугубить нарушения перистальтики.
Механическая непроходимость – это уже реальное препятствие на пути пищевых масс в кишечнике. Она бывает:
- Обтурационной;
- Странгуляционной;
- Смешанной.
 Механическая непроходимость очень редко проходит самостоятельно или от консервативных мер. Именно этот вид непроходимости – абсолютное показание к операции. Причинами механического препятствия в кишке могут стать:
Механическая непроходимость очень редко проходит самостоятельно или от консервативных мер. Именно этот вид непроходимости – абсолютное показание к операции. Причинами механического препятствия в кишке могут стать:
- Опухоли;
- Желчные камни;
- Ущемление грыжи;
- Паразиты;
- Инородные тела;
- Узлообразование;
- Спаечная болезнь;
- Перекрут кишечной петли;
- Инвагинация (вдавливание одной кишки в другую).
Тактика при подозрении на кишечную непроходимость
Заподозрить непроходимость кишечника по клинической картине достаточно легко. Основные симптомы – это боли, рвота, вздутие живота, отсутствие стула. Эти же симптомы могут наблюдаться и при других катастрофах в брюшной полости, но в любом случае – это острое состояние, требующее экстренной госпитализации.
При наличии таких симптомов пациент экстренно направляется в хирургическое отделение. Сроки госпитализации определяют прогноз. Чем позже поступил пациент в больницу – тем выше смертность.
Для подтверждения диагноза назначается рентгенография брюшной полости, может быть проведена экстренная ирригоскопия (рентгенография кишечника с контрастом) или колоноскопия. Иногда в сложных случаях проводится диагностическая лапароскопия.
В срочном порядке проводятся все необходимые анализы. Наиболее важны здесь показатели уровня гемоглобина, гематокрита, лейкоцитов, СОЭ, в сыворотке – уровень белка, натрия, калия, креатинина, амилазы. Определяется группа крови и резус-фактор.
Можно выделить несколько групп пациентов с явлениями кишечной непроходимости, к которым применяется различная тактика ведения:
-
 Пациенты, поступившие в первые 24 часа от начала симптомов, с динамической непроходимостью или с подозрением на обтурационную, но без явлений перитонита. Назначается консервативная терапия и интенсивное наблюдение. Консервативные меры могут устранить симптомы динамической и некоторых видов механической непроходимости. Если состояние не улучшается в течение 2-х часов, пациент берется на операцию.
Пациенты, поступившие в первые 24 часа от начала симптомов, с динамической непроходимостью или с подозрением на обтурационную, но без явлений перитонита. Назначается консервативная терапия и интенсивное наблюдение. Консервативные меры могут устранить симптомы динамической и некоторых видов механической непроходимости. Если состояние не улучшается в течение 2-х часов, пациент берется на операцию. - Пациенты с подозрением на странгуляционную непроходимость, с явлениями воспаления брюшины, в компенсированном состоянии берутся сразу на операцию.
- Пациентам в тяжелом состоянии, поступивших позже 24 часов, в состоянии гиповолемического шока, тяжелых электролитных нарушений проводится интенсивная предоперационная подготовка (иногда для этого требуется больше 3-4 часов) и последующая экстренная операция.
Подготовка к операции по устранению непроходимости
При поступлении пациента в стационар проводится:
- Установка катетера в центральную вену для контроля центрального венозного давления и парентеральных инфузий.
- Катетеризация мочевого пузыря для контроля диуреза.
- Установка назогастрального зонда.
Принципы консервативной терапии

Консервативная терапия является также и методом предоперационной подготовки (если операция все же потребуется).
- Аспирация содержимого желудка и верхних отделов кишечника через установленный зонд.
- Проведение очистительных и сифонных клизм. Иногда эта мера может помочь устранить препятствие (например, размыть плотные каловые завалы).
- Срочная колоноскопия. Проводится с диагностической целью, но также может устранить некоторые виды непроходимости (например, инвагинацию, или частично расширить кишку при обтурации).
- Восполнение потерь жидкости и электролитов. Для этого под контролем ЦВД, диуреза, электролитов плазмы проводятся инфузии физраствора, солевых растворов, белковых гидролизатов, реологических растворов, плазмы. Обычно объем вливаемых средств – до 5 литров.
- При усиленной перистальтике и болях назначаются спазмолитические средства, при парезе кишечника – средства, стимулирующие перистальтику.
- Назначаются также антибактериальные средства.
Операции при непроходимости кишечника
Если консервативные меры не устранили проблему, операции не избежать. Основные задачи хирургического вмешательства:
- Устранение препятствия.
- По возможности ликвидация заболевания, приведшего к данному осложнению.
- Максимально возможные действия для профилактики послеоперационных осложнений и рецидива.
Основные этапы операции и тактика хирурга
1. Анестезия. Обычно это – эндотрахеальный наркоз с миорелаксантами.
2.  Доступ – чаще всего широкая срединная лапаротомия.
Доступ – чаще всего широкая срединная лапаротомия.
3. Ревизия брюшной полости. Находится точный уровень препятствия. Выше этого места петли кишки раздуты, багрово-синюшного цвета, отводящая же кишка – спавшаяся, цвет обычно не изменен. Исследуется весь кишечник, так как иногда непроходимость может определяться на разных уровнях одновременно.
4. Декомпрессия и очищение приводящей кишки, если это не удалось сделать до операции. Для этого проводится назоинтестинальная интубация (через пищеводный зонд), или же интубация непосредственно кишки через небольшой разрез.
5. Непосредственно устранение самого препятствия. Здесь могут быть применены несколько видов вмешательств:
- Энтеротомия – стенку кишки вскрывают, удаляют препятствие (например, клубок аскарид, инородное тело, желчные камни) и зашивают.
- При ущемлении грыжи – вправление ущемленных петель кишечника.
- При странгуляционной непроходимости – рассечение спаек, развязывание узлов, устранение инвагинации и заворота.
- Резекция участка кишечника при наличии опухоли или некрозе кишки.
- Обходной анастомоз в случае, когда устранить препятствие обычным путем не удается.
- Наложение колостомы (постоянной или временной) – обычно в случаях левосторонней гемиколэктомии.
6. Оценка жизнеспособности кишки и ее резекция.
Это очень ответственный момент операции, от него зависит дальнейший прогноз. Жизнеспособность кишки оценивается по ее цвету, сократимости и пульсации сосудов. Любые сомнения в нормальном состоянии кишки – повод для ее резекции.
При признаках некроза кишки этот участок резецируется в пределах здоровых тканей. Существует правило резецировать кишку на 40-60 см выше границы нежизнеспособности и на 10-15 см ниже ее.
При резекции тонкой кишки формируется анастомоз «конец в конец». При непроходимости в области слепой, восходящей или правой половины поперечноободочной кишки выполняется правосторонняя гемиколэктомия с наложением илеотрансверзоанастомоза.
При расположении опухоли в левой половине ободочной кишки, одномоментную операцию выполнить в большинстве случаев не удается. В этом случае проводится наложение колостомы с резекцией кишки, а в последующем проводится вторая операция удаления колостомы и создания анастомоза.
Не проводится одномоментная радикальная операция и при развившемся перитоните. В этом случае задача хирургов состоит в том, чтобы ликвидировать препятствие, промыть и дренировать брюшную полость.
Иногда оперативное лечение разбивается даже на три этапа: 1- наложение разгрузочной стомы, 2 – резекция кишки с опухолью, 3 – создание анастомоза и ликвидация стомы.
7. Промывание и удаление выпота из брюшной полости.
8. Дренирование брюшной полости.
9. Ушивание раны.
После операции
Послеоперационный этап у таких пациентов – очень важный момент лечения, не менее значимый, чем сама операция.

Пациент после операции направляется в палату интенсивной терапии. Основные мероприятия:
- Круглосуточное наблюдение за основными жизненными функциями.
- Отсасывание кишечного содержимого через интестинальный зонд. Проводится для профилактики пареза кишечника, уменьшения интоксикации. Аспирация сочетается с промыванием кишечника и введением в его просвет антибактериальных средств. Проводится до появления активной перистальтики (обычно это 3-4 суток).
- Парентеральное введение жидкости под контролем ЦВД и диуреза.
- Парентеральное введение солевых растворов под контролем электролитов плазмы.
- Парентеральное питание (растворы глюкозы, аминокислот, белковые гидролизаты).
- Антибактериальная терапия.
- Для стимуляции перистальтики кишечника вводятся гипертонический раствор хлорида натрия, антихолинэстеразные средства (прозерин), проводятся очистительные клизмы, возможно назначение физиопроцедур в виде электростимуляции кишечника. Хороший эффект дает паранефральная блокада.
- Эластичное бинтование нижних конечностей для профилактики тромбоэмболических осложнений.

Через 3-4 дня разрешается жидкая пища и питье. Диета постепенно расширяется – разрешаются слизистые каши, овощные и фруктовые пюре, мясное суфле, кисломолочные продукты. Диеты с исключением грубой, острой пищи, продуктов, вызывающих усиленное газообразование и брожение, следует придерживаться до 2-х месяцев.
Особенности операции при наиболее часто встречающихся видах непроходимости
Наиболее часто встречающийся вид тонкокишечной непроходимости – это непроходимость при спаечной болезни. Для толстой кишки – это перекрытие просвета кишки опухолью.
Спаечная кишечная непроходимость
Спайки – это рубцовые тяжи в виде жгутов или пленок, возникающие после операций на брюшной полости. Спайки могут вызвать как обтурационную непроходимость (пережимая просвет кишки), так и странгуляционную (пережимая брыжейку кишки).
Суть операции состоит в рассечении рубцовых тяжей, резекции некротизированного участка кишки. Рассекаются по возможности все спайки, а не только те, которые вызвали полную непроходимость.
Особенность этого вида непроходимости в том, что спаечная непроходимость склонна к рецидивам. Рассекая спайки, мы создаем предпосылки для образования новых спаек. Получается замкнутый круг.

спаечная кишечная непроходимость
В последние годы предложены новые методики для профилактики рецидивов при спаечной непроходимости. Кратко суть их такова: максимально правильно уложить петли тонкого кишечника в брюшной полости, постараться их так зафиксировать (подшить брыжейку). Но и эти методики не дают гарантий отсутствия рецидивов.
Кроме этого, набирает популярность лапароскопическое устранение спаечной непроходимости. Эта операция имеет все преимущества малоинвазивной хирургии: малотравматичность, быстрая активация, короткий реабилитационный период. Однако хирурги неохотно идут на лапароскопические операции при непроходимости кишечника. Как правило, в ходе таких операций все равно часто приходится переходить в открытый доступ.
Непроходимость кишечника из-за опухоли
Опухолевая природа непроходимости – особая часть хирургии. Операции при таком виде непроходимости относятся к самым сложным. Зачастую пациенты с опухолями кишечника поступают впервые в стационар именно только при развившейся картине непроходимости кишечника, диагноз ставится на операционном столе. Такие пациенты, как правило, ослабленные, анемизированные уже задолго до операции.
При операции стоит две задачи: ликвидация непроходимости и удаление опухоли. Очень редко это можно выполнить одномоментно. Радикальную операцию невозможно выполнить:
- При технической невозможности удалить опухоль.
- Крайне тяжелом состоянии.
- При развившемся перитоните.
В этих случаях с целью ликвидации непроходимости ограничиваются выведением кишечной стомы наружу. После устранения симптомов интоксикации, подготовки пациента через несколько недель проводят радикальную операцию – резекция участка кишки с опухолью и ликвидация колостомы (удаление колостомы может быть отсрочено и перенесено на третий этап).
Если же состояние пациента позволяет, удаление опухоли проводят одномоментно с устранением кишечной непроходимости. Удаление проводят с соблюдением абластики – то есть максимально расширенно, единым блоком с региональными лимфоузлами. При опухолях в толстой кишке проводится, как правило, правосторонняя или левосторонняя гемиколэктомия.

правосторонняя/ левосторонняя гемиколэктомия
При опухолях тонкого кишечника – субтотальная резекция тонкой кишки. При расположении опухоли в сигмовидной кишке возможна операция Гартмана. При раке прямой кишки проводится экстирпация или ампутация прямой кишки.
При невозможности удаления опухоли проводят паллиативные операции – создается противоестественный задний проход или обходной анастомоз для восстановления проходимости.
Прогноз
Летальность при острой кишечной непроходимости остается достаточно высокой – в среднем около 10%. Прогноз зависит от сроков начатого лечения. У поступивших в стационар в течение первых 6 часов от начала заболевания смертность составляет 3-5%. Из тех же, кто поступает позже 24 часов, умирает уже 20-30%. Очень высока смертность у пожилых ослабленных больных.
Стоимость
Операция устранения непроходимости кишечника относится к неотложной помощи. Проводится бесплатно в любом ближайшем хирургическом стационаре.
Возможно и платная операция, но нужно знать клиники, которые специализируются на оказании экстренной помощи. Цена зависит от объема вмешательства. Минимальная стоимость таких операций – 50 тыс рублей. Дальше все зависит от сроков пребывания в стационаре.
Стоимость лапароскопической операции при спаечной кишечной непроходимости – от 40 тыс. рублей.
Видео: непроходимость кишечника в программе “Жить здорово!”
Источник
