Желудочно кишечное кровотечение действия медсестры
Êëèíè÷åñêàÿ êàðòèíà ïðè îñòðîì æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè, åãî îñíîâíûå ïðè÷èíû è ìåõàíèçì ðàçâèòèÿ. Çàáîëåâàíèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà, âûçûâàþùèå êðîâîòå÷åíèÿ. Äîâðà÷åáíàÿ ïîìîùü è ëå÷åíèå íà äîãîñïèòàëüíîì ýòàïå êðîâîòå÷åíèé äàííîãî òèïà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÊÀÇÀÕÑÒÀÍÑÊÎ-ÐÎÑÑÈÉÑÊÈÉ ÌÅÄÈÖÈÍÑÊÈÉ ÓÍÈÂÅÐÑÈÒÅÒ
Êàôåäðà ïðîïåäåâòèêè âíóòðåííèõ áîëåçíåé è ñåñòðèíñêîãî äåëà
Ðåôåðàò
íà òåìó:Àëãîðèòì äåéñòâèÿ ìåäèöèíñêîé ñåñòðû ïðè æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè
Âûïîëíèëà: Åñòàåâà À.À.
Ôàêóëüòåò: «Îáùàÿ Ìåäèöèíà»
Ãðóïïà: 210 «Á»
Ïðîâåðèëà: Àìàíæîëîâà Ò.Ê.
Àëìàòû 2012
Ïëàí
Ââåäåíèå
1. Êëèíè÷åñêàÿ êàðòèíà
2. Ïðè÷èíû, ìåõàíèçì ðàçâèòèÿ
3. Çàáîëåâàíèÿ âûçûâàþùèå æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ
4. Îïðåäåëåíèå ñòåïåíè òÿæåñòè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ
5. Ëå÷åáíûå ìåðîïðèÿòèÿ
6. Äîâðà÷åáíàÿ ïîìîùü ïðè æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè
Çàêëþ÷åíèå
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
Ââåäåíèå
Îñòðûå æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ ÿâëÿþòñÿ îñëîæíåíèÿìè áîëåå ÷åì 100 çàáîëåâàíèé ðàçëè÷íîé ýòèîëîãèè. Èõ êëèíè÷åñêèå ïðîÿâëåíèÿ ìîãóò áûòü ñèìóëèðîâàíû áîëåçíÿìè îðãàíîâ äûõàíèÿ (òóáåðêóëåç, ðàê, áðîíõîýêòàçèè è äð.), êîòîðûå ïðèâîäÿò ê îáèëüíîìó êðîâîõàðêàíüþ, çàãëàòûâàíèþ êðîâè, ïîñëåäóþùåé ðâîòå êðîâüþ è ìåëåíå. Ïî ÷àñòîòå îíè çàíèìàþò 5-å ìåñòî ñðåäè îñòðûõ çàáîëåâàíèé îðãàíîâ áðþøíîé ïîëîñòè, óñòóïàÿ îñòðîìó àïïåíäèöèòó, îñòðîìó õîëåöèñòèòó, îñòðîìó ïàíêðåàòèòó, óùåìëåííîé ãðûæå è îïåðåæàÿ îñòðóþ êèøå÷íóþ íåïðîõîäèìîñòü è ïðîáîäíóþ ÿçâó æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè.
Íàèáîëåå ÷àñòî ýòè êðîâîòå÷åíèÿ âîçíèêàþò íà ïî÷âå ÿçâåííîé áîëåçíè (60-75%). Æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ íåÿçâåííîé ýòèîëîãèè ìîãóò áûòü îáóñëîâëåíû îïóõîëÿìè ïèùåâàðèòåëüíîãî êàíàëà, ýðîçèâíûì ãàñòðèòîì, ñèíäðîìîì Ìàëëîðè-Âåéññà, ãèïåðòåíçèåé â ñèñòåìå âîðîòíîé âåíû, ãðûæàìè ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû, áîëåçíÿìè êðîâè (áîëåçíÿìè Áàíòè, Âåðëüãîôà, Ùåíëåéíà-Ãåíîõà, ãåìîôèëèåé è äð.), à òàêæå çàáîëåâàíèÿìè ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû (àòåðîñêëåðîçîì, ãèïåðòîíè÷åñêîé áîëåçíüþ, ðåâìàòèçìîì è äð.).
1. Êëèíè÷åñêàÿ êàðòèíà
Êëèíè÷åñêàÿ êàðòèíà ïðè îñòðîì æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè çàâèñèò ïðåæäå âñåãî îò åãî èíòåíñèâíîñòè, õàðàêòåðà îñíîâíîãî çàáîëåâàíèÿ, âîçðàñòà áîëüíîãî, íàëè÷èÿ ñîïóòñòâóþùåé ïàòîëîãèè.
 êëèíè÷åñêîì òå÷åíèè îñòðûõ æåëóäî÷íî-êèøå÷íûõ êðîâîòå÷åíèé ñëåäóåò âûäåëèòü äâå ôàçû:
ü ñêðûòîãî òå÷åíèÿ
ü ÿâíûõ ïðèçíàêîâ êðîâîòå÷åíèÿ.
Ïåðâàÿ ôàçà íà÷èíàåòñÿ ñ ïîñòóïëåíèÿ êðîâè â ïðîñâåò ïèùåâàðèòåëüíîãî êàíàëà è ïðîÿâëÿåòñÿ ïðèçíàêàìè íàðóøåíèÿ âíóòðèîðãàííîãî êðîâîòîêà – ñëàáîñòüþ, ãîëîâîêðóæåíèåì, øóìîì â óøàõ, áëåäíîñòüþ êîæíûõ ïîêðîâîâ, òàõèêàðäèåé, òîøíîòîé, ïîòëèâîñòüþ è îáìîðîêîì. Ýòîò ïåðèîä ìîæåò áûòü êðàòêîâðåìåííûì èëè æå ïðîäîëæàòüñÿ â òå÷åíèå íåñêîëüêèõ ÷àñîâ è äàæå ñóòîê. Êëèíè÷åñêàÿ äèàãíîñòèêà â ýòîò ïåðèîä ÷ðåçâû÷àéíî ñëîæíà. Íåðåäêî ýòî ñîñòîÿíèå îáúÿñíÿþò âåãåòîñîñóäèñòîé äèñòîíèåé, èíôàðêòîì ìèîêàðäà, áåðåìåííîñòüþ, ïîñëåäñòâèåì çàêðûòîé ÷åðåïíî-ìîçãîâîé òðàâìû è äð. Çàïîäîçðèòü îñòðîå æåëóäî÷íî-êèøå÷íîå êðîâîòå÷åíèå ïîçâîëÿåò òîëüêî âíèìàòåëüíîå èçó÷åíèå æàëîá áîëüíîãî, àíàìíåçà è íà÷àëüíûõ ñèìïòîìîâ çàáîëåâàíèÿ.
Êðîâàâàÿ ðâîòà èëè ðâîòà öâåòà êîôåéíîé ãóùè, äåãòåîáðàçíûé ñòóë (ìåëåíà) – íàèáîëåå äîñòîâåðíûå ïðèçíàêè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ. Îíè õàðàêòåðíû äëÿ íà÷àëüíîé ñòàäèè âòîðîé ôàçû. Ïðè ýòîì ñàì ôàêò æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ íå âûçûâàåò ñîìíåíèÿ, õîòÿ ïðè÷èíû è ëîêàëèçàöèÿ èñòî÷íèêà íåðåäêî îñòàþòñÿ íåÿñíûìè.
Íà äîãîñïèòàëüíîì ýòàïå íåò íåîáõîäèìîñòè âî ÷òî áû òî íè ñòàëî âûÿñíèòü ýòèîëîãèþ êðîâîòå÷åíèÿ. Ñàì ôàêò æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ ÿâëÿåòñÿ ïîêàçàíèåì ê ïðîâåäåíèþ íåîòëîæíûõ ëå÷åáíûõ ìåðîïðèÿòèé è ñðî÷íîé ãîñïèòàëèçàöèè áîëüíîãî â õèðóðãè÷åñêèé ñòàöèîíàð.
2. Ïðè÷èíû, ìåõàíèçì ðàçâèòèÿ
×àñòîòà èõ îáóñëîâëåíà øèðîêèì êðóãîì ïàòîëîãèè âåðõíåãî îòäåëà ïèùåâàðèòåëüíîãî òðàêòà, áîëüøîé ðàíèìîñòüþ ñëèçèñòîé îáîëî÷êè æåëóäêà.
Ðàçâèòèþ æåëóäî÷íî-êèøå÷íûõ êðîâîòå÷åíèé ñïîñîáñòâóþò:
n çàáîëåâàíèÿ îðãàíèçìà èëè ïîâðåæäåíèå îðãàíà, îñëîæíÿþùèåñÿ ÿçâîé è ðàçðûâîì êðîâåíîñíîãî ñîñóäà;
n ïåðâè÷íîå ïîðàæåíèå ñîñóäèñòîé ñòåíêè — íàðóøåíèÿ ïðîíèöàåìîñòè, àòåðîñêëåðîòè÷åñêèå èçìåíåíèÿ, ïîâûøåííàÿ ëîìêîñòü, âàðèêîçíîå ðàñøèðåíèå, àíåâðèçìû;
n íàðóøåíèÿ êîàãóëèðóþùèõ ñâîéñòâ êðîâè è åå ôèáðèíîëèòè÷åñêîé àêòèâíîñòè
3. Çàáîëåâàíèÿ âûçûâàþùèå æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ
Çàáîëåâàíèÿ, ïðè êîòîðûõ ìîãóò âîçíèêíóòü æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ, ñõåìàòè÷íî ìîæíî ðàçäåëèòü íà:
n áîëåçíè ïèùåâîäà: çëîêà÷åñòâåííûå è äîáðîêà÷åñòâåííûå îïóõîëè, äèâåðòèêóëû, èíîðîäíûå òåëà, îêîëîïèùåâîäíûå ãðûæè;
n áîëåçíè æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè: ÿçâåííàÿ áîëåçíü æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè, çëîêàêà÷åñòâåííûå îïóõîëè, ïîëèïû, äèâåðòèêóëû, ýðîçèâíûé ãàñòðèò, äóîäåíèò, ñèíäðîì Ìàëëîðè — Âåéññà, òóáåðêóëåç;
n áîëåçíè îðãàíîâ, ïðèëåæàùèõ ê æåëóäêó è äâåíàäöàòèïåðñòíîé êèøêå: ãðûæà ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû, àáñöåññû, ïðîíèêàþùèå â æåëóäîê èëè äâåíàäöàòèïåðñòíóþ êèøêó, îïóõîëè áðþøíîé ïîëîñòè, ïðîðàñòàþùèå â æåëóäîê è äâåíàäöàòèïåðñòíóþ êèøêó, êèñòû ïîäæåëóäî÷íîé æåëåçû, êàëüêóëåçíûé ïàíêðåàòèò, ñèíäðîì Çîëëèíãåðà — Ýëëèñîíà.
n Áîëåçíè ïå÷åíè è æåë÷íûõ ïóòåé, ñåëåçåíêè è âîðîòíîé âåíû: öèððîç ïå÷åíè, òðîìáîç âîðîòíîé âåíû è åå âåòâåé, îïóõîëè ïå÷åíè, æåë÷íî-êàìåííàÿ áîëåçíü, òðàâìà ïå÷åíè (ãåìîáèëèÿ);
n áîëåçíè ñåðäöà è ñîñóäîâ: àòåðîñêëåðîç è ãèïåðòîíè÷åñêàÿ áîëåçíü ñ ðàçðûâîì ñêëåðîçèðîâàííûõ ñîñóäîâ æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè, ðàçðûâû àíåâðèçìû àîðòû, ñåëåçåíî÷íîé àðòåðèè â ïðîñâåò æåëóäêà èëè ïèùåâîäà;
n îáùèå çàáîëåâàíèÿ îðãàíèçìà, ñîïðîâîæäàþùèåñÿ èçúÿçâëåíèÿìè æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè: îæîãîâàÿ áîëåçíü, èíôåêöèîííûå çàáîëåâàíèÿ, ïîñëåîïåðàöèîííûå îñòðûå ÿçâû, îñòðûå ÿçâû ïðè ïîðàæåíèè íåðâíîé ñèñòåìû, ïðè çàáîëåâàíèÿõ ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû è íàðóøåíèÿõ êðîâîîáðàùåíèÿ, ïðè îñëîæíåíèÿõ ëåêàðñòâåííîé, ãîðìîíàëüíîé òåðàïèè è îòðàâëåíèÿõ;
n ãåìîððàãè÷åñêèå äèàòåçû è áîëåçíè êðîâè: ãåìîôèëèÿ, ëåéêîçû, áîëåçíü Âåðëüãîôà.
4. Îïðåäåëåíèå ñòåïåíè òÿæåñòè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ
Ñòåïåíü òÿæåñòè êðîâîòå÷åíèÿ | Êëèíè÷åñêèå äàííûå | Ãåìàòîëîãè÷åñêèå äàííûå | Ïðåäïîëàãàåìîå ñíèæåíèå ÎÖÊ |
Ñëàáîå | Íå âûðàæåíû | Ãåìîãëîáèí áîëåå 100 ã/ë, Ãåìàòîêðèò 0,44 0,5, øîêîâûé èíäåêñ 0,6 | Äî 10- 15% (500-700 ìë) |
Óìåðåííîå | Ïóëüñ äî 100 â 1 ìèí. Ñèñòîëè÷åñêîå àðòåðèàëüíîå äàâëåíèå 90 – 100 ìì ðò.ñò. ÖÂÄ âûøå 40 ìì âîä.ñò. Êîæíûå ïîêðîâû áëåäíûå, ñóõèå. Äèóðåç áîëåå 30 ìë/÷ | Ãåìîãëîáèí 80-90 ã/ë, Ãåìàòîêðèò 0,38 0,32, øîêîâûé èíäåêñ 0,8-1,2 | 15-20% (äî 1,5 ë) |
Ñðåäíåé òÿæåñòè | Ïóëüñ 120 â 1 ìèí, Ñèñòîëè÷åñêîå àðòåðèàëüíîå äàâëåíèå 70 – 85 ìì ðò.ñò. ÖÂÄ 30-35 ìì âîä.ñò. Âûðàæåííàÿ áëåäíîñòü êîæíûõ ïîêðîâîâ, áåñïîêîéñòâî, õîëîäíûé ïîò. Äèóðåç ìåíåå 25 ìë/÷ | Ãåìîãëîáèí 70 80 ã/ë, Ãåìàòîêðèò 0,3 -0,22, øîêîâûé èíäåêñ 1,3-2 | 25-30% (äî 2 ë) |
Òÿæåëîå | Ïóëüñ áîëåå 120 â 1 ìèí, ñëàáûé, íèòåâèäíûé. Ñèñòîëè÷åñêîå àðòåðèàëüíîå äàâëåíèå íèæå 70 ìì ðò.ñò. ÖÂÄ íèæå 30 ìì âîä.ñò. Ñòóïîð, õîëîäíûé ëèïêèé ïîò. Àíóðèÿ | Ãåìîãëîáèí ìåíåå 70 ã/ë, Ãåìàòîêðèò ìåíåå 0,22, øîêîâûé èíäåêñ âûøå 2 | Áîëåå 35 % (áîëåå 2 ë) |
Ïðè ðåêòàëüíîì êðîâîòå÷åíèè âûäåëÿåòñÿ àëàÿ êðîâü (èíîãäà â âèäå «áðûçã» èëè ñãóñòêîâ).
Êëèíè÷åñêàÿ êàðòèíà îñòðîãî æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ çàâèñèò îò ñòåïåíè åãî òÿæåñòè. Ðàçëè÷àþò ñëàáîå, óìåðåííîå, ñðåäíåé òÿæåñòè è òÿæåëîå êðîâîòå÷åíèå.
Áîëüíûõ ñ ïðèçíàêàìè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ ñëåäóåò íåìåäëåííî ãîñïèòàëèçèðîâàòü â õèðóðãè÷åñêèé ñòàöèîíàð.
5. Ëå÷åáíûå ìåðîïðèÿòèÿ
æåëóäî÷íûé êèøå÷íûé êðîâîòå÷åíèå
Íà äîãîñïèòàëüíîì ýòàïå íåîáõîäèìî ïðîâåñòè ñëåäóþùèå ëå÷åáíûå ìåðîïðèÿòèÿ. Áîëüíîãî óêëàäûâàþò â ãîðèçîíòàëüíîå ïîëîæåíèå, íàêëàäûâàþò õîëîä íà íàä÷ðåâíóþ îáëàñòü. Óñòàíàâëèâàþò íàçîãàñòðàëüíûé çîíä, ïðîìûâàþò æåëóäîê ëåäÿíîé 5 % àìèíîêàïðîíîâîé êèñëîòîé è ââîäÿò â æåëóäîê 2 ìë 0,1 % ðàñòâîðà íîðàäðåíàëèíà ãèäðîòàðòðàòà. Çàïðåùàåòñÿ ïðèåì ïèùè è æèäêîñòåé per os. Âíóòðèâåííî ââîäÿò ãåìîñòàòè÷åñêèå ïðåïàðàòû: 10 ìë 10 % ðàñòâîðà êàëüöèÿ õëîðèäà, 2 ìë 5 % ðàñòâîðà äèöèíîíà, 200 ìë àìèíîêàïðîíîâîé êèñëîòû, à òàêæå 2 ìë ãèñòîäèëà, 5-10 ìë 1 % ðàñòâîðà àìáåíà. Ìîæíî ïîâòîðíî ââåñòè îäèí èç ïåðå÷èñëåííûõ ïðåïàðàòîâ. Ïðîâîäÿò èíôóçèè êðèñòàëëîèäíûõ è ãåìîäèíàìè÷åñêèõ ïëàçìîçàìåùàþùèõ ðàñòâîðîâ (æåëàòèíîëü, ïîëèãëþêèí, ðåîïîëèãëþêèí) äëÿ âîñïîëíåíèÿ ÎÖÊ (âíà÷àëå ñòðóéíî, à ïðè óâåëè÷åíèè ñèñòîëè÷åñêîãî àðòåðèàëüíîãî äàâëåíèÿ áîëåå 80 ìì ðò.ñò. – êàïåëüíî). Òðàíñïîðòèðîâêó áîëüíîãî îñóùåñòâëÿþò íà íîñèëêàõ â ïîëîæåíèè ëåæà, à ïðè íàëè÷èè êîëëàïñà – â ïîëîæåíèè Òðåíäåëåíáóðãà, îäíîâðåìåííî ïðîâîäÿ êèñëîðîäîòåðàïèþ.
 óñëîâèÿõ õèðóðãè÷åñêîãî ñòàöèîíàðà óòî÷íÿþò äèàãíîç, îïðåäåëÿþò ëîêàëèçàöèþ èñòî÷íèêà êðîâîòå÷åíèÿ, ïðèìåíÿÿ âåñü äîñòóïíûé àðñåíàë äîïîëíèòåëüíûõ èíñòðóìåíòàëüíûõ è ëàáîðàòîðíûõ ìåòîäîâ èññëåäîâàíèÿ, ïðîâîäÿò èíòåíñèâíóþ êîíñåðâàòèâíóþ òåðàïèþ, à ïðè íåîáõîäèìîñòè – îïåðàòèâíîå ëå÷åíèå.
6. Äîâðà÷åáíàÿ ïîìîùü ïðè æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè
äåéñòâèÿ | îáîñíîâàíèå |
Âûçâàòü âðà÷à . | Äëÿ îêàçàíèÿ ýêñòðåííîé ìåäèöèíñêîé ïîìîùè. |
Óñïîêîèòü, óëîæèòü íà ñïèíó èëè íà áîê, ãîëîâó ïîâåðíóòü íà áîê, ïîäëîæèòü ïîä ðîò ëîòîê èëè ñàëôåòêó. | Ïñèõîýìîöèîíàëüíàÿ ðàçãðóçêà, äëÿ ïðîôèëàêòèêè àñïèðàöèè ðâîòíûõ ìàññ. |
Ïîëîæèòü íà ýïèãàñòðàëüíóþ îáëàñòü õîëîä. | Ñ öåëüþ ñóæåíèÿ ñîñóäîâ, óìåíüøåíèÿ êðîâîòå÷åíèÿ. |
Çàïðåòèòü ïèòü, ïðèíèìàòü ïèùó, ðàçãîâàðèâàòü | Óìåíüøèòü êðîâîòå÷åíèå. |
Èçìåðèòü ÀÄ, ïîäñ÷èòàòü ïóëüñ, ×ÄÄ. | Êîíòðîëü ñîñòîÿíèÿ |
Ïîäãîòîâèòü ê ïðèõîäó âðà÷à:
– ñèñòåìó äëÿ â/â âëèâàíèÿ, øïðèöû äëÿ â/â, â/ì è ï/ê ââåäåíèÿ ïðåïàðàòîâ, æãóò, âàòíûå øàðèêè, 700 ýòèëîâûé ñïèðò, âñå íåîáõîäèìîå äëÿ îïðåäåëåíèÿ ãðóïïû êðîâè è ðåçóñ – ôàêòîðà, ãàñòðîñêîï;
– ëåêàðñòâåííûå ïðåïàðàòû: 5% ðàñòâîð àìèíîêàïðîíîâîé êèñëîòû, 12,5% ðàñòâîð äèöèíîíà (àìï.), 10% ðàñòâîð õëîðèäà è ãëþêîíàòà êàëüöèÿ, 10% ðàñòâîð æåëàòèíîëÿ, öèìåòèäèí 10% – 2ìë, ïîëèãëþêèí, ðåîïîëèãëþêèí, îäíîãðóïïîâóþ è ñîâìåñòèìóþ ïî ðåçóñ – ôàêòîðó êðîâü.
Çàêëþ÷åíèå
Ïðè çàáîëåâàíèÿõ æåëóäî÷íî-êèøå÷íîãî òðàêòà ìåäñåñòðà êîíòðîëèðóåò ñîñòîÿíèå ôóíêöèè êèøå÷íèêà ó áîëüíîãî. Ïðè ýòîì íåîáõîäèìî ñëåäèòü çà ðåãóëÿðíîñòüþ îïîðîæíåíèÿ êèøå÷íèêà, õàðàêòåðîì ñòóëà, åãî êîíñèñòåíöèåé, îêðàñêîé. Òàê ïîÿâëåíèå äåãòåîáðàçíîãî ñòóëà — ïðèçíàê æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ.  ýòîì ñëó÷àå ìåäñåñòðà íåìåäëåííî âûçûâàåò âðà÷à, à áîëüíîãî óêëàäûâàåò â ïîñòåëü. Âûçîâà âðà÷à òðåáóåò òàêæå ïîÿâëåíèå â èñïðàæíåíèÿõ áîëüíîãî ïðîæèëîê êðîâè, ñëèçè.
Ïðè ëå÷åíèè çàáîëåâàíèé æåëóäî÷íî-êèøå÷íîãî òðàêòà îãðîìíîå çíà÷åíèå èìååò ñîáëþäåíèå ïðàâèëüíîãî ðåæèìà ïèòàíèÿ. Âðà÷ íàçíà÷àåò áîëüíîìó îïðåäåëåííóþ äèåòó, à ìåäñåñòðà äîëæíà òùàòåëüíî ñëåäèòü çà âûïîëíåíèåì åå áîëüíûì
Áîëüíûõ ñ ìàññèâíûì êðîâîòå÷åíèåì ãîñïèòàëèçèðóþò â õèðóðãè÷åñêîå îòäåëåíèå. Ïîêàçàíî ñîáëþäåíèå ñòðîãîãî ïîñòåëüíîãî ðåæèìà, ïî ïîêàçàíèÿì — ïåðåëèâàíèå êðîâè, ââåäåíèå õëîðèäà êàëüöèÿ, âèêàñîëà. Ñåñòðà ñëåäèò, ÷òîáû â íà÷àëüíûé ïåðèîä êðîâîòå÷åíèÿ áîëüíûå íå ïðèíèìàëè íèêàêîé ïèùè.  äàëüíåéøåì ðàçðåøàåòñÿ õîëîäíàÿ æèäêàÿ ïèùà, ñîäåðæàùàÿ ìîëîêî, æåëå, ÿè÷íûå áåëêè. Äèåòà ïîñòåïåííî ðàñøèðÿåòñÿ.
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
1. Çèñëèí Á.Ä., Áàæåíîâ À.Ì., Áåëêèí À.À. è äð. Îñíîâíûå ïðèíöèïû ýêñïðåññ äèàãíîñòèêè è èíòåíñèâíîé òåðàïèè íåîòëîæíûõ ñîñòîÿíèé: èõ ðåàëèçàöèÿ â ýêñïåðòíîé ñèñòåìå.//Àíåñòåçèîëîãèÿ è ðåàíèìàòîëîãèÿ.- 1997.-N1.-Ñ.31.
2. «Îáùèé óõîä çà áîëüíûì» È.Ã. Ôîìèíà «Ìåäèöèíà» Ìîñêâà 1999ã.
Ðàçìåùåíî íà Allbest.ru
…
Источник
Причинами желудочно-кишечного кровотечения могут быть различные заболевания желудочно-кишечного тракта. Из них наиболее частыми являются язвенная болезнь желудка и двенадцатиперстной кишки, полипоз желудка, рак желудка, ущемление желудка вследствие грыжи пищеводного отверстия диафрагмы, дивертикулы пищевода, инородные тела желудка и пищевода, цирроз печени, панкреатиты и панкреонекрозы. Желудочно-кишечное кровотечение может наблюдаться при гипертонической болезни, геморрагических диатезах, лейкемии, почечной и печеночной комах и других состояниях.
Кровотечение в просвет желудочно-кишечного тракта имеет два периода: латентный и явный. Латентный период начинается сразу и проявляется общими признаками кровопотери. В зависимости от темпа и объема кровопотери скрытый период длится от нескольких минут до суток. Явный период начинается с рвоты кровью, чаще типа «кофейной гущи», и появления мелены (черного стула). При кровотечении из постбульбарной язвы может не быть кровавой рвоты, кишечное кровотечение обычно безболезненное и проявляется меленой спустя несколько часов.
Различаются три степени тяжести кровопотери. I степень — легкая. Потеря крови составляет до 1000 мл. Общее состояние больного удовлетворительное или средней тяжести, кожа бледная (сосудистый спазм), влажная. ЧДД 18—20 в 1 мин. Пульс 90—100 в 1 мин. АД 100/60— 90/55 мм рт. ст. II степень — средней тяжести. Потеря крови — 1000—1500 мл. Пульс 120—130 в 1 мин, слабого наполнения.
АД 90/55—80/50 мм рт. ст. III степень — тяжелая. Потеря крови — 1500 мл и более. Общее состояние тяжелое или очень тяжелое, угнетена двигательная реакция. Пульс нитевидный, 130—140 в 1 мин, периодически не пальпируется. АДС от 0 до 50 мм рт. ст.
Проявления:
- • вначале беспокойство, затем заторможенность;
- • слабость;
- • головокружение;
- • шум в ушах;
- • холодный, липкий пот;
- • кожа и слизистые бледные, цианотичные, пятнистые;
- • пульс частый, малый или нитевидный;
- • АД понижено;
- • дыхание вначале частое, позднее поверхностное, редкое;
- • рвота кровью или «кофейной гущей»;
- • черный стул.
Неотложная помощь
Доврачебный этап:
- • успокоить, уложить на спину или на бок, голову повернуть набок, подложить под рот лоток или салфетку;
- • положить на эпигастральную область пузырь со льдом, дать глотать кусочки льда;
- • запретить пить, принимать пищу, курить, двигаться;
- • дать 40 % увлажненный кислород через носовой катетер со скоростью 3—5 л/мин;
- • госпитализация в реанимационное или хирургическое отделение стационара.
В стационаре подготовить:
- • одноразовую систему для внутривенного вливания, одноразовые шприцы с набором игл, жгут, все необходимое для определения группы крови и резус-фактора, кислород;
- • викасол 1 % — 1 мл, глюконат кальция 10 % — 10 мл, дицинон 12,5 % — 2 мл, кальция хлорид 10 % — 10 мл (амп.), новоСэвен 1,2, 2,4 и 4,8 мг (фл.), транексамовая кислота — 250 мг (таб.) и 250 мг (фл.), аминокапроновая кислота 5 % — 100 мл, желати- ноль — 450 мл (фл.), кальция хлорид 10 % — 400 мл, натрия гидрокарбонат 4 % — 400 мл, тромбин 0,2 % — 400 мл (фл.).
Врачебный этап
Общая гемостатическая терапия:
- • дицинон 2—4 мл 2,5 % раствора внутривенно капельно, затем каждые 4—6 ч по 2 мл до получения эффекта;
- • аминокапроновая кислота 100—200 мл 5 % раствора внутривенно через каждые 4 ч и внутрь глотками до 300—400 мл до получения эффекта;
- • аскорбиновая кислота 1—2 мл 5 % раствора внутривенно;
- • кальция хлорид 50—60 мл 10 % раствора внутривенно;
- • викасол 3—5 мл 1 % раствора внутримышечно (гемостатический эффект наступит через 12—18 ч);
- • транексамовая кислота (оказывает антифибринолитическое действие) внутривенно 10—15 мл или внутрь по 1 таб. 3—4 раза в день;
- • новоСэвен (оказывает гемостатическое действие, активирует свертывающую систему крови) внутривенно струйно 1 —2 мл в 20 мл 0,9 % раствора натрия хлорида. При необходимости препарат вводится повторно чрез 2—3 ч. Нельзя смешивать в шприце с другими лекарственными средствами.
Местная гемостатическая консервативная терапия:
- • прием внутрь кальция хлорида 10 % раствора, аминокапроновой кислоты 5 % раствора, тромбина 0,2 % раствора, гемостатической губки измельченной по 1 столовой ложке каждого препарата через 1—2 ч до получения эффекта;
- • проведение местного гемостаза через эндоскоп в виде диатермокоагуляции, инъекции гемостатических препаратов в подслизистый слой вблизи источника кровотечения, орошение места кровотечения гемостатическими растворами, пленкообразующими препаратами, наложение кровоостанавливающих клемм на кровоточащий сосуд;
- • сифонные клизмы с 4 % раствором натрия гидрокарбоната 2— 3 раза в день, чтобы удалить излившуюся в кишечник кровь. Это мероприятие обязательно, так как продукты распада эритроцитов, особенно аммиак, оказывают токсическое действие на печень, снижают свертываемость крови и поддерживают кровотечение.
Возникающая при кровотечении гипоксия тканей также способствует кровотечению. Поэтому проводится длительное насыщение организма больного 40 % кислородом через носовую канюлю со скоростью 3—5 л/мин.
Источник
Желудочно-кишечные кровотечения. Неотложная помощь при желудочко-кишечных кровотечениях.Причины желудочно-кишечных кровотечений многочисленны и разнообразны. Анамнез заболевания: возраст, какие лекарственные средства и продукты питания принимал (аспирин, НПВП, препараты железа, активированный уголь, шпинат). Наиболее частые причины желудочно-кишечных кровотечений
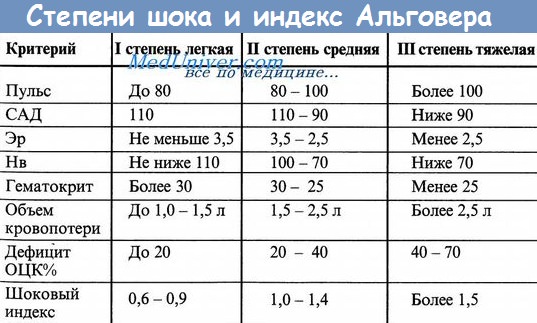
Рвотные массы и стул: количество, цвет (кофейной гущи для верхнего отдела ЖКТ), состав. Стул – цвет (черный – мелена, каштанового оттенка – гематохез, ярко красная кровь). Важным признаком желудочного кровотечения (наряду с общими симптомами острого малокровия является кровавая рвота. Кровавая рвота наступает обычно не сразу после начала кровотечения, а лишь при переполнении желудка кровью. При Листанном желудочном кровотечении выделение крови сопровождается рвотными движениями; в излившейся крови, как правило обнаруживаются остатки пищи; выделившаяся кровь обычно темного цвета (иногда темно-бурого), со сгустками. Однако при обильных кровотечениях кровь может быть и алого цвета, так как не успевает подвергнуться действию желудочного сока. Помимо рвоты, при желудочном кровотечении появляется (обычно на 2 сутки) черный стул, жидкий, кашицеобразный; клейкие испражнения со зловонным запахом. Дополнительные методы обследования при желудочко-кишечных кровотечениях.Пальцевое ректальное исследование – опухоль прямой кишки, геморрой, осложненный кровотечением, анальная трещина. В случае гематохезии проводят проктосигмоидо- или колоноскопию. ФГДС наиболее чувствительное и специфичное исследование для определения источника кровотечения из верхнего отдела ЖКТ; оно выявляет очевидный или потенциальный источник кровотечения более чем в 80% случаев. Критерии степени тяжести кровотечения Неотложные меры при кровотечениях из органов ЖКТОбщая гемостатическая консервативная терапия. Средства, обладающие гемостатическим и ангиопротективными свойствами: Остальные мероприятия по ведению и лечению этой группы больных находится в компетенции хирургов. Учебное видео – шоковый индекс Альговера, степени кровопотери и анемииСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Кровь в моче – гематурия. Неотложная помощь при кровотечениях.” Оглавление темы “Неотложная помощь и тактика в терапии.”: |
Источник