Бактериальный вагинит кишечные палочки

- 22 Июня, 2018
- Гинекология
- Мария Мария
Женщины периодически сталкиваются с различными гинекологическими патологиями. Статистика показывает, что на втором месте после бактериального вагиноза находится бактериальный вагинит. Никто не застрахован от этого заболевания. Зачастую оно возникает у женщин репродуктивного возраста. Существуют определенные факторы риска, увеличивающие вероятность вагинита. Необходимо знать о них, чтобы попытаться предотвратить возникновение патологии.

Несколько слов о болезни
Бактериальный вагинит – это инфекционно-воспалительное заболевание, прогрессирующее во влагалище. Как и другие болезни, данная патология имеет острую и хроническую форму. Воспалительный процесс при вагините вызван микроорганизмами, передающимися половым путем, но они в то же время могут населять влагалище здоровой женщины. Нередко симптомы вагинита появляются через несколько дней после незащищенного полового акта с новым партнером. Поэтому многие женщины думают, что приобрели патологию именно этим способом, но это умозаключение является заблуждением. Чтобы понять, что именно вызывает бактериальный вагинит и в чем его особенности, необходимо выяснить природу происхождения болезни.
Бактериальный вагиноз или вагинит?
Мало кто из женщин может сказать, в чем отличие этих патологий. Многие путают, называя вагинит вагинозом, и наоборот. В кабинете гинеколога вы также можете услышать слово «кольпит», которое тоже относится к данным заболеваниям. Попробуем разобраться в них.
- Вагиноз – это неинфекционное заболевание влагалища, вызванное дисбалансом условно-патогенных бактерий и лактобацилл.
- Вагинит – инфекционно-воспалительная патология, которая вызвана ростом условно-патогенных бактерий вследствие развития вагиноза.
- Кольпит – это вагинит, вызванный размножением бактерий во влагалище (трихомонад, стрептококков, стафилококков и других).
Исходя из этого можно сказать, что бактериальный вагиноз – причина вагинита. Отличить данные патологии можно при помощи изучения симптоматики и проведения лабораторной диагностики. Достоверно определить женское заболевание может только квалифицированный специалист.

Причины развития патологии
Чем вызван бактериальный вагинит? Причины прогрессирования патологии могут быть разные. Но все их можно собрать воедино и назвать бактериальным вагинозом. Итак, причиной развития бактериального вагинита является дисбаланс полезных и условно-патогенных микроорганизмов со стремительным ростом последних. Дополнительно могут присоединяться другие бактерии и грибы. В этом случае бактериальный вагинит будет иметь дополнительную характеристику, например кандидозный вагинит.
Факторами риска развития болезни можно назвать следующие обстоятельства:
- частая смена полового партнера или беспорядочная интимная жизнь;
- снижение сопротивляемости организма по причине частых простудных заболеваний;
- прием лекарственных средств: антибиотиков, глюкокортикоидов или гормональных препаратов;
- гормональные нарушения (гипофункция яичников, беременность, лактация);
- аутоиммунные заболевания;
- несоблюдение гигиены;
- ношение тесного белья и одежды;
- применение раздражающих моющих средств, купание в общественных водоемах, прием ванны с пеной.
Вагинит во время беременности
В период вынашивания ребенка повышается вероятность развития бактериального вагинита из-за снижения иммунной защиты и гормональной перестройки. Заболевание может отрицательно сказаться не только на самочувствии женщины, но и вызвать некоторые осложнения:
- невынашивание беременности;
- прикрепление плода вне матки;
- инфицирование околоплодной жидкости;
- преждевременные роды;
- инфицирование эмбриона;
- долгий период восстановления после родов.
Искусственное прерывание беременности также может стать провоцирующим фактором вагинита. Частота его возникновения после гинекологического выскабливания варьируется от 30 до 50 %.

Симптоматика
Симптомы бактериального вагинита схожи с проявлениями вагиноза. Не воспалительный дисбактериоз влагалища (вагиноз) сопровождается обильными белесо-серыми выделениями, которые имеют неприятный рыбный запах. Особенно он усиливается после полового контакта. Все дело в том, что сперма имеет рН, равный 7, который делает ниже кислотность влагалища. Из-за этого происходит высвобождение аминов, дающих неприятный запах выделениям. При вагините присутствуют следующие признаки:
- выделения принимают желтоватую окраску и более плотную консистенцию;
- присоединяется интенсивный зуд и жжение;
- боль в нижней части живота становится сильнее, особенно во время полового акта и менструации;
- воспаленное состояние влагалищных стенок.
Вагинит бактериального происхождения нередко дополняется воспалением матки с придатками. Эти патологии имеют отдельные симптомы, которые можно назвать последствием кольпита.
Методы диагностики
Признаки бактериального вагинита легко можно спутать с вагинозом. Поэтому для постановки правильного диагноза следует отправиться к гинекологу. Обследование пациентки включает в себя несколько этапов.
- Опрос и сбор анамнеза. Врач изучает клинические проявления, записывает их в карту со слов пациентки. Обязательно учитывается анамнез. Возможно, это не первый случай вагинита, тогда можно говорить о хронической форме заболевания.
- Ручной осмотр. При помощи гинекологических зеркал специалист изучает состояние слизистой влагалища и шейки матки. В этот же момент осуществляется забор материала для лабораторного изучения.
- Анализ показывает минимальное количество лактобацилл в мазке, а те, которые есть – не продуцируют перекись водорода. Также отмечается повышение лейкоцитов (чего нет при бактериальном вагинозе) и множество КОЕ условно-патогенных бактерий.
По результатам комплексного обследования выбирается определенная тактика лечения, индивидуальная для каждой пациентки.

Как лечить бактериальный вагинит?
Терапия инфекционно-воспалительных процессов во влагалище предполагает комплексное применение препаратов.
- Системные антибиотики – назначаются в ряде случаев. Они должны соответствовать чувствительности размножающихся микроорганизмов.
- Местные антисептики, антибиотики и противогрибковые средства – применяются всегда, воздействуют непосредственно на возбудитель.
- Восстанавливающие микрофлору препараты – пероральные или местные пробиотики и пребиотики.
- Укрепляющие иммунитет средства.
Профилактика является немаловажной в лечении бактериального вагинита, а также она способствует предотвращению рецидива болезни.
Применение антибиотиков: системные и местные препараты
Антибиотики при бактериальном вагините применяются внутрь и местно. Зачастую врачи назначают одно и то же действующее вещество. Такая методика позволяет наверняка устранить возбудитель болезни. Преимущество остается у имидазолового ряда: препаратов на основе метронидазола.
- Свечи и гель «Метронидазол» применяются 10-дневным курсом по 1-2 введения в сутки. Свечи предпочтительно ставить утром и вечером, а гель применять перед сном. Разовая дозировка препарата составляет 500 мг.
- Свечи «Далацин» или «Клиндамицин» используются в течение трех дней по одному разу. Не рекомендуется совмещать эти средства с аналогичными по способу применения лекарствами.
- Таблетки «Полижинакс», «Тержинан» и «Макмирор Комплекс» применяются в течение 10-12 суток перед сном. Уникальность этих лекарств заключается в том, что в них содержатся комбинированные действующие компоненты.
- Если диагностирован бактериальный вагинит, таблетки назначаются с тем же метронидазолом: «Трихопол» или «Метронидазол». Курс лечения варьируется от одной до двух недель. Порекомендовать доктор может и капсулы «Наксоджин», которые используются 5 дней или принимаются разово. В ряде случаев пероральное использование препаратов не назначается.
Нетрадиционные способы лечения
Многие пациентки не признают лечение таблетками и свечами при бактериальном вагините. Они предпочитают обходится народными средствами. Сразу следует сказать, что последствия такой самостоятельной терапии могут быть неприятными. Так, например, спринцеванием вы можете перенести инфекцию из влагалища в матку. На слуху у женщин следующие методы лечения:
- спринцевание отваром зверобоя (2 ложки на 2 литра воды кипятить в течение 10-ти минут);
- спринцевание отваром, приготовленным из коры дуба, ромашки и шалфея (ингредиенты в равных пропорциях смешать и настаивать в одном литре кипятка до полного охлаждения;
- горячая ванночка из сосновых веток (предварительно прокипятить и настоять в течение часа).
Если у вас бактериальный вагинит, народные средства могут не помочь. Отсутствие улучшений в течение 5-7 суток должно побудить вас обратиться к врачу. В противном случае патология может перейти в хроническую форму, от которой избавиться будет практически невозможно.

Профилактика
Профилактика бактериального вагинита предполагает соблюдение личной гигиены, использование индивидуальных полотенец и частую смену гигиенических прокладок. Чтобы не заболеть, необходимо исключить факторы, повышающие вероятность патологии. Не следует носить тесное нижнее белье (стринги, бикини), узкие джинсы или шорты. Во время менструации необходимо регулярно менять тампоны, если вы таковыми пользуетесь. Избежать болезни вам поможет крепкое здоровье и сильный иммунитет. Для его поддержания полноценно питайтесь, откажитесь от вредных диет и употребления алкоголя, занимайтесь спортом.
Чтобы избежать скорого рецидива, по окончании антибиотикотерапии проведите курс восстановления микрофлоры влагалища. Для этого доктор назначит вам препараты «Лактобактерин», «Ацилакт». Могут быть рекомендованы иммуномодуляторы: «Деринат», «Кипферон» и «Вагинорм-С».
Подытожим
Лечение бактериального вагинита продолжается в среднем 1-2 месяца. За это время вы сможете избавиться от возбудителя болезни и восстановить защитные силы организма. Врачи настоятельно не рекомендуют прибегать к народным способам лечения. Чтобы терапия оказалась действительно эффективной, необходимо сначала сдать анализы и узнать, что именно вызвало заболевание. Если вы заметили у себя симптомы бактериального вагинита, обратитесь к гинекологу как можно скорее. Тем самым вы себя убережете от неприятных последствий данного заболевания.
Источник
Бактериальный вагинит представляет собой патологический инфекционно-воспалительный процесс слизистой оболочки влагалища неспецифического характера. Он сопровождается нарушением состава обычной микрофлоры и не связан с инфекционными возбудителями, передающимися половым путем, а также с простейшими микроорганизмами и/или грибковой инфекцией.
Несмотря на достижения в области медицинской микробиологии и фармакологии противобактериальных средств, лечение бактериального вагинита, особенно его хронического течения, во многих случаях по-прежнему остается достаточно проблематичным.
Причины бактериального вагинита

Еще относительно недавно считалось, что у женщин причиной инфекционно-воспалительной реакции слизистой оболочки нижних половых путей являются такие специфические патогенные микроорганизмы, как хламидия, вагинальная трихомонада и гонококк.
Существовало убеждение в том, что особенности этих микроорганизмов и несовершенство лечебного воздействия способствуют как острому течению патологии, так и трансформации острого воспаления в хронический бактериальный вагинит с частыми обострениями.
Со временем стало понятно, что специфические возбудители являются только пусковым фактором, а непосредственной причиной вагинита являются, преимущественно (в 80%), условно-патогенные микроорганизмы. Такое заключение на определенном этапе сыграло решающее значение в ответе на вопрос «чем лечить заболевание».
Для подавления условно-патогенной микрофлоры при лечении неспецифических бактериальных вагинитов стали использоваться антибиотики широкого спектра. Однако ошибочность подобной тактики была установлена после возникновения высокой частоты (от 40 до 70%) рецидивов после проведенного лечения. Они были связаны с развитием нарушений в качественном и количественном соотношении микроорганизмов вагинальной среды, то есть с возникновением дисбиоза (дисбактериоза), вызванного влиянием антибиотиков широкого спектра.
Все эти наблюдения и исследования привели к появлению понятия «бактериальный вагиноз», который и является главной причиной бактериального вагинита. Таким образом, бактериальный вагиноз представляет собой полимикробный влагалищный синдром, который вызван усиленным размножением условно-патогенных микроорганизмов и снижением концентрации лактобактерий на слизистых оболочках стенок влагалища, сопровождающийся обильными выделениями из половых путей. Он отличается от неспецифического бактериального вагинита лишь отсутствием явного воспаления и, соответственно, числом различных видов лейкоцитов в анализах мазков.
В числе возбудителей бактериального вагинита преобладают (на фоне сниженного числа или отсутствия факультативных, обычных, лактобактерий и преобладания анаэробных лактобацилл) в основном стафилококки, стрептококки группы “B”, энтерококки, кишечная палочка, протей, клебсиелла, уреаплазма, вагинальный атопобиум, гарднерелла и некоторые другие.
Особое значение имеет обнаружение в мазках вагинального атопобиума, который, практически, не встречается у здоровых женщин. Хронический бактериальный вагинит с рецидивирующим течением характеризуется наличие этой бактерии почти в 100%.
Последствия для организма
Как бактериальный вагинит, так и бактериальный вагиноз не являются непосредственной угрозой организму женщины. Однако они приводят к размножению и накоплению в нижних отделах половых путей в высоких концентрациях условно-патогенных и патогенных микроорганизмов, в дальнейшем являющихся причиной развития гнойно-воспалительных процессов в матке и придатках, нижних отделах мочевыводящего тракта, пельвиоперитонита и бесплодия.
Бактериальный вагинит при беременности способен привести к таким акушерско-гинекологическим осложнениям, как:
- внематочная беременность;
- невынашивание беременности;
- хорионамнионит (инфицирование амнионитечской оболочки и околоплодных вод);
- дородовое излитие околоплодных вод и преждевременные роды (риск возрастает в 2,5-3,5 раза);
- внутриутробное инфицирование плода;
- патология гнойно-воспалительного характера в ближайшем послеродовом периоде (развивается в 3,5-6 раз чаще).
Бактериальный вагинит после родов встречается достаточно часто, что объясняется повышением PH вагинальной среды и изменениями соотношения микроорганизмов нижних половых путей, постоянными изменениями общего гормонального фона, ослаблением локального и общего иммунитета.
Способствующие факторы и симптомы бактериального вагинита

Факторами риска развития вагиноза являются:
- постоянное применение гигиенических прокладок и частое использование облегающего синтетического белья;
- частые спринцевания и вагинальные души, особенно с использованием антисептиков;
- применение высоких доз оральных контрацептивов;
- беременность и роды;
- постоянные нервно-психические переутомления и частые стрессовые состояния;
- иммунодефицитные состояния, обусловленные длительным воздействием небольших доз ионизирующего излучения, неблагоприятной экологической средой, нерациональным питанием, приемом глюкокортикоидов, цитостатиков и других препаратов, вызывающих угнетение общего иммунитета;
- бесконтрольное частое или/и неправильное применение лекарственных препаратов, особенно антибиотиков и антибактериальных средств широкого спектра, связанное с самодиагностикой и самолечением;
- гормональные изменения в периоды полового созревания, при беременности и после родов, после абортов, а также эндокринные заболевания, особенно сахарный диабет и гипотиреоз;
- расстройства менструального цикла, проявляющиеся олигоменореей или аменореей;
- перенесенные острые и хронические заболевания мочеполового тракта.
Опасность возникновения заболевания во много раз возрастает в случаях:
- Начала половых контактов в раннем возрасте.
- Применения таких противозачаточных средств, как внутриматочная спираль (риск заболеть вагинитом увеличивается в 3 раза) и диафрагма, а также частое использование спермицидов.
- Искусственного прерывания беременности и самопроизвольных абортов.
- Недостаточной гигиены полового партнера.
- Частой смены половых партнеров и случайных половых связей.
- Использования нетрадиционных способов половых контактов (ано-генитальный и оро-генитальный).
Симптоматика
Вагиноз протекает без воспалительной симптоматики, при нормальном содержании лейкоцитов в мазках из влагалища и при увеличенных показателях PH. Клинически он проявляется обильными сливкообразными выделениями белого или сероватого цвета, часто имеющими неприятный (рыбный) запах, усиливающийся во время менструаций и, особенно, после полового акта без использования презерватива.

Усиление «рыбного» запаха связано с тем, что семенная жидкость, PH которой равен 7,0, при попадании во влагалище понижает кислотность среды последнего. В результате этого освобождаются амины, представляющие собой летучие органические соединения, производные аммиака, которыми и обусловлен этот специфический запах, являющийся дифференциально-диагностическим признаком бактериального вагиноза.
Прогрессирование процесса сопровождается густыми пенящимися, несколько «тягучими» и липкими, прилипающими даже к влагалищным стенкам, выделениями, иногда диспареунией и ощущением незначительного зуда в половых путях. Существование такой симптоматики может длиться годами, а в половине случаев вагиноз вообще протекает без каких-либо симптомов, но с положительными результатами лабораторных исследований мазков.
Признаки бактериального вагинита следующие:
- Появление выделений желтоватой окраски.
- Ощущение болезненности, зуда и жжения (у 30% женщин), нередко значительной интенсивности, в нижних отделах половых органов.
- Болезненность в нижних отделах живота.
- Расстройства мочеотделения (частые позывы, недержание мочи при физическом напряжении, эмоциональных состояниях, половом акте).
- Диспареуния.
- Воспалительные заболевания органов малого таза.
- При осмотре гинекологом отмечаются болезненность в процессе введения зеркал, покраснение и отечность слизистой оболочки, высыпания в виде петехий (точечных кровоизлияний), эрозии поверхностного характера в предверии и на стенках влагалища, а также эрозий шейки матки. Хронические формы характерны меньшей выраженностью этих клинических симптомов.
- При микроскопическом исследовании мазков содержимого влагалища выявляются наличие большого числа лейкоцитов различных форм, низкое количество или отсутствие факультативных лактобактерий и увеличение числа лактобацилл, не продуцирующих перекись водорода.
- Увеличенные показатели PH вагинальной среды.
Как лечить бактериальный вагинит
Смысл современной концепции комплексного лечебного подхода заключается не только в непосредственном воздействии на причину заболевания, но и в устранении факторов риска, способствующих развитию воспалительных процессов, коррекции нарушений локального и общего иммунитета, в восстановлении нарушенного биоценоза влагалищной среды с одновременной стимуляцией регенеративных процессов.
Рекомендуемая в настоящее время основная (оптимальная) схема лечения бактериального вагинита или вагиноза включает препараты имидазолового ряда, преимущественно метронидазол, или антибиотики:
- Метронидазол, выпускаемый в виде геля по 1000 мг или в свечах по 500 мг для интравагинального введения. Гель вводится 1 раз в сутки на ночь, свечи — утром и на ночь. Курс лечения составляет 7-10 дней.
- Далацин, активным веществом которого является клиндамицина сульфат. Выпускается в виде свечей, содержащих по 100 мг активного компонента, и крема с аппликатором — в 5 граммах крема (один аппликатор) содержится 100 мг действующего вещества. Одна свеча или один аппликатор вводятся на ночь в течение 3-х дней.
- Полижинакс, представляющий собой комбинированный (неомицин с полимиксином и нистатином) антибиотик в капсулах. Вводится глубоко во влагалище на ночь ежедневно на протяжении 12 дней.
К сожалению, препараты от бактериального вагинита, относящиеся к имидазоловому ряду, нежелательны для применения у беременных и при грудном кормлении, а также в целях проведения длительного лечения или профилактики, поскольку они достаточно быстро приводят к резистентности (устойчивости) микроорганизмов (в 20%) и обладают рядом побочных эффектов, включая мутагенный и канцерогенный.
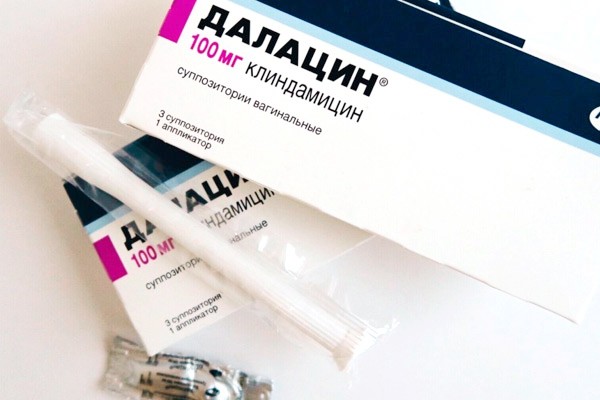
Кроме того, все эти препараты, оказывая эффективное воздействие на патогенную микрофлору, не препятствуют возникновению рецидивов, наблюдающихся в половине случаев и более, уже через 3 месяца после проведенного лечения.
Высокой степенью активности, превышающей эффект воздействия метронидазола, обладает «Макмирор комплекс» — крем и свечи при бактериальном вагините, характеризующемся преобладанием в анализах мазков вагинального атопобиума и вагинальной гарднереллы. Препарат содержит нифурател, обладающий антибактериальным, антипротозойным и противогрибковым действием, в сочетании с нистатином. Свечи применяются 1 раз на ночь, крем — 1-2 раза в день. Курс лечения составляет 8-10 дней.
Учитывая вероятность обострений заболевания, желательно в курс комплексной терапии включать иммуномодулирующие препараты. В этом аспекте рекомендуется препарат растительного происхождения «Дериват» с действующим веществом дезоксирибонуклеат натрия. Он обладает модулирующим эффектом на локальный и местный иммунитет, уменьшает выраженность воспалительного процесса и стимулирует репаративные и регенеративные процессы. «Дериват» применяется внутримышечно, а также в виде орошений или смоченных раствором тампонов.
В целях восстановления микробиоценоза применяются биопрепараты в виде вагинальных свечей — Бифидумбактерин, Ацилакт, Лактобактерин и др.
Как вылечить заболевание у беременных?
Сложность лечения у пациенток этой категории обусловлена тем, что необходимые противомикробные лекарства небезопасны, особенно в первом триместре беременности. Кроме того, вследствие часто меняющегося гормонального фона отмечается их низкая эффективность и частые обострения бактериального вагинита.
В первом триместре рекомендуются диетотерапия (включение в питание йогуртов, бифидокефира, активиа, биофлора, фитоэстрогенов), восстановление функции толстого кишечника, направленное на устранение запоров и кишечного дисбиоза, а также меры по созданию кислой среды во влагалище. В последнем случае применяются вагинальные таблетки с аскорбиновой кислотой («Вагинорм – C»).
Также возможно использование вагинальных свечей «Бетадин» с антисептиком, «Нормофлорина – Л» внутрь или в виде ватно-марлевых тампонов, пропитанных препаратом. Он содержит лактобациллы и их метаболиты, витамины группы “B”, “C”, “E”, “PP”, “H”, аминокислоты и органические кислоты, микроэлементы, пребиотик.
Во втором и третьем триместрах принципы лечения те же, но, кроме этого, возможно и использование препаратов метронидазола, вагинальных таблеток «Клион – Д», вагинальных свечей и таблеток «Гексикон» с содержанием антисептика хлоргексидина биглюконата, вагинальных капсул «Полижинакс» с содержанием антибиотиков и нистатина и др.
Эффективность и успех лечения вагиноза и вагинита во многом связаны со своевременной и правильной диагностикой и патогенетически обоснованной терапией. Она должна проводиться с учетом характера и длительности процесса, наличия сопутствующей патологии, результатов комплексного обследования и предшествующего лечения, а также состояния функции репродуктивных органов.
Источник
