Тесты острая кишечная непроходимость
- 1. Разлитой перитонит
- 2. Спазмофилия
- 3. Тромбоз мезентериальных сосудов
- 4. Свинцовое отравление
- 5. Заболевания спинного мозга
- 1. Разлитой перитонит
- 2. Спазмофилия
- 3. Тромбоз мезентериальных сосудов
- 4. Свинцовое отравление
- 5. Энерит
- 1. Заворот
- 2. Инвагинация
- 3. Спаечная непроходимость
- 4. Узлообразование
- 5. Спастическая непроходимость
- 1. Схваткообразные боли в животе
- 2. Hапряжение мышц передней брюшной стенки
- 3. Высокая лихорадка
- 4. Перитонеальные симптомы
- 5. Усиление кишечных шумов
- 1. От 1 до 2 часов
- 2. От 2 до 12 часов
- 3. От 12 до 24 часов
- 4. От 24 до 36 часов
- 5. От 36 до 48 часов
- 1. В раннем периоде
- 2. В промежуточном периоде
- 3. В позднем периоде
- 1. Острый гастрит
- 2. Острый панкреатит
- 3. Острая дизентерия
- 4. Копростаз
- 5. Печеночная колика
- 1. Острый аппендицит
- 2. Терминальный илеит
- 3. Воспаление дивертикула Меккеля
- 4. Мезентериальный лимфаденит
- 5. Почечная колика
- 1. Заворот тонкой кишки
- 2. Узлообразование
- 3. Спаечная непроходимость
- 4. Ущемление тонкой кишки
- 5. Инвагинация
- 1. Обтурационная толстокишечная непроходимость
- 2. Заворот тонкой кишки
- 3. Узлообразование
- 4. Спаечная непроходимость
- 5. Ущемление тонкой кишки в грыжевом канале
- 1. Обтурационная толстокишечная непроходимость
- 2. Обтурационная тонкокишечная непроходимость
- 3. Спаечная непроходимость
- 4. Заворот
- 5. Узлообразование
- 1. Общее состояние удовлетворительное
- 2. Общее состояние тяжелое
- 3. Схваткообразные боли в животе
- 4. Постоянные сильные боли в животе
- 5. Отсутствие стула и газов
- 1. Обзорная рентгенография живота
- 2. Аускультация живота
- 3. Ректальное исследование прямой кишки
- 4. Сонография брюшной полости
- 5. Фиброколоноскопия
- 1. опухолью тонкой кишки
- 2. опухолью толстой кишки
- 3. опухолью поджелудочной железы
- 4. опухолью матки
- 5. опухолью прямой кишки
- 1. Обзорная рентгенография живота
- 2. Сонография брюшной полости
- 3. Лапароскопия
- 4. Пальцевое исследование прямой кишки
- 5. Ирригоскопия
- 1. В юношеском возрасте
- 2. В молодом возрасте
- 3. В пожилом возрасте
- 4. Точно не определено
- 1. В юношеском возрасте
- 2. В возрасте от 30 до 45 лет
- 3. В возрасте от 50 до 70 лет
- 4. В возрасте от 80 до 90 лет
- 5. В возрасте старше 90 лет
- 1. В первые сутки от начала заболевания
- 2. Hе ранее 6-12 часов от начала заболевания
- 3. Hе ранее 24-48 часов от наала заболевания
- 4. Hе ранее 2 суток от начала заболевания
- 5. Гораздо позже 2 суток от начала заболевания
- 1. В первые 6 суток от начала заболевания
- 2. Hе позднее 6-12 часов от начала заболевания
- 3. Hе позднее 12-24 часов от начала заболевания
- 4. Hе ранее 24-48 часов от начала заболевания
- 5. Развивается гораздо позже 2 суток от начала заболдевания
- 1. Когда желчный пузырь окутан сальником и к нему рыхло припаяны
другие органы брюшной полости - 2. Когда стенки желчного пузыря рыхло сращены с окружающими
органами, а последние легко отделяются от стенки пузыря - 3. Когда стенки желчного пузыря плотно сращены с окружающими
тканями и разделить их возможно только острым путем - 4. Во всех вышеперечисленных случаях холецистэктомия, как
правило, не вызывает
технических трудностей
- 1. И.Д. Житнюк
- 2. Ю.М. Дедерер
- 3. С.Я. Долецкий
- 4. В.В. Румянцев
- 5. М.И. Лыткин
- 1. И.Д. Житнюк
- 2. Ю.М. Дедерер
- 3. С.Я. Долецкий
- 4. В.В. Румянцев
- 5. И.А. Ерюхин
- 1. И.А. Ерюхин
- 2. А.А. Курыгин
- 3. В.П. Петров
- 4. Э.А. Hечаев
- 5. П.H. Зубарев
- 6. М.Д. Ханевич
- 7. Ю.Л. Шевченко
- 1. Ущемление
- 2. Копростаз
- 3. Hевправимость
- 4. Воспаление
- 1. Большой сальник
- 2. Тонкая кишка
- 3. Сигмовидная кишка
- 4. Мочевой пузырь
- 5. Слепая кишка
- 1. в приводящем отделе кишки
- 2. в отводящем отделе кишки
- 3. В равной степени во всех отделах кишки
- 1. 5-10 см
- 2. 10-15 см
- 3. 15-20 см
- 4. 20-30 см
- 5. 30-40 см
- 1. 5-10 см
- 2. 10-15 см
- 3. 15-20 см
- 4. 20-30 см
- 5. 30-40 см
- 1. острая боль в области грыжи
- 2. невправимость грыжи
- 3. повышение температуры тела
- 4. положительный симптом кашлевого толчка
- 5. резкая болезненность грыжевого выпячивания
- 1. В болевой период
- 2. В период мнимого благополучия
- 3. В период разлитого перитонита
- 4. Разницы нет
- 1. резекция купола слепой кишки
- 2. резекция слепой кишки
- 3. правосторонняя гемиколэктомия
- 4. любой из вышеперчисленных вариантов
- 1. Ретроградное ущемление кишки
- 2. Пристеночное ущемление кишки
- 3. Ущемление скользящей грыжи
- 4. Ущемление мочевого пузыря
- 5. Ущемление червеобразного отростка
- 1. возраста больного
- 2. сопутствующих заболеваний
- 3. локализации грыжи
- 4. срока от момента ущемления до операции
- 5. адекватности анестезии
- 1. срочно оперирован
- 2. срочно госпитализирован в хирургическое отделение
- 3. отправлен под наблюдение врача поликлиники
- 1. Ретроградное
- 2. Пристеночное
- 3. Купола слепой кишки
- 4. Червеобразного отростка
- 5. Мочевого пузыря
- 1. Вскрытие грыжевого мешка
- 2. Пластика грыжевых ворот
- 3. Определение жизнеспособности ущемленных органов
- 4. Послойное рассечение тканей до апоневроза, обнажение
грыжевого мешка - 5. Рассечение ущемляющего кольца
- 6. Удаление нежизнеспособного органа или тканей
- 1. выполнять все этапы операции из пахового доступа
- 2. начинать операцию со срединного доступа с последующим
переходом на паховый - 3. начинать операцию с пахового доступа с последующим переходом
на срединный - 4. выполнять все этапы операции из срединного доступа
- 5. выполнять все этапы операции через доступ Леннандера
- 1. из герниотомного доступа
- 2. из герниолапаротомного доступа
- 3. из срединного доступа
- 4. из параректального доступа
- 5. любым вышеперечисленным доступом
- 1. Ушить стенку пузыря однорядным швом любым шовным материалом
- 2. Ушить стенку пузыря двухрядным швом любым шовным материалом
- 3. Ушить стенку пузыря двухрядным швом с наложением первого ряда
швов кетгутом - 4. То же, что и вариант 3, но с наложением эпицистостомы
- 5. То же, что и вариант 3, но с пролонгированной катетеризацией
мочевого пузыря
- 1. Срочная лапаротомия
- 2. Продолжить динамическое наблюдение до появления отчетливой
перитонеальной симптоматики - 3. Hазначить антибиотики широкого спектра
- 4. Срочная фиброгастроскопия
- 5. Вопрос окончательно не решен
- 1. Срочная лапаротомия
- 2. Срочная герниотомия
- 3. Динамическое наблюдение с контролем биохимических паказателей
крови - 4. Hачать инфузионно-детоксикационную терапию с коррекцией
расстройств электролитного и углеводного обмена - 5. Срочно перевести болього на продленную искусственную
вентиляцию легких
- 1. Выполнить герниопластику
- 2. Удалить асцитическую жидкость, выполнить герниопластику
- 3. Выполнить герниопластику и операцию Гармана из срединного
доступа - 4. Выполнить первичную резекцию сигмовидной кишки с наложением
толстокишечного анастомоза, простейший вид герниопластики - 5. Вывести через герниотомический доступ сигмостому
- 1. Кукуджанова
- 2. Крымова
- 3. Ерюхина
- 4. Федорова
- 5. Тоскина, Жербовского
- 6. Курыгина
- 1. прямой
- 2. косой
- 3. ущемленной
- 4. скользящей
- 5. пахово-мошоночной
- 1. Эластический
- 2. Каловый
- 3. Ретроградный
- 4. Пристеночный
- 1. передней стенки пахового канала
- 2. задней стенки пахового канала
- 3. любым из вышеперечисленных способов
- 4. Вопрос окончательно не решен
- 1. передней стенки пахового канала
- 2. задней стенки пахового канала
- 3. любым из вышеперечисленных способов
- 4. Вопрос окончательно не решен
- 1. раздражения брюшины желудочным или кишечным содержимым
- 2. распространения содержимого по латеральному карману в подвздошную
ямку - 3. раздражения солнечного сплетения
- 1. верхняя брыжеечная артерия и вена
- 2. верхняя брыжеечная артерия и нижняя брыжеечная вена
- 3. средняя артерия ободочной кишки
- 4. левая артерия ободочной кишки
- 1. тромбоза подвздошных вен
- 2. распространения воспалительного процесса на бедро
- 3. вовлечения в воспалительный процесс подвздошно-поясничной
мышцы
Источник
501. Какое место по частоте занимает острая кишечная непроходимость среди других острых хирургических заболеваний органов брюшной полости?
- 1. Первое
- 2. Второе
- 3. Третье
- 4. Четвёртое
- 5. Пятое
502. Какова частота острой кишечной непроходимости среди острых хирургических заболеваний?
- 1. 1,5 – 2,5 %
- 2. 2,6 – 3,9%
- 3. 4,0 – 6,4%
- 4. 6,5 – 10,0%
- 5. 1 – 1,5%
503. Паралитическая острая кишечная непроходимость относится
- 1. к механической
- 2. к динамической
- 3. к смешанной
- 4. к частичной
- 5. к обтурационной
504. Спастическая острая кишечная непроходимость относится
- 1. к механической
- 2. к динамической
- 3. к смешанной
- 4. к частичной
- 5. к обтурационной
505. Странгуляционная острая кишечная непроходимость относится
- 1. к механической
- 2. к динамической
- 3. к смешанной
- 4. к частичной
- 5. к спастической
506. Обтурационная острая кишечная непроходимость относится
- 1. к механической
- 2. к динамической
- 3. к смешанной
- 4. к частичной
- 5. к спастической
507. Острая спаечная кишечная непроходимость относится
- 1. к механической
- 2. к динамической
- 3. к смешанной
- 4. к частичной
- 5. к спастической
508. К какому виду острой кишечной непроходимости относится инвагинация кишки?
- 1. к механической
- 2. к динамической
- 3. к смешанной
- 4. к частичной
- 5. к спаечной
509. Укажите частоту динамической острой кишечной непроходимости
- 1. 3 – 5%
- 2. 6 – 10%
- 3. 11 – 15%
- 4. 16 – 20%
- 5. 21 – 25%
510. Укажите частоту спаечной острой кишечной непроходимости
- 1. около 20%
- 2. около 30%
- 3. около 40%
- 4. около 60%
- 5. около 10%
511. Какие факторы являются предрасполагающими к развитию динамической острой кишечной непроходимости?
- 1. наличие спаек и сращений между петлями кишечника
- 2. опухоль кишки
- 3. чрезмерная подвижность органов брюшной полости
- 4. хронические нейроциркуляторные нарушения в кишечной стенке
- 5. Забрюшинная гематома
512. Какие факторы являются предрасполагающими к развитию механической острой кишечной непроходимости?
- 1. Забрюшинная гематома
- 2. тромбоз и эмболия мезентериальных сосудов
- 3. наличие спаек и сращений между петлями кишечника
- 4. спастический колит
- 5. абсцесс брюшной полости
513. Какие факторы являются ведущими при развитии паралитической острой кишечной непроходимости?
- 1. воздействие эндотоксинов
- 2. копростаз, опухоли тонкой кишки
- 3. глистная инвазия
- 4. кахексия
- 5. наличие спаек и сращений между петлями кишечника
514. Какие факторы являются ведущими при развитии обтурационной острой кишечной непроходимости?
- 1. Забрюшинная гематома, травма костей и органов таза
- 2. перитонит, эндотоксикоз
- 3. копростаз, опухоли кишечника, глисты
- 4. странгуляция и инвагинация
- 5. воздействие эндотоксинов
515. Какие факторы являются производящими при развитии странгуляционной острой кишечной непроходимости?
- 1. обтурация просвета кишки опухолью, желчными камнями, копролитами, глистами
- 2. сдавление кишечника извне опухолью
- 3. заворот и ущемление кишки
- 4. узлообразование
- 5. перитонит
516. К какому виду острой кишечной непроходимости приводит узлообразование?
- 1. к динамической острой кишечной непроходимости
- 2. к механической острой кишечной непроходимости
- 3. к смешанной острой кишечной непроходимости
- 4. является особым видом острой кишечной непроходимости
- 5. к паралитической острой кишечной непроходимости
517. Симптомы выявления чётких контуров перерастянутой петли кишечника через переднюю брюшную стенку называется:
- 1. Склярова
- 2. Валя
- 3. Кивуля
- 4. Бейли
- 5. Образцова
518. Симптом «шума плеска» при сотрясении передней брюшной стенки называется
- 1. Склярова
- 2. Валя
- 3. Кивуля
- 4. Бейли
- 5. Образцова
519. Симптом определения высокого тимпанического звука с металлическим оттенком на ограниченном участке брюшной стенки называется
- 1. Склярова
- 2. Валя
- 3. Кивуля
- 4. Бейли
- 5. Образцова
520. Симптом выявления сердечных шумов через переднюю брюшную стенку называется
- 1. Склярова
- 2. Валя
- 3. Кивуля
- 4. Бейли
- 5. Образцова
521. В течение какого времени допускается наблюдение и консервативное лечение при острой кишечной непроходимости в хирургическом стационаре?
- 1. не более 1 часа
- 2. не более 2 часов
- 3. не более 3 часов
- 4. не более 4 часов
- 5. не более 6 часов
522. Инфузионная терапия перед операцией по поводу острой кишечной непроходимости
- 1. является обязательным компонентом хирургического лечения
- 2. не нужна
- 3. желательна
- 4. позволяет отсрочить вмешательство на 3-4 часа
- 5. позволяет отсрочить вмешательство на 2 часа
523. На сколько сантиметров проксимальнее (выше) видимой зоны некроза тонкой кишки необходимо отступить, выполняя резекцию при острой тонкокишечной непроходимости?
- 1. не менее 10 см
- 2. не менее 20 см
- 3. не менее 30 см
- 4. не менее 40 см
- 5. не менее 50 см
524. На сколько сантиметров дистальнее (ниже) видимой зоны некроза необходимо отступить, выполняя резекцию при острой кишечной непроходимости?
- 1. не менее 10 см
- 2. не менее 20 см
- 3. не менее 30 см
- 4. не менее 40 см
- 5. не менее 50 см
525. Когда при оперативном вмешательстве показана интубация тонкой кишки при острой кишечной непроходимости?
- 1. Всегда
- 2. при наличии перитонита
- 3. после резекции участка кишки
- 4. не показана
- 5. при обтурации кишки опухолью
526. Когда при оперативном вмешательстве показана интубация тонкой кишки при острой кишечной непроходимости?
- 1. Всегда
- 2. при релапаротомии по поводу ранней спаечной или паралитической непроходимости независимо от наличия перитонита
- 3. при релапаротомии по поводу ранней спаечной или паралитической непроходимости только при наличии перитонита
- 4. не показана
- 5. после резекции участка кишки
527. Какой вид операции выполняют при острой механической кишечной непроходимости, вызванной обтурацией просвета восходящего отдела толстой кишки опухолью?
- 1. операцию Гартмана
- 2. правостороннюю гемиколэктомию или наложение илеотрансверзоанастомоза
- 3. резекцию восходящей кишки
- 4. только наложение илеостомы
- 5. только наложение колостомы
528. Какой вид операции выполняют при острой механической кишечной непроходимости, вызванной обтурацией просвета левой половины толстой кишки опухолью?
- 1. операцию Гартмана
- 2. левостороннюю гемиколэктомию без наложения колостомы
- 3. резекцию кишки без наложения колостомы
- 4. только наложение колостомы
- 5. только наложение илеостомы
529. Выявление чаш Клойбера при острой кишечной непроходимости является
- 1. ранним признаком заболевания
- 2. поздним признаком заболевания
- 3. благоприятным прогностическим признаком
- 4. ни о чём не говорит
- 5. показанием к консервативному лечению
530. Сколько существует форм острого панкреатита?
- 1. 2
- 2. 3
- 3. 4
- 4. 5
- 5. 6
531. Сколько фаз морфологических изменений существует при остром панкреатите?
- 1. 2
- 2. 3
- 3. 4
- 4. 5
- 5. 6
532. Какие осложнения характерны для острого панкреатита?
- 1. тромбоз мезентериальных сосудов
- 2. кишечная непроходимость
- 3. печёночная и почечная недостаточность
- 4. перфорация язвы
- 5. желудочное кровотечение
533. Укажите наиболее типичные признаки болевого синдрома при остром панкреатите
- 1. приступообразные боли
- 2. боли постоянные, опоясывающего характера
- 3. разлитые боли без определённой иррадиации
- 4. кинжальная боль
- 5. боли периодические, ноющие
534. Какие из перечисленных специальных методов диагностики наиболее информативны для постановки диагноза «острый панкреатит»?
- 1. обзорная рентгенография органов брюшной полости
- 2. рентгеноконтрастное исследование с бариевой взвесью
- 3. УЗИ поджелудочной железы
- 4. радиоизотопное исследование
- 5. ФГДС
535. Какие лечебные методы применяют для лечения отёчной формы острого панкреатита?
- 1. голодание, снятие спазма сфинктера Одди, антигистаминные препараты, паранефральная новокаиновая блокада
- 2. Операция
- 3. применение цитостатических препаратов
- 4. методы экстракорпоральной детоксикации
- 5. лапароскопическая операция
536. Какие условия являются этиологическим факторами острого панкреатита?
- 1. заболевание внепечёночных желчных путей с нарушением тока желчи
- 2. склеротические изменения в железе
- 3. заболевания печени
- 4. заболевания селезёнки
- 5. заболевания почек
537. Какие из перечисленных признаков на обзорных рентгенограммах органов брюшной полости являются косвенными признаками панкреатита?
- 1. размытые тени подвздошно-поясничных мышц, смещение органов средостения
- 2. симптом «серпа»
- 3. выраженный пневматоз кишечника
- 4. симптом «подушки»
- 5. симптом Валя
538. Укажите характеристику болевого синдрома при остром панкреатите
- 1. нестерпимые боли в эпигастральной области, нарастание болевого синдрома на высоте рвоты, боли, отдающие в спину, позднее принимающие характер опоясывающих
- 2. постоянные боли с иррадиацией в плечо и в лопатку справа
- 3. схваткообразная боль, сопровождающаяся рвотой, которая приносит кратковременное облегчение
- 4. рвота приносит полное устранение боли
- 5. кинжальная боль в эпигастральной области
539. Какие особенности характеризуют рвоту при остром панкреатите?
- 1. многократная рвота не приносит облегчения
- 2. рвота приносит кратковременное облегчение
- 3. рвота приносит полное облегчение
- 4. рвота «кофейной гущей»
- 5. рвотный массы с прожилками крови
540. Какие лечебные мероприятия предотвращают переход кишечного стаза в парез при остром панкреатите?
- 1. сакроспинальная блокада
- 2. гипотермия живота
- 3. антибактериальная терапия
- 4. приём ингибиторов протеаз
- 5. гипертермия живота
541. Что относят к ранним осложнениям острого панкретита?
- 1. оментобурсит
- 2. инфаркт лёгкого
- 3. острую сердечно- сосудистую недостаточность
- 4. спленомегалия
- 5. парапанкреатит
542. Что является показанием к проведению ранних операций при остром панкреатите?
- 1. разлитой ферментативный перитонит
- 2. выраженный болевой синдром
- 3. развитие печёночной колики
- 4. развитие оментобурсита
- 5. развитие печёночной колики
543. На основании каких исследований можно оценить выраженность панкреатической деструкции при остром панкреатите?
- 1. определение уровня трансаминазы, эластазы, липазы, трипсина
- 2. определение активности панкреатических ферментов
- 3. определение выраженности артериальной гипоксемии
- 4. оценка выраженности эндогенной интоксикации
- 5. определение уровня сахара крови
544. Препараты какой группы обладают антилипазным действием при лечении острого панкреатита?
- 1. тетрациклины
- 2. аминогликозиды
- 3. пенициллины
- 4. макролиды
- 5. хинолоны
545. Какие из перечисленных инфузионных препаратов обладают антилипазным действием при лечении острого панкреатита?
- 1. жировые имульсии
- 2. коллоидные растворы
- 3. кристаллоидные растворы
- 4. глюкоза
- 5. белковые растворы
546. Что является противопоказанием к проведению форсированного диуреза при остром панкреатите?
- 1. острая или хроническая почечная недостаточность
- 2. ферментная токсемия
- 3. начальный период острого холецистопанкреатита
- 4. токсическая фаза панкреатогенного перитонита
- 5. перитонит
547. Какие показатели амилазно-креатининового клиренса характерны для острого панкреатита?
- 1. более 6 %
- 2. от 1 до 4 %
- 3. от 4 до 6%
- 4. до 1 %
- 5. 6 – 7%
548. При каких формах острого панкреатита выявляют дисковидные ателектазы?
- 1. при хвостовом остром панкреатите
- 2. при головчатом остром панкреатите
- 3. при биллиарном остром панкреатите
- 4. при алкогольном остром панкреатите
- 5. при геморрагическом остром панкреатите
549. Что такое острый перитонит?
- 1. воспаление висцеральной и париетальной брюшины
- 2. воспаление висцеральной брюшины
- 3. воспаление париетальной брюшины
- 4. воспаление желчного пузыря
- 5. воспаление головки поджелудочной железы
550. Укажите частоту первичного острого перитонита
- 1. около 1%
- 2. около 10%
- 3. около 40%
- 4. около 40-50%
- 5. около 5%
Источник
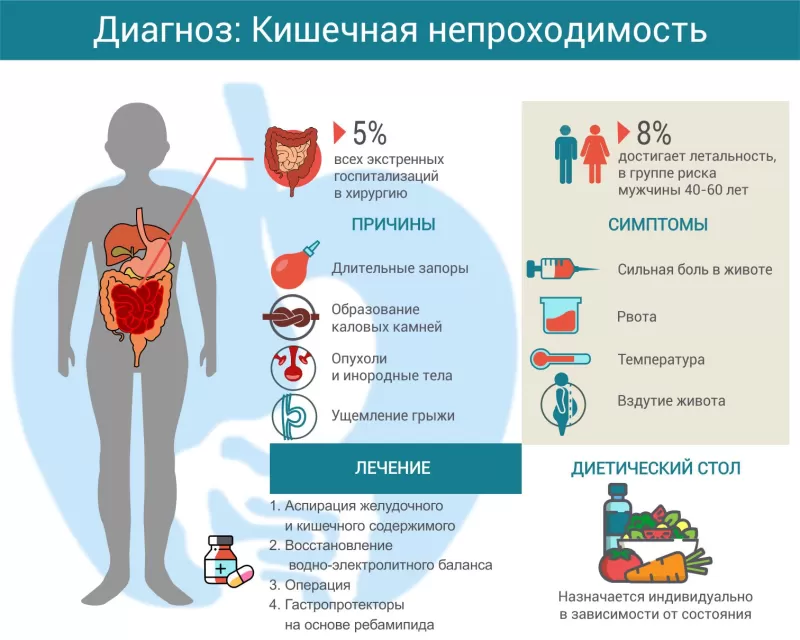
Кишечная непроходимость — это острое состояние, которое возникает из-за нарушения движения кишечного содержимого. Оно может появиться из-за сниженной моторной функции желудочно-кишечного тракта или вследствие появления механического препятствия. Чаще кишечную непроходимость диагностируют у мужчин 40-60 лет1, женщины болеют чуть реже. Весной и летом обращений к доктору становится больше из-за повышения количества грубой клетчатки в пище. Пациенты с кишечной непроходимостью составляют до 5% среди экстренно госпитализированных в хирургическое отделение.
Классификация кишечной непроходимости
По происхождению заболевание может быть врожденным и приобретенным. Врожденная кишечная непроходимость возникает из-за неправильного формирования кишечной трубки.
По функциональным изменениям кишечная непроходимость классифицируется как:
- Динамическая — вызванная нарушением нормальной моторики:
- спастическая;
- паралитическая.
- Механическая — вызванная препятствием для движения каловых масс:
- обтурационная — перекрытие просвета кишки извне или изнутри;
- странгуляционная — вызванная заворотом или ущемлением кишечной петли, с нарушением кровоснабжения пораженного отдела кишки;
- смешанная (например, при спайках в брюшной полости).
По уровню нахождения препятствия:
- тонкокишечная;
- толстокишечная.
Причины кишечной непроходимости
К развитию кишечной непроходимости предрасполагают некоторые анатомические особенности организма: долихосигма (удлиненная сигмовидная кишка), мегаколон (расширение ободочной или всей толстой кишки). Кроме того, появлению патологии способствуют:
- спайки и новообразования брюшной полости;
- опухоли и инородные тела кишечника;
- желчнокаменная болезнь;
- грыжи передней стенки живота;
- глистные инвазии;
- несбалансированное питание.
Пусковым фактором для кишечной непроходимости может стать:
Одна из частых причин кишечной непроходимости — ущемление грыжи
Фото: shutterstock.com
- переедание;
- непривычная физическая нагрузка;
- расстройство моторной функции кишечника (спазм, запор);
- резкое повышение внутрибрюшного давления (кашель, поднятие тяжестей, натуживание);
- длительный запор с формированием каловых камней;
- сдавление кишечника опухолью извне, либо рост новообразования в просвет кишки;
- попадание инородного тела.
Кроме того, динамическая кишечная непроходимость может развиться при таких патологиях, как:
- черепно-мозговая травма;
- травма позвоночника;
- ишемический инсульт;
- интоксикации при тяжелой почечной, печеночной недостаточности;
- кетоацидоз при декомпенсированном сахарном диабете;
- перитонит;
- острый инфаркт миокарда;
- острый панкреатит;
- сочетанная травма;
- почечная колика;
- отравление солями тяжелых металлов, никотином;
- кишечные инфекции;
- тромбозы брыжеечных артерий (снабжающих кровью кишечник).
Во всех этих случаях нарушается нормальная нервная регуляция кишечника, что приводит к его параличу и, как следствие, нарушению движения содержимого.
Страдает и функция слизистой оболочки кишки. В норме в просвет кишечника выделяется до 10 литров пищеварительных соков, но большая их часть всасывается обратно. При кишечной непроходимости обратное всасывание жидкого содержимого кишечника нарушается и оно скапливается в просвете кишки. В организме начинает нарастать обезвоживание.
В самой же пораженной кишке повышается давление, начинаются бродильные и гнилостные процессы, провоцирующие повышенное газообразование. Из-за этого сдавливаются сосуды и страдает кровообращение слизистой оболочки, которая становится проницаемой для скопившихся в просвете кишечника токсинов. Собственно, с обезвоживанием и интоксикацией и связаны основные симптомы заболевания.
Симптомы кишечной непроходимости
Проявления кишечной непроходимости можно разбить на 3 стадии.
Начальная фаза. Продолжается от 2 до 12 часов.
На этой стадии преобладает внезапно возникшая сильная боль. Если просвет кишечника перекрыт, боли схваткообразные, с интервалом в 2-3 минуты (это связано с прохождением перистальтической волны). При странгуляционной непроходимости боли постоянные, очень сильные, вплоть до развития шока.
По мере развития застоя возникает рвота, сначала съеденной пищей, потом гнилостными массами с каловым запахом. Чем ближе к желудку участок непроходимости, тем раньше начинается рвота.
Также для этого периода характерна задержка стула и газов. При тонкокишечной непроходимости возможны поносы, так как организм рефлекторно пытается освободиться от кишечного содержимого. Однако отхождение стула не приносит облегчение пациенту.
На этом этапе перистальтика кишечника часто усилена, вплоть до того, что видна через стенку живота, а звуки кишечной деятельности слышны на расстоянии. Температура нормальная или пониженная.
Фаза мнимого благополучия (до 36 часов от начала непроходимости)
В этот период боль из схваткообразной становится постоянной. При этом ее интенсивность снижается, что расценивается пациентами как улучшение. На самом деле в это время начинается омертвение стенки кишки на фоне нарушенного кровообращения. Перистальтика кишечника ослабевает, живот вздувается, часто выглядит асимметрично. Отхождение стула и газов прекращается полностью.
Терминальная стадия или фаза перитонита
Живот резко вздут, крайне болезненный, твердый. Температура повышена до 38-39 градусов. На первый план выходят проявления тяжелой интоксикации и обезвоживания, резко падает артериальное давление, из-за чего нарушается кровоснабжение жизненно важных органов и развивается полиорганная недостаточность (нарушение деятельности сердца, почек, мозга).
Диагностика
Диагностика начинается с данных анамнеза (опроса больного) и его осмотра. Из расспроса можно узнать о перенесенных пациентом операциях на брюшной полости, переедании, наличии рыж и грубой растительной пищи в рационе.
При осмотре заметно вздутие живота: на ранних стадиях часто асимметричное, на поздней — равномерное. Также можно обнаружить ущемленную грыжу. Во время болевой схватки нередко видна перистальтическая волна и вздутые петли кишечника.
Основной метод диагностики кишечной непроходимости — рентгенография брюшной полости. Она позволяет увидеть горизонтальные уровни жидкости в петлях кишечника и скопления воздуха над ними (этот признак называется чаши Клойбера). Также бывают видны растянутые, заполненные воздухом участки кишечника и складки слизистой оболочки.
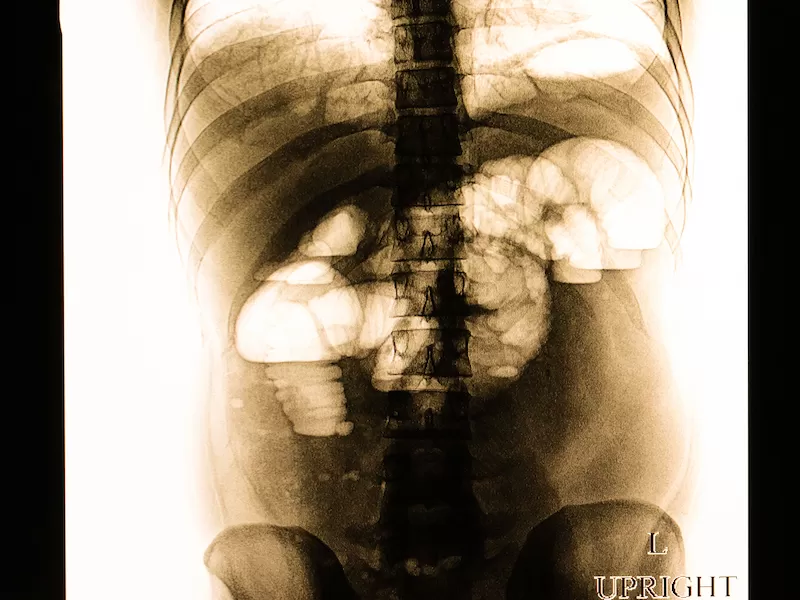
Рентгенографические признаки кишечной непроходимости: растянутые петли кишечника, чаши Клойбера
Фото: shutterstock.com
В случаях, когда состояние больного не слишком тяжелое и есть вероятность самопроизвольного разрешения кишечной непроходимости (например, после ручного удаления каловых камней из прямой кишки или в случае так называемого «заворота кишок» для контроля движения каловых масс назначают рентгенографию кишечника с контрастом). Это метод исследования позволяет оценить состояние кишечника в динамике.
При толстокишечной непроходимости может быть назначена колоноскопия. Она позволяет обнаружить острый процесс и при необходимости провести интубацию толстой кишки, восстановив движение е?
